择期剖宫产脊髓麻醉后低血压的危险因素分析
田环环
徐州医科大学附属医院麻醉科,江苏徐州 221000
剖宫产是临床常见的终止妊娠方式,指经腹腔切开产妇子宫膀胱反折覆膜,再切开子宫下段娩出胎儿及其附属物[1]。该种分娩方式所造成的创口较大,手术中常用脊椎麻醉作为麻醉方式,其具有起效快、阻滞效果好等特点,但部分产妇麻醉后容易并发低血压,出现呼吸困难、恶心、呕吐等症状,严重者甚至会出现心脏骤停、意识不清等[2-3]。剖宫产脊髓麻醉后低血压不仅会影响产妇身体健康,还易导致胎儿缺血缺氧,对母婴安全造成极大威胁[4]。因此,需针对剖宫产脊髓麻醉后低血压的危险因素进行分析,以便于提前做好准备,及时采取相应预防及处理措施。本研究通过对261 例接受择期剖宫产脊髓麻醉产妇的临床资料进行回顾性分析,旨在探讨择期剖宫产脊髓麻醉后并发低血压的危险因素。
1 资料与方法
1.1 一般资料
选取2019年6月至2020年8月于徐州医科大学附属医院分娩的261 例择期剖宫产脊髓麻醉产妇作为研究对象,年龄22~43 岁,平均(29.31±5.22)岁;孕龄36~42 周,平均(39.31±1.27)周;产次1~3 次,平均(1.85±0.37)次。纳入标准:①患者均于徐州医科大学附属医院接受子宫下段横切口剖宫产,麻醉方式为脊髓麻醉;②患者年龄19~45 岁;③患者临床资料完整无缺失。排除标准:①合并胎盘早剥、前置胎盘、妊娠合并症、术前异常出血者;②合并重要脏器功能障碍者;③合并精神疾病、意识障碍者。本研究经医院伦理委员会批准通过,研究对象均知情同意。
1.2 方法
产妇仰卧于手术台上,连续监测其心电图、无创血压、心率、脉搏血氧饱和度,静脉滴注羟乙基淀粉(南京正大天晴制药有限公司;国药准字H20065430;生产批号:2108241)15 ml/min。麻醉时选取L2~3间隙,穿刺成功见脑脊液流出后注射0.75%盐酸罗哌卡因(浙江仙琚制药股份有限公司;国药准字H20163208;生产批号:EE2115)1.5 ml,拔针后改为平卧位,每2分钟监测1 次血压。观察低血压发生情况,其中收缩压<90 mmHg(1 mmHg=0.133 kPa)或平均动脉压下降幅度>30 mmHg 则判定为低血压。
1.3 观察指标及评价标准
比较两组孕妇的年龄、体重指数(body mass index,BMI)、产前痛觉指数(analgesia nociception index,ANI)等临床资料。
1.4 统计学方法
采用SPSS 25.0 统计学软件进行数据分析,计量资料用均数±标准差(±s)表示,两组间比较采用t 检验;计数资料用率表示,两组间比较采用χ2检验;危险因素分析采用单因素与多因素logistic 回归分析,以P<0.05 为差异有统计学意义。
2 结果
2.1 择期剖宫产脊髓麻醉后低血压的单因素分析
261 例产妇中共有110 例发生低血压,发生率为42.15%,按照是否发生低血压分为低血压组(110 例)和正常组(151 例)。两组的年龄、产次比较,差异无统计学意义(P>0.05);低血压组的BMI≥28 kg/m2、ANI>70、巨大儿、仰卧位的产妇占比高于正常组,差异有统计学意义(P<0.05)(表1)。
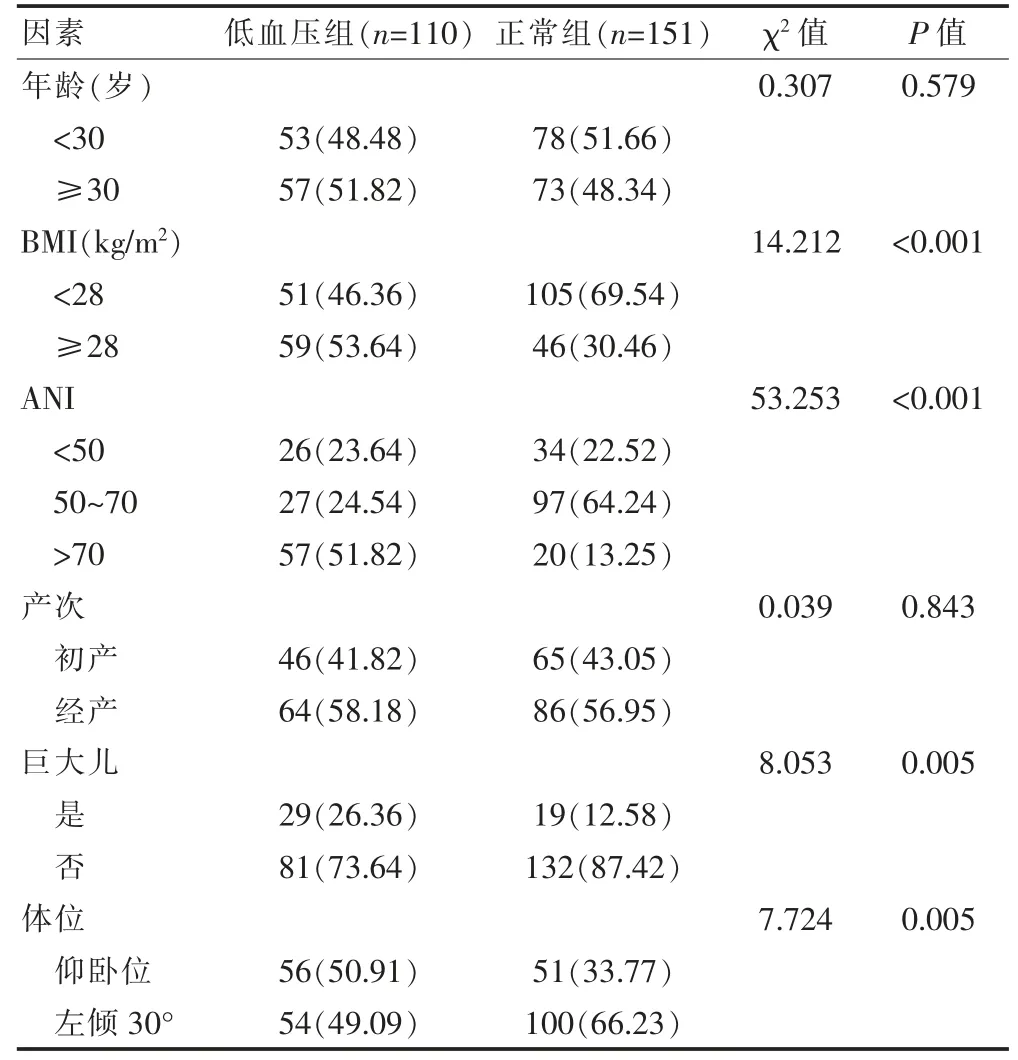
表1 择期剖宫产脊髓麻醉后低血压的单因素分析[n(%)]
2.2 择期剖宫产脊髓麻醉后低血压的非条件logistic回归分析
以单因素分析存在统计学差异的因素作为自变量,以并发低血压作为因变量,分别进行0 与1 赋值,赋值表见表2。建立logistic 多元回归模型,结果显示BMI≥28 kg/m2、ANI>70、巨大儿、仰卧位是择期剖宫产脊髓麻醉后低血压发生的独立危险因素(P<0.05)(表3)。

表2 变量赋值表
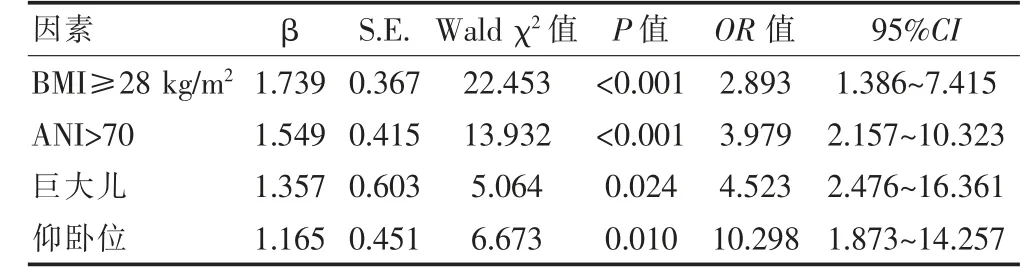
表3 择期剖宫产脊髓麻醉后低血压的非条件logistic 回归分析
3 讨论
剖宫产多采用脊髓麻醉方式,将细针插进脊柱关节间并注入麻醉药物,在保留产妇意识及自主呼吸能力的前提下达到麻醉目的[5]。但因麻醉药物会抑制心肌功能并扩张血管,易导致产妇并发低血压,出现血压低、呼吸困难、心率增快、恶心呕吐等症状,严重时可能造成输送至胎盘的血流量减少,导致婴儿缺氧或酸中毒[6-7]。
非条件logistic 回归分析结果显示,BMI≥28 kg/m2、ANI>70、巨大儿、仰卧位是择期剖宫产脊髓麻醉后低血压发生的独立危险因素(P<0.05)。产妇BMI 水平过高,其产道阻力会增大,分娩时组织弹性随之减弱,子宫肌肉松弛后压迫下腔静脉致使回心血量减少,易引起低血压[8-9]。在妊娠期间合理控制体重,能够有效预防剖宫产脊髓麻醉后并发低血压的问题[10]。ANI 是近年来出现的一种镇痛监测参数,通过对心率变异性进行分析,进而反映机体所受伤害性刺激强度,ANI 水平>70 表明手术过程中存在镇痛过度问题,心肌功能受到过度抑制,心脏收缩力减弱,导致产妇低血压[11-12]。产妇在接受脊髓麻醉后,会出现子宫肌肉松弛、子宫附着韧带松弛的现象,进而压迫下腔静脉[13]。由于巨大儿会增大产妇子宫体积膨隆程度,使得其子宫体积相较于正常产妇更大,对下腔静脉的压迫情况也更严重,可导致回心血量减少,增加并发低血压的风险[14-15]。因此,在对巨大儿产妇进行剖宫产时,应高度重视低血压预防工作,保障母婴安全[16]。当产妇处于仰卧位时,子宫对下腔静脉的压迫作用加剧,易诱发或加重低血压,适宜的手术体位可在一定程度上缓解子宫对下腔静脉的压迫,减少低血压的发生[17-18]。
综上所述,在择期剖宫产脊髓麻醉后应重视BMI、ANI、巨大儿、仰卧位等并发低血压的独立危险因素,并制定相应方案进行针对性地干预。

