中性粒细胞与淋巴细胞比值、血小板与淋巴细胞比值在痛风炎症活动度中的研究
卢学超 徐园园 解其华 魏迎凤
【摘 要】目的:探讨痛风患者外周血中性粒细胞与淋巴细胞比值(NLR)、血小板与淋巴细胞比值
(PLR)与慢性炎症活动度的关系。方法:选取2017年8月至2019年8月南通大学附属南通第三医院痛风急性期患者56例及健康体检男性619例,根据临床资料及实验室指标,计算NLR、PLR之间差异,绘制ROC曲线评价慢性炎症程度。结果:痛风急性期患者治疗前后及各个尿酸水平患者之间NLR、PLR存在明显差异;ROC曲线分析表明,NLR、PLR及NLR + PLR对评估慢性炎症活动度敏感性较高。结论:NLR、PLR与痛风患者病情相关,对痛风、高尿酸血症患者病情评估疾病活动度具有重要意义。
【关键词】 痛风;高尿酸血症;慢性炎症;中性粒细胞;淋巴细胞;血小板;炎症活动度
The Study of Neutrophil/ Lymphocyte Ratio and Platelet/ Lymphocyte Ratio in Gout Inflammatory Activity
LU Xue-chao,XU Yuan-yuan,XIE Qi-hua,WEI Ying-feng
【ABSTRACT】Objective:To investigate the relationship between peripheral blood neutrophil/ lymphocyte ratio(NLR),platelet/lymphocyte ratio(PLR)and chronic inflammatory activity in patients with gout and hyperuricemia.Methods:Fifty-six patients with gout of acute phase and 619 healthy men for physical examination to the third Hospital of Nantong University(from August 2017 to August 2019)were selected.According to the clinical data and laboratory indicators,the differences between NLR and PLR were calculated,and the ROC curve was drawn to evaluate the degree of chronic inflammation.Results:There were significant differences in NLR and PLR before and after treatment in patients with acute gout and among patients with different uric acid levels.ROC curve analysis showed that NLR,PLR and NLR + PLR were highly sensitive to assess chronic inflammatory activity.Conclusion:NLR and PLR are related to the condition of gout patients,and have important significance in evaluating disease activity and treatment of gout and hypessruricemia.
【Keywords】 gout;hyperuricemia;chronic inflammation;neutrophils;lymphocytes;platelet;inflam-
matory activity
痛风和高尿酸血症是一个全球性的医学问题。据我国国家风湿病数据中心(CRDC)数据显示,至2016年我国痛风患病人数6200万,有逐步年轻化趋势,男女比例为15∶1,高尿酸血症的总体患病率为13.3%,痛风为1%[1]。高尿酸血症是造成痛风发作的最主要因素,绝大多数会以无症状高尿酸血症持续存在,有5%~12%会引发急性痛风性关节炎发作。研究表明,当尿酸水平长期高于生理水平时,尿酸会在关节和软组织积聚和沉积,引发关节炎发作,同时皮下形成的痛风石结节破坏骨质、最终发展为慢性肾衰竭。2012年美国风湿病学会(ACR)痛风指南中指出,单钠尿酸盐(MSU)晶体沉积是痛风管理的首要和最重要的目标[2]。2016年欧洲抗风湿病联盟(EULAR)痛风指南就已提倡极早期降尿酸,有利于保护心肾等重要器官[3]。在《中国高尿酸血症与痛风诊疗指南(2019)》中,指出长期高尿酸血症与靶器官受损相关,强调了终身治疗和监测的重要性[1]。
痛风是一种慢性进展性疾病,临床表现可分为4期:无症状高尿酸血症期、痛风急性发作期、痛风石及慢性痛风性关节炎期、慢性痛风性肾病期。2007年英国风湿病学会(BSR)指南、2016年EULAR痛风指南、2016年中国痛风诊疗指南均提示,无论是急性发作期还是无症状高尿酸血症期,均建议使用秋水仙碱或非甾体抗炎药治疗。秋水仙碱具有抗炎作用,能减少中性粒细胞运动、黏附、吞噬作用及减少乳酸形成,从而减少MSU结晶的沉积,并能通过减少E-选择素、L-选择素及内皮素的表达,减轻炎性反应。我们假设痛风临床4期之间存在慢性炎症差异,根据急慢性炎症期及尿酸水平研究中性粒细胞与淋巴细胞比值(NLR)、血小板與淋巴细胞比值(PLR)在各组之间差异评估炎症活动度,以便增加患者治疗依从性和疗效。
1 临床资料
1.1 一般资料 选取2017年8月至2019年8月在南通大学附属南通第三医院内分泌科就诊的住院男性痛风急性期患者56例为痛风组,年龄19~84岁,平均(42.70±15.20)岁;病程2~16 d,中位数5.6 d。同时选取体检中心的健康志愿者619例为健康对照组,年龄18~88岁,平均(45.80±13.10)岁。2组年龄比较,差异无统计学意义(P > 0.05)。按照尿酸水平将健康对照组分为BⅠ组:0~300 μmol·L(66例)、BⅡ组:301~360 μmol·L(112例)、BⅢ组:361~500 μmol·L(365例)、BⅣ组:≥501 μmol·L(76例)。
1.2 诊断标准 按照2019年中国高尿酸血症痛风诊疗指南标准[1]。
1.3 纳入标准 ①符合上述诊断标准;②有高尿酸血症、急性痛风性关节炎发作、痛风疾病间歇期。
1.4 排除标准 ①急性应激感染、恶性肿瘤、糖尿病、肾功能异常及其他自身免疫性疾病者;②有2周内非甾体抗炎药、秋水仙碱、糖皮质激素、利尿剂服用史者。
2 方 法
2.1 实验室数据采集 所有研究对象均抽取清晨空腹静脉血,采用XE-2100全自动血液分析仪测定血细胞计数(CBC)、红细胞沉降率(ESR),其中CBC包括白细胞(WBC)、中性粒细胞(NEUT)、淋巴细胞(LYMPH)、血小板(PLT)。计算NLR、PLR。采用AU7600全自动生化分析仪测定谷丙转氨酶(ALT)、谷草转氨酶(AST)、空腹血糖(GLU)、血肌酐(BUN)、血尿素氮(CREA)、SUA、C反应蛋白(CRP)水平。
2.2 统计学方法 采用SPSS 25.0软件进行统计分析。计量资料符合正态分布以表示,组间比较采用独立样本t检验或方差分析;不符合正态分布以M(P25,P75)表示,组间比较采用Mann-Whitney U秩和检验或独立样本Kruskal-Wallis检验,事后两两比较采用Bonferroni法校正显著性水平成对比较;两样本间的相关关系采用Pearson correlation分析;检验多因素分析采用二分类Logistic regression analysis,建立Logistic回归模型并采用ROC曲线评价诊断效能。以P < 0.05为差异有统计学意义。
3 结 果
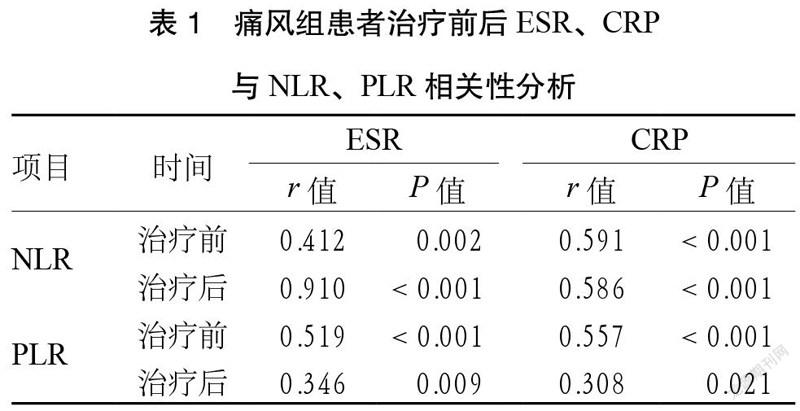
3.1 痛风组患者治疗前后ESR、CRP与NLR、PLR相关性分析 痛风组患者治疗前后ESR、CRP与NLR、PLR经Pearson correlation分析,均为正相关,差异有统计学意义(P < 0.05)。见表1。
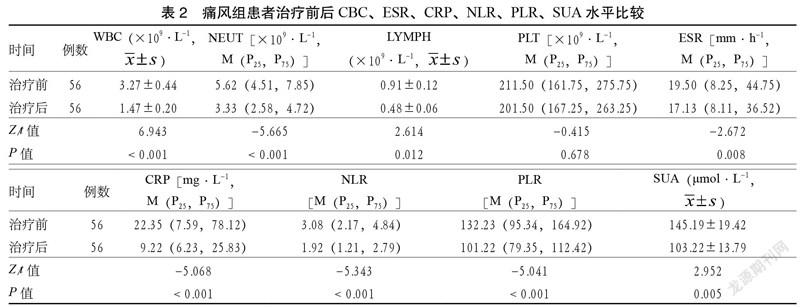
3.2 痛风组患者治疗前后CBC、ESR、CRP、NLR、PLR、SUA水平比较 痛风组患者治疗后WBC、LYMPH、NEUT、ESR、CRP、NLR、PLR、SUA水平与治疗前比较,差异有统计学意义(P < 0.05);PLT水平与治疗前比较,差异无统计学意义(P > 0.05)。见表2。
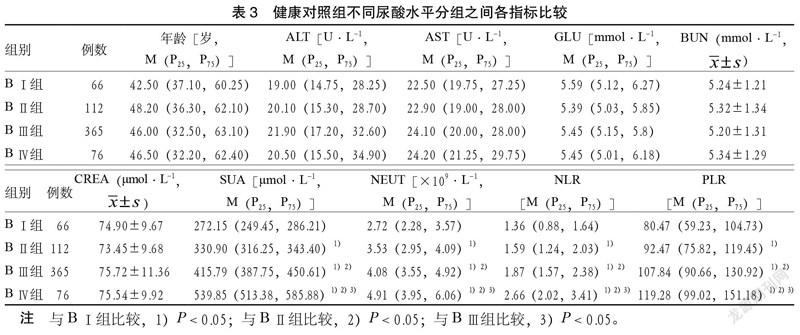
3.3 健康对照组不同尿酸水平之间各指标比较 健康对照组619例健康男性按尿酸水平分为4组,4组间各指标比较:UA、NEUT、NLR、PLR差异有统计学意义(P < 0.05),且可以认为SUA、NEUT、NLR、PLR 4项中检测值BⅣ组与各组比较,差异均有统计学意义(P < 0.05)。其他指标各组间比较,差异无统计学意义(P > 0.05)。见表3。
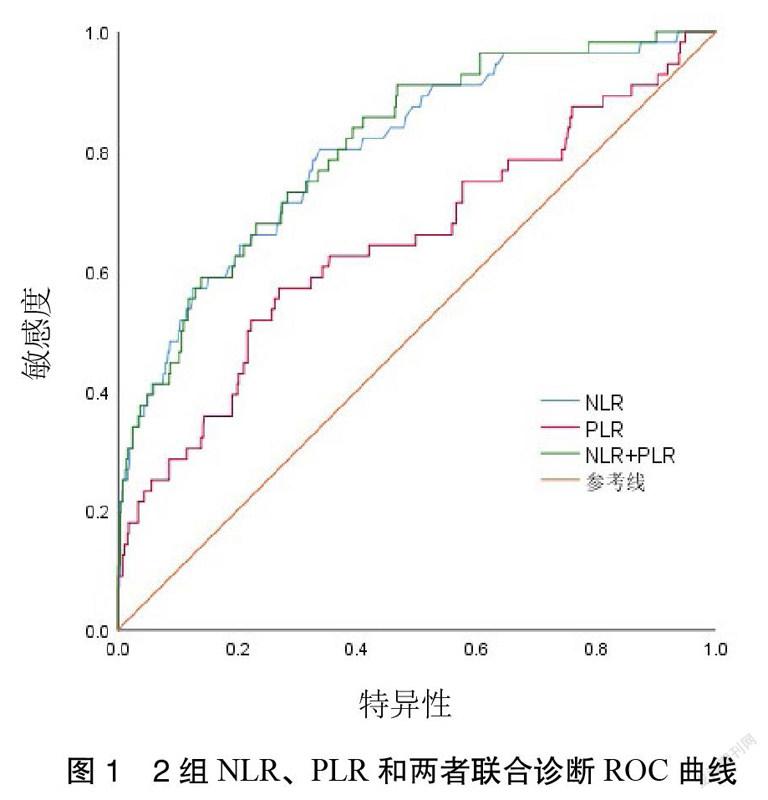
3.4 2组NLR、PLR评估慢性炎症程度的ROC曲线 NLR、PLR和两者联合诊断急性期的曲线下面积分别为0.801(0.739,0.864)、0.647(0.563,0.732)和0.809(0.753,0.868)(P < 0.001)。3项指标在最佳诊断界值下的诊断敏感性、特异性、真阳性率、真阴性率、阳性似然比、阴性似然比,联合诊断总体诊断准确性高于单项检测,NLR高于PLR。见图1。
4 讨 论
痛风是一种与嘌呤代谢紊乱和(或)尿酸排泄减少所致的高尿酸血症、单钠尿酸盐晶体沉积相关性关节炎。痛风性关节炎的急性发作是由于SUA迅速波动所致。SUA突然升高并超过饱和阈值后形成结晶在滑液中沉淀形成针状尿酸盐,SUA突然下降会使已经形成的痛风石表面溶解并释放出不溶性针状结晶。通过将SUA水平至少降低至6 mg·dL(360 μmol·L)以下,可使致病的MSU晶体溶解,从而消除痛风的临床特征。无临床症状尿酸浓度> 8 mg·dL-1患者中,17%~42%存在MSU晶体沉积的超声特征[4]。有研究发现,痛风患者关节液中的尿酸浓度与血尿酸浓度无差异[5]。正常关节液中无中性粒细胞,在痛风急性炎症发作时,尿酸盐微结晶可趋化大量中性粒细胞进入滑膜和关节液中,吞噬晶体后分泌各种炎症因子,如氧自由基、花生酸类物质、白细胞介素(IL)-1β、IL-18、肿瘤坏死因子-α(TNF-α)等[6]。其中IL-1β和水解酶结合诱导细胞坏死释放出更多的炎性因子,扩大炎症反应[7],从而引起关节软骨溶解和软组织损伤。IL-18是一种多效性细胞因子,与先天免疫防御相关,可诱发急性炎症,促进中性粒细胞积聚[8]。TNF-α可以上调一氧化氮和前列腺素E2的表达,前列腺素E2能诱发炎症,增加局部毛细血管通透性,引起关节炎症状。研究报道,尿酸是作为一种促炎分子从死亡细胞中释放出来的,它在细胞死亡诱导的炎症反应中起重要作用[9]。这与已知的尿酸钠促炎特性一致。
血小板在参与止血、组织修复诱导等方面是不可或缺的。近年来研究表明,血小板与固有免疫及获得性免疫密切相关。血小板可以结合细菌、内化病原体,限制病原体扩散。血小板中的CD40L和RANTES被认为是导致血管炎症及动脉粥样硬化形成的主要内源性因素。血液中95%的可溶性CD40L来源于血小板。CD40/CD40L信号通路參与了血小板、白细胞和内皮细胞之间的相互作用,从而诱发血管功能障碍参与了动脉粥样硬化的形成[10]。RANTES是一种由多种细胞类型产生的促炎趋化因子,血小板是分泌RANTES的主要来源之一,有助于提高循环水平。它与内皮细胞的结合促进炎症内皮表型,促进单核细胞黏附和中性粒细胞募集[11],从而导致了血小板-白细胞聚集体形成。
NLR是指外周血中性粒细胞绝对值与淋巴细胞绝对值之比,既往NLR的研究主要集中于肿瘤疾病的诊断、病情严重程度评估、预后。近年来有研究已证明,NLR的增加与炎症水平升高有关[12],PLR升高与严重的肢体缺血和动脉粥样硬化等血管疾病有关[13]。机体处于炎症应激状态下外周血中性粒细胞明显升高,淋巴细胞数量的减少往往与机体处于应激状态有关,因此,存在炎症患者两种指标的比值变化情况更为显著,提示NLR、PLR对于临床判别慢性炎症具有一定的价值。
本研究分析發现,痛风性关节炎急性期NLR、PLR与ESR、CRP水平呈显著正相关。但ESR、CRP在无症状高尿酸血组与正常人群组无明显差异。痛风组中WBC和NEUT较好的敏感性,但特异性较低。健康对照组中WBC基本为正常范围,但NEUT、NLR、PLR与尿酸水平呈正相关(P < 0.05)。2组中,NLR、PLR、NLR + PLR的ROC曲线下面积均 ﹥0.6,NLR的POC曲线优于PLR,NLR + PLR的ROC曲线更接近于(0,1)点,所以NLR + PLR联合诊断总体诊断准确性高于单项检测,具有较高诊断价值。目前,双源CT检测费用高、普及度不高且反复检查存在一定辐射;血常规监测简便,可考虑将NLR、PLR、NLR + PLR作为评估无症状高尿酸血症期、痛风发作间歇期、慢性痛风期患者尿酸盐沉积量、炎症程度以及正在接受降尿酸治疗效果、疗程长短等参考指标之一,NLR、PLR可作为临床的有益补充。本次研究存在一定局限性,未有入组女性患者,考虑女性痛风发病率远远低于男性,与其体内雌激素水平高,雌激素有利于尿酸排泄有关,值得进一步研究。
参考文献
[1] 中华医学会内分泌学分会.中国高尿酸血症与痛风诊疗指南(2019)[J].中华内分泌代谢杂志,2020,36(1):1-13.
[2] KILTZ U,SMOLEN J,BARDIN T,et al.Treat-to-target(T2T)recommendations for gout[J].Ann Rheum Dis,2017,76(4):632-638.
[3] KHANNA D,FITZGERALD JD,KHANNA PP,et al.2012 American College of Rheumatology guidelines for management of gout.Part 1:systematic nonpharmacologic and pharmacologic therapeutic approaches to hyperuricemia[J].Arthritis Care Res(Hoboken),2012,64(10):1431-1446.
[4] DE MIGUEL E,PUIG JG,CASTILLO C,et al.Diagnosis of gout in patients with asymptomatic hyperuricaemia:a pilot ultrasound study[J].Ann Rheum Dis,2011,71(1):157-158.
[5] BEUTLER AM,KECNAN GF,SOLOWAY S,et al.Solubleurateinseraand synodalfluidsfrom patients with diferent joint disorders[J].Clin Exp Rheumatol,1996,14(3):249-254.
[6] 刘蕊,孙琳,邢瑞,等.双醋瑞因对急性痛风性关节炎大鼠模型的防治作用[J].中华风湿病学杂志,2015,19(11):761-764.
[7] KODITHUWAKKU ND,PAN M,ZHU YL,et al.Anti-inflammatory and antinociceptive effects of Chinese medicine SQ gout capsules and its modulation of pro-inflammatory cytokines focusing on gout arthritis[J].J Ethnopharmacol,2013,150(3):1071-1079.
[8] LEUNG BP,CULSHAW S,GRACIE JA,et al.A role for IL-18 in neutrophil activation[J].J Immunol,2001,167(5):2879-2886.
[9] KONO H,CHEN CJ,ONTIVEROS F,et al.Uric acid promotes an acute inflammatory response to sterile cell death in mice[J].J Clin Invest,2010,120(6):1939-1949.
[10] STOKES KY,GRANGER DN.Platelets:a critical link between inflammation and microvascular dysfunct-ion[J].J Physiol,2012,590(5):1023-1034.
[11] MÓCSAI A.Diverse novel functions of neutrophils in immunity,inflammation,and beyond[J].J Exp Med,2013,210(7):1283-1299.
[12] IMTIAZ F,SHAFIQUE K,MIRZA SS,et al.Neutrophil lymphocyte ratio as a measure of systemic inflammation in prevalent chronic diseases in Asian population[J].Int Arch Med,2012,5(1):2.
[13] TAŞOĞLU İ,SERT D,COLAK N,et al.Neutrophil-lymphocyte ratio and the platelet-lymphocyte ratio predict the limb survival in critical limb ischemia[J].Clin Appl Thromb Hemost,2014,20(6):645-650.
收稿日期:2022-04-01;修回日期:2022-05-05