上下肢康复训练器联合康复护理对康复期脑梗死患者肢体功能的影响
兰婷,熊慧敏,黄丽丹
南昌大学第二附属医院神经内科ICU (江西 南昌 330000)
脑梗死主要由局部脑组织出现缺血性坏死所致,可导致神经功能缺损,进而引起肢体功能障碍,致残率极高[1]。为确保患者尽早回归正常生活,早期对患者进行康复训练尤为重要。既往采用常规护理虽可督促患者进行早期训练,但因病程、心理等因素影响,患者训练积极性较低,导致康复效果并不理想[2]。因此,采取其他有效的康复措施十分必要。上下肢康复训练器可帮助患者在安全体位下进行上下肢动态训练,提高患者训练依从性,进而提高康复效果[3]。鉴于此,本研究探讨上下肢康复训练器联合康复护理对康复期脑梗死患者肢体功能的影响,现报道如下。
1 资料与方法
1.1 一般资料
选择2020年1月至2021年10月我院收治的脑梗死患者92例,根据盲抽法将其分为两组,各46例。观察组男28例,女18例;年龄58~75岁,平均(66.59±5.84)岁;梗死部位,额叶11例,基底节区26例,顶叶6例,其他3例;合并症,高血压15例,糖尿病11例。对照组男25例,女21例;年龄57~77岁,平均(66.98±5.63)岁;梗死部位,额叶9例,基底节区24例,顶叶7例,其他6例;合并症,高血压12例,糖尿病10例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会审核批准。
纳入标准:符合脑梗死诊断标准[4];初次发病;处于康复期;患者家属知情且自愿签署同意书。排除标准:合并心、肝、肾等器官功能障碍;合并精神疾病;合并关节、肌肉萎缩;合并周围神经性病变;合并关节炎、上下肢骨折;合并语言、听力障碍。
1.2 方法
对照组采用康复护理,具体如下。(1)关节训练:指导患者进行指关节屈曲;腕关节掌屈、背伸、尺偏;肩关节屈曲、伸展、内外旋;肘关节屈曲、前后旋;髋关节屈曲、伸展、内外旋;膝关节屈曲、伸展;各关节训练时间为15 s/次,15~20次/组,2组/d。(2)平衡训练:患者取仰卧位,经下肢带动全身转为侧卧位,再经上肢带动全身回归仰卧位,双侧交替进行,10组/侧;患者正坐,手按患者后腰,保持盆骨前倾,指导患者以肩部为控制关键,保持垂直、对称的坐姿,维持5 min;患者正坐,以肩部、盆骨为控制关键,做体干侧提运动,10组/侧;患者挺直站立,在患者足踝后、大腿后出力,训练患者伸直膝关节站立,并保持身体对称,5 min/次;平衡训练2次/d;(3)重心训练:指导患者将身体重心移至后脚,髋、腿、膝、踝保持在同一线上,脚跟踩地,趾微背曲,骨盆中立,逐渐将重心移至前脚,脚跟离地,15组/次,2次/d。
观察组在对照组基础上采用上下肢康复训练器:采用德国Motomed 上下肢康复训练器,患者坐卧于器械上,背部紧贴靠背,采用器械固定带保持患者稳定;上肢训练,患者双脚固定于踏板上并保持静止,双手固定于握把上进行环转运动,20~30 min/次;下肢训练,患者双手固定于握把上并保持静止,双脚固定于踏板上进行环转运动,20~30 min/次;患者难以进行主动运动时,责任护士可进行协助,注意运动过程中需监测患者生命体征,确保患者安全;5次/周。
1.3 观察指标
比较两组平衡能力、肢体功能及护理满意度。(1)平衡能力:护理前、护理2个月后,采用Berg 平衡量表(Berg balance dcale,BBS)[5]评估,量表包含无支持站立、转移、坐位站起等14项条目,各条目采用0~4分评分法,总分56分,分数越高,平衡能力越强。(2)肢体功能:护理前、护理2个月后,采用Fugl-Meyer 运动功能评分(Fugl-Meyer motor function score,FMA)[6]评估,量表包含上肢(66分)、下肢(34分)两个部分,总分100分,分数越高,肢体功能越好。(3)护理满意度:护理2个月后,采用我院自制护理满意度量表评估,量表包含服务态度、职业素养、康复效果、技能掌握4项,总分100分,<70分为不满意,70~90分为基本满意,>90分为满意;护理总满意度=(基本满意例数+满意例数)例数/总例数×100%。
1.4 统计学处理
2 结果
2.1 平衡能力
护理前,两组BBS 评分比较,差异无统计学意义(P>0.05);护理2个月后,两组BBS 评分均高于护理前,且观察组高于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组BBS 评分比较(分, ±s)
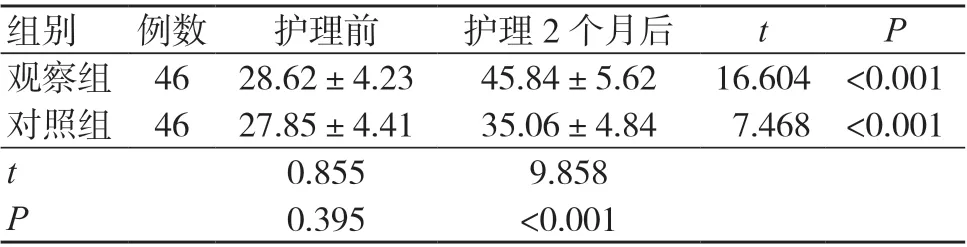
表1 两组BBS 评分比较(分, ±s)
注:BBS 为Berg 平衡量表
组别 例数 护理前 护理2 个月后 t P观察组 46 28.62±4.23 45.84±5.62 16.604 <0.001对照组 46 27.85±4.41 35.06±4.84 7.468 <0.001 t 0.855 9.858 P 0.395 <0.001
2.2 肢体功能
护理前,两组上、下肢FMA 评分及FMA 总分比较,差异均无统计学意义(P>0.05);护理2个月后,两组上、下肢FMA 评分及FMA 总分均高于护理前,且观察组高于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组FMA 评分比较(分, ±s)

表2 两组FMA 评分比较(分, ±s)
注:与同组护理前比较,aP<0.05;FMA 为Fugl-Meyer 运动功能评分量表
组别 例数 上肢FMA 评分护理前 护理2 个月后观察组 46 29.78±4.02 47.03±5.32a对照组 46 30.19±4.16 40.61±5.96a t 0.481 5.450 P 0.632 <0.001组别 例数 下肢FMA 评分护理前 护理2 个月后观察组 46 13.62±3.51 24.05±5.16a对照组 46 14.08±3.11 18.45±4.49a t 0.665 5.553 P 0.508 <0.001组别 例数 FMA 总分护理前 护理2 个月后观察组 46 43.40±5.95 71.08±8.95a对照组 46 44.27±5.47 59.06±9.15a t 0.730 6.369 P 0.467 <0.001
2.3 护理满意度
观察组护理总满意度高于对照组,差异有统计学意义(P<0.05),见表3。

表3 两组护理满意度比较
3 讨论
脑梗死患者因神经功能缺损,极易引起肢体、语言功能障碍,无法自主进行日常自理行为,进而导致生命质量下降[7]。有研究指出,早期进行康复训练,可有效训练患者肌力,预防肌肉萎缩,提高患者生命质量[8]。因此,采取有效的康复措施尤为重要。
既往常规护理措施虽可有效改善患者心理状况,预防并发症,但效果仍欠佳[9]。因此,为促进患者康复,采取具有针对性的护理措施十分必要。本研究结果显示,护理2个月后,观察组BBS 评分高于对照组,差异有统计学意义(P<0.05);可见上下肢康复训练器联合康复护理可提高康复期脑梗死患者的平衡能力。分析原因在于,康复护理以肢体训练为主,训练项目较为单一,且多为静态训练,虽可增加患者活动度,但对机体的平衡能力并无较大改善[10];而平衡能力障碍是肢体障碍中较为常见的合并症,极易引起跌倒,严重时可引发跌倒性骨折,严重影响患者的康复进程[11];上下肢康复训练器可带动患者进行有规律的有氧运动,帮助患者协调全身,并刺激足底神经,有效恢复肢体感觉,进而提高平衡能力[12-13]。本研究结果显示,护理2个月后,观察组上、下肢FMA 评分及FMA总分均高于对照组,差异有统计学意义(P<0.05);可见上下肢康复训练器联合康复护理可改善康复期脑梗死患者的肢体功能。分析原因在于,上下肢康复训练器属于辅助性康复训练器械,能够帮助患者进行被动运动,尤其是对于肢体障碍较严重的患者,无法进行主动运动,经一段时间的被动运动后,肢体功能有所恢复,可适当进行主动运动,这对人体运动皮质功能重建具有刺激性,从而有效改善患者的肢体功能[14-15]。本研究结果还显示,观察组护理总满意度高于对照组,差异有统计学意义(P<0.05);可见上下肢康复训练器联合康复护理可提高护理满意度。
综上所述,上下肢康复训练器联合康复护理可提高康复期脑梗死患者的平衡能力,改善肢体功能,并提高护理满意度。

