移动重症监护模式在急诊危重患者安全转运中的作用分析
卓秀芳 赖星海 程明峰 林文海
急诊科危重症患者病情危重、变化较快、控制难度大、预后不佳,为了保证患者生命安全,需要实施相应的检查或者针对性治疗,而急诊不能为所有患者提供特殊检查及治疗,诊断性检查及特殊治疗等,需要在其他特定科室进行,因此需要离开急诊并转运至其他区域[1-2]。转运可对患者循环系统、呼吸系统等产生一定程度的影响,导致患者面临的风险进一步加大。移动重症监护模式的持续监测及生命支持技术对于保证救治效果及提高救治成功率有重要价值[3]。本研究以急诊危重症患者为研究对象,纳入样本量共计271例,回顾性分析急诊危重患者安全转运中应用移动重症监护模式的效果,分析如下。
1 资料与方法
1.1 一般资料
回顾性将2020年7-12月福建中医药大学附属人民医院急诊接受治疗并进行院内转运的129例危重患者纳入对照组。将2021年1-7月本院急诊接受治疗并进行院内转运的142例危重患者纳入观察组。纳入标准:由于检查或者治疗需要需进行转运。排除标准:入院时即处于休克状态;在接受特殊治疗或者诊断性检查后进入普通病房。对照组男、女各69、60例;年龄34~78岁,平均(52.14±3.09)岁。观察组男、女各77、65例;年龄32~77岁,平均(53.01±3.13)岁。两组基本资料比较差异无统计学意义(P>0.05),有可比性。患者家属或者监护人对此次研究方案与风险均知情,患者家属在知情同意书上签字,本研究方案经医院伦理委员会批准进行该试验。
1.2 方法
本院自2021年1月起在急诊危重症患者安全转运中实施移动重症监护模式。
对照组给予常规转运,转运前评估患者病情与生命体征,评估转运风险并有针对性地采取风险应对与处理措施,转运前准备好各类仪器设备并确定最佳转运路径,转运过程中动态监测患者生命体征。
观察组给予移动重症监护模式。(1)加强人员培训:对转运人员进行理论知识及操作技能培训,确保转运人员熟练掌握危重患者转运流程及相关理论知识,能够准确识别不良事件并有针对性地采取防范措施及安全管理措施。具备扎实的疾病监测及救护技术,包括生命支持、机械通气、动静脉导管管理、建立和管理人工气道、准确识别和处理心律失常等。安排专人负责质量控制,及时发现不当之处并进行纠正。(2)构建移动重症监护模式:参考国内外危重症患者转运指南、咨询相关专家并结合本院实际情况制定转运标准,如转运流程及监测与评估指标等。转运人员包括急诊医生及护士,均经过系统的转运知识及技能培训。确保监护设备及生命支持设备性能正常。监护设备包括呼气末二氧化碳监测仪、脉搏氧饱和度监测仪、有创压力监测装置、便携式监护仪。生命支持设备包括微量注射泵、负压吸引装置、呼吸球囊、气管插管装置、便携式呼吸机等。便携式抢救箱内需配备生理压水、林格氏液、阿托品、利多卡因、丙泊酚、胺碘酮、多巴胺、肾上腺素等药物及输液装备、针筒、电极片、吸痰管等。提前设计好转运路线,在路线中点及目的地设立二级救护站并于站点配备中心供氧接口、监护仪、气管插管、电源、微量注射泵、吸引器、简易呼吸器等,确保患者途中一旦病情发生变化能够迅速展开救治。制定转运预案,包括引流管滑脱、氧源或电源不足、转运呼吸机故障、呼吸或心搏骤停应急处理措施。(3)加强质量控制:转运前对转运风险进行评估,确保转运物品准备充分,转运人员到位并对转运物品进行核查,仔细核对转运记录表。转运过程中对患者加强监测,确保其生命体征保持稳定,能够及时对病情变化信号做出准确识别。转运后需要评估患者病情并详细记录,汇总不良事件发生原因及处理措施,加强质量控制。(4)实施移动重症监护模式:转运前对转运风险及获益情况进行分析,在取得患者及其家属同意的情况下方可转运。确定转运人员并确保分工明确,准备好转运过程中所需仪器设备及药物。准确评估患者病情并对患者是否具备转运条件再次进行评估,若不适合转运则继续进行救治,待病情稳定后再转运。转运过程中密切观察患者病情及生命体征变化情况,转运后需要进行交接工作,妥善安排患者。
1.3 观察指标及评价标准
(1)转运用时:对比两组转运用时,包括转运至重症监护室、手术室、CT室及专科病房。(2)相关指标:对比两组转运前后患者呼吸频率、心率、舒张压、收缩压。(3)病情相关不良事件:统计两组病情相关不良事件发生情况,包括空气栓塞、心律失常、低氧血症及气道梗阻。总发生率=(空气栓塞+心律失常+低氧血症+气道梗阻)/总例数×100%。(4)转运不良事件:包括非计划拔管、转运仪器故障或者失灵、静脉通路堵塞。总发生率=(非计划拔管+转运仪器故障或者失灵+静脉通路堵塞)/总例数×100%。(5)炎症因子:对比两组转运前后TNF-α及IL-1β水平。
1.4 统计学处理
本研究数据采用SPSS 23.0统计学软件进行分析和处理,计量资料以(±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组转运用时比较
观察组转运至重症监护室、手术室、CT室及专科病房的患者分别37、30、33、42例,用时分别为(24.23±4.09)、(10.15±2.79)、(14.21±2.70)、(20.74±3.12)min,对照组转运至重症监护室、手术室、CT室及专科病房的患者分别为34、27、30、38 例,用时分别为(27.89±4.15)、(14.03±3.15)、(16.78±2.73)、(23.02±3.03)min,观察组转运至重症监护室、手术室、CT室及专科病房用时均短于对 照 组(t=3.740、4.932、3.569、6.091,P=0.000、0.000、0.001、0.000)。
2.2 两组相关指标比较
转运前两组呼吸频率、心率、收缩压、舒张压比较差异均无统计学意义(P>0.05),转运后观察组呼吸频率、心率及收缩压、舒张压均低于对照组(P<0.05),见表 1。
表1 两组相关指标比较(±s)
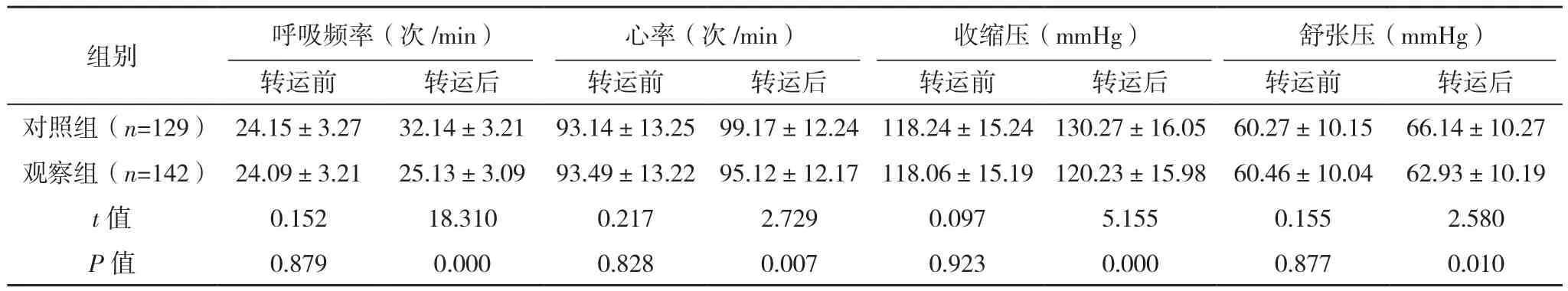
表1 两组相关指标比较(±s)
组别 呼吸频率(次/min) 心率(次/min) 收缩压(mmHg) 舒张压(mmHg)转运前 转运后 转运前 转运后 转运前 转运后 转运前 转运后对照组(n=129) 24.15±3.27 32.14±3.21 93.14±13.25 99.17±12.24 118.24±15.24 130.27±16.05 60.27±10.15 66.14±10.27观察组(n=142) 24.09±3.21 25.13±3.09 93.49±13.22 95.12±12.17 118.06±15.19 120.23±15.98 60.46±10.04 62.93±10.19 t值 0.152 18.310 0.217 2.729 0.097 5.155 0.155 2.580 P值 0.879 0.000 0.828 0.007 0.923 0.000 0.877 0.010
2.3 两组病情相关不良事件比较
观察组病情相关不良事件发生率低于对照组(P<0.05),见表 2。

表2 两组病情相关不良事件比较[例(%)]
2.4 两组转运不良事件发生情况对比
观察组转运人员相关不良事件发生率明显低于对照组(P<0.05),见表3。

表3 两组转运不良事件对比[例(%)]
2.5 两组炎症因子比较
转运前两组TNF-α及IL-1β水平比较差异均无统计学意义(P>0.05),转运后两组TNF-α及IL-1β水平均较转运前升高(P<0.05),观察组TNF-α及IL-1β水平均低于对照组(P<0.05),见表4。
表4 两组炎症因子比较(±s)
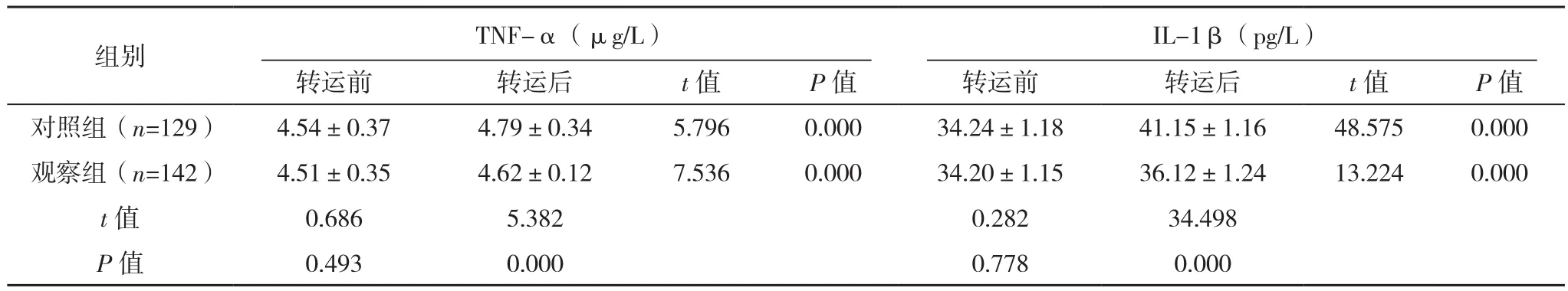
表4 两组炎症因子比较(±s)
组别 TNF-α(μg/L)IL-1β(pg/L)转运前 转运后 t值 P值 转运前 转运后 t值 P值对照组(n=129) 4.54±0.37 4.79±0.34 5.796 0.000 34.24±1.18 41.15±1.16 48.575 0.000观察组(n=142) 4.51±0.35 4.62±0.12 7.536 0.000 34.20±1.15 36.12±1.24 13.224 0.000 t值 0.686 5.382 0.282 34.498 P值 0.493 0.000 0.778 0.000
3 讨论
转运将患者置于移动环境中,患者病情复杂多变,严重影响患者循环及呼吸功能的稳定性。急诊危重症患者病情复杂度高、变化迅速、控制难度大,转运过程中发生病情恶化的风险高,甚至会危及患者生命安全[4]。急诊危重症患者转运的目的在于将患者安全地送至目的地,降低转运风险,充分保证危重患者转运的安全性[5-6]。
移动重症监护模式为急诊科监护模式的延续,在仪器设备、转运人员专业能力等方面尽可能达到急诊科监护水平,能够减少转运期间不良事件,可使转运风险得到显著降低,有利于使患者的生命安全得到充分保障[7-8]。
保证转运过程中患者的医疗安全,必须在转运过程中使急诊治疗水平及监测水平得到有效维持[9]。移动重症监护模式能够对危重患者实施实时监测、有效治疗和针对性护理,从而可显著提高转运安全系数[10]。
转运前针对患者实际病情采取移动重症监护护理措施有助于使患者生命体征保持稳定,可使患者对风险的耐受度得到显著提高。转运期间最大限度地保持转运前急诊科的监测水平及治疗水平,密切监测患者气道通畅度、循环功能及呼吸功能,确保各管道通畅,能够识别病情变化信号和潜在并发症并采取防控措施,可避免病情进展[11-12]。
转运为临床救治危重患者的重要环节,存在较高的风险,移动重症监护模式包括经过系统培训的专业人员、规范预案及流程、完善的仪器设备等,能够对转运过程实施全程监护及质量控制,可显著降低转运风险,从而可为患者生命安全提供保证,有助于为后续治疗提供必要条件。
在严重缺血的情况下,TNF-α及IL-1β能够激活血管当中白细胞和内皮细胞,诱导黏附分子功能及数量上调,加剧血管堵塞。另外,白细胞活化后释放大量蛋白水解酶和氧自由基,可加剧缺血组织损害[13]。
此次研究中,观察组转运至重症监护室、手术室、CT室及专科病房用时均短于对照组(P<0.05);转运后观察组呼吸频率、心率及收缩压、舒张压均低于对照组(P<0.05);观察组病情及转运相关不良事件发生率均低于对照组(P<0.05);转运后观察组TNF-α及IL-1β水平均低于对照组(P<0.05)。表明该模式有助于控制患者的炎症因子水平,进而保障患者的抢救效果。
综上所述,通过对比分析可知,将移动重症监护模式应用于急诊危重患者安全转运过程中不但能够有效缩短转运时间,还可减少不良事件,控制TNF-α及IL-1β炎症因子的分泌,有助于维护患者生命安全,具有较高的应用价值。

