高通量透析不同频率对维持性血液透析患者炎性细胞因子和钙磷代谢指标的影响
祝莹 刘玲玲 夏梦霜
海军军医大学第二附属医院,上海 200003
维持性血液透析(Maintenance Hemodialysis,MHD)患者的中远期生存率随着医疗技术的进步逐渐升高〔1〕。血液透析往往伴随着各类并发症,给患者的生存与预后造成不同程度的不良影响,分析原因可发现,炎性细胞因子、钙磷代谢紊乱、血液营养成分丢失等均为独立危险因素〔2〕。相关研究发现,维持性血液透析患者心血管疾病的出现与独立危险因素均有一定的相关性〔3〕。如何安全、有效地降低维持性血液透析患者炎性细胞因子和钙磷代谢指标是目前该领域研究的前瞻性问题〔4〕。本研究旨在探讨分析高通量透析不同频率血液透析对维持性血液透析患者炎性细胞因子、钙磷代谢、血液营养、预后生活质量及感染发生率的影响。
1 资料与方法
1.1 一般资料
选取2016年1月至2019年1月海军军医大学第二附属医院进行维持性血液透析患者100例。纳入标准〔5〕:①符合《中西医结合肾脏病学》中维持性血液透析指征:低通量血液透析维持时间≥12个月;②血管通路稳定且血管血流速可维持≥200 ml/min;③患者具有残留肾功能,可进行自主排尿但尿量<400 ml/d。排除标准〔6〕:①3个月内出现过肺部感染或全身性感染,②3个月内使用过激素、免疫抑制剂,③长期营养不良,④精神疾病、语言障碍患者。采用数字随机表法将患者分成对照组47例和研究组53例。对照组男23例,女24例;年龄37~77岁,
平均(41.26±3.47)岁;透析时间12~48个月,平均(29.16±2.76)个月;平均甲状旁腺激素(195.47±8.77)mg/L;平均指数体重(BMI)(26.74±2.28);基础肾病类型:慢性肾小球肾炎18例,多囊肾2例,慢性间质性肾炎8例,梗阻性肾病3例,糖尿病肾病16例。研究组男33例,女20例;年龄36~78岁,平均(42.77±2.87)岁;透析时间12~47个月,平均(30.21±1.94)个月;平均甲状旁腺激素(196.24±7.49)mg/L;平均BMI(25.95±1.89);疾病划分:慢性肾小球肾炎20例,多囊肾3例,慢性间质性肾炎10例,梗阻性肾病3例,糖尿病肾病17例。两组患者的性别、年龄、透析时间、甲状旁腺激素水平、BMI、基础肾病类型等一般资料比较差异均无统计学意义(均P>0.05),具有可比性。
1.2 方法
两组患者均进行血压控制,应用药物包括:叶酸、重组人促红细胞生成素、铁剂、碳酸钙D3 等。透析机采用流量可设置为500 ml/min的德国费森尤斯或4008S型透析机,透析液为碳酸氢盐。透析器选择同公司型号:FX80的聚砜膜中空纤维高通量透析器,超滤系数设置:28 ml/(mmHg·h·m2)。
血液灌流器采用(珠海健帆生物材料有限公司)HA130大孔树脂型血液灌流器,使用时将其串联在透析器前,采用2 000 ml肝素生理盐水进行与预冲洗灌流器与仪器通路,在此过程中去除灌流器中气泡及其他杂质。完毕后再次冲无肝素生理盐水进行去除肝素。治疗参数设置:血流量:180 ml/min,时间:2 h。
对照组患者每月进行1次高通量透析联合血液灌流,研究组进行每周进行1次高通量透析联合血液灌流,流程为:先进行2 h血液灌流后再进行2 h血液透析。患者在过程中出现心悸、头晕等并发症进行对症治疗即可。
两组患者在进行高通量透析联合血液灌流治疗时需对患者进行针对性护理,加强治疗效果。在患者治疗时鼓励患者进行非惯用手功能性锻炼,嘱患者进行非惯用上肢血管保护,防止出现血肿继而影响建立血管造瘘通路。注意透析血流量,防止出现低血压现象。同时仍需注意防止反超滤现象,保证充分的血流量。患者进行透析的床位前要设置醒目的药物服用贴士,标注服用药物类别、剂量、方法及药物作用。告知患者家属服药依从性的重要性,纠正患者出现的各类不正确用药行为。在患者透析过程中指导患者进行适当的手臂抬高,观察患者透析位置情况。透析完毕后指导患者在术后要注意对造瘘位置进行保温,衣着宽松。叮嘱患者进行造瘘处保护,定期更换敷料,保持切口干燥,适当进行改善造瘘肢静脉回流的局部运动,减少并发症出现的概率,合理使用抗生素。同时嘱患者进行做好营养摄取,加强营养,鼓励多摄入富含氨基酸、水溶性维生素的食物,提高蛋白摄取量。注意透析后患者药物浓度的变化,调整补充被清除药物的补服。
1.3 观察指标
对比两组患者治疗前及治疗3个月后炎性细胞因子超敏C反应蛋白(hs-CRP)、肿瘤坏死因子(TNF)-α、白细胞介素-6(IL-6),钙磷代谢指标血钙、血磷、钙磷乘积,营养学指标血红蛋白(Hb)、白蛋白(ALB)、转铁蛋白(TRA)的变化。
1.4 统计学方法

2 结果
2.1 两组患者治疗前后炎性细胞比较
研究组患者治疗后,炎性细胞因子hs-CRP、TNF-α、IL-6明显低于对照组,与对照组相比,差异有统计学意义(P<0.05),见表1。
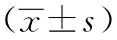
表1 两组患者治疗前后炎性细胞比较
2.2 两组治疗前后钙磷代谢指标比较
研究组患者治疗后血磷、钙磷乘积明显低于对照组及研究组治疗后血钙均高于治疗前,研究组治疗后血钙、血磷乘积与对照组比较,差异有统计学意义(P<0.05),见表2。
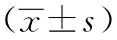
表2 两组治疗前后钙磷代谢指标比较
2.3 两组治疗前后营养学指标比较
研究组患者治疗后Hb、ALB、TRA均高于对照组,高于治疗前。研究组患者治疗后Hb、ALB、TRA与对照组相比,差异有统计学意义(P<0.05),见表3。
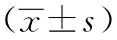
表3 两组治疗前后营养学指标比较
3 讨论
维持性血液透析可有效净化患者血液并调节体液平衡。在临床中,动静脉造瘘口在MHD患者中由于各种因素的限制,极易出现内瘘并发症,导致患者炎性细胞升高,造成患者感染,继而危害生命。使用合理、有效的护理方式可显著改善患者的透析质量与生命健康。本次研究中,患者在进行透析时进行了针对性护理,护理后患者的身体舒适度显著提升,有效地提高了患者的自我管理能力与服药依从性。指导患者透析后进行合理锻炼可恢复患者肢体的力量,改善微循环,减少肿胀的发生,提高患者的机体免疫力,提高患者治疗效果。
高通量透析多指超滤系数>20 ml/(mmHg·h)的滤器通过弥散后对流吸附原理将血液中的溶质进行清除的方式〔7〕。与普通透析相比,高通量透析膜更薄、孔径更大、扩散性相对更好,吸附性更强,对中分子物质可有效进行清除。血液灌流采用体外循环的方式对血液进行内、外源性大分子物质固态吸附剂进行净化,然后输送回患者体内,联合高通量透析提高毒素清除效果〔8〕。有相关研究指出,65%的MHD患者存在慢性炎症,且患者大多体内中分子物质含量较多、钙磷代谢紊乱〔9〕。炎性因子的大量累积可使患者出现脂肪、糖代谢紊乱、蛋白丢失、食欲下降、胃肠功能下降,导致患者营养不良,长期不纠正的患者炎性因子水平,会导致患者死亡。
相关研究表示,行MHD的患者身体处微炎症状态,hs-CRP、TNF-α、IL-6会显著升高〔10〕。发生该现象的主要原因可能为肾脏的清除能力减弱,MHD患者血液中的中分子毒素会对红细胞的生成进行抑制,导致患者出现贫血。贫血导致患者出现RAAS系统活化,炎性细胞因子大量分泌,肌体出现缺氧,导致交感神经敏感、兴奋,心脏血液输出量增加、肾血管收缩造成肾血流量减少,病菌对炎性细胞因子释放进行了促进导致〔11〕。有相关研究表示,高通量透析联合血液灌流可显著改善MHD患者炎症状态。但该研究尚未提出确切的科学依据,阐述原理〔12〕。在本次研究表明,高通量透析可显著清除患者血液中的炎性细胞因子。疗后研究组hs-CRP、TNF-α、IL-6水平小于对照组,说明患者经过高频率(3次/W)高通量透析联合血液灌流有效地清除了患者体内多种中分子炎性细胞,患者炎性细胞含量下降。高通量透析通过弥散作用,清除小分子毒素的同时加快对中分子的对流传送,血液灌流清除患体内的大中分子,有效地改善了MHD患者炎性细胞因子水平,保护残余肾功能〔13〕。在本次研究中还对比了两组患者的钙磷代谢指标及营养学指标,其中治疗后血磷指标治疗后小于治疗前,血钙、钙磷乘积指标、Hb、ALB、TRA治疗后均大于治疗前。分析原因为MHD患者长期处于低钙高磷状态。有研究表示,高血磷、低Hb、低ALB、低TRA、高钙磷乘积是MHD患者并发心脏病的高危因素,且心脏室间隔厚度与血磷、钙磷乘积为正相关,与ALB水平呈负相关〔14〕。另一研究中提到,患者长期处于该状态下,患者会出现Hb、ALB、TRA丢失现象,导致患者营养丢失造成营养不良,继而减弱患者肌体抵抗力,加速炎性因子对身体的损害,改善患者钙磷代谢状态可显著纠正患者左室肥厚状态,改善患者营养不良〔15〕。本次研究中治疗后研究组血磷指标小于对照组,Hb、ALB、TRA、血钙、钙磷乘积指标大于对照组。分析后可得出,高通量透析联合血液灌流可有效清除MHD患者血液中钙、磷,改善营养物质丢失现象。研究组采用3次/w的高频率高通量透析联合血液灌流与对照组1次/w的高频率高通量透析联合血液灌流对比效果更为显著,更有利于改善患者钙磷代谢状态,虽会造成患者一定的营养物质流失,但患者炎性因子与钙磷代谢趋于正常,患者食欲与胃肠功能得到恢复,身体吸收能力得到恢复,抵消透析流失的营养成分,减轻患者骨痛,降低骨折风险,临床疗效显著。
综上所述,本次研究基于上述研究阐述的机理,采用高通量透析联合不同频率血液灌流对患者进行清除患者体内炎性细胞因子,纠正钙、磷代谢性丢失现象。经研究证实维持性血液透析患者增加频率可缓解患者临床体征,改善患者肌体营养状态,提升患者的生活质量。
利益冲突所有作者均声明不存在利益冲突

