机械取栓治疗PCIS患者预后的影响因素
魏 丹
(濮阳市安阳地区医院,河南 安阳 455000)
脑卒中指多种原因导致脑血管受损,局灶性(或整体)脑组织损害,引起临床症状超过24 h或致死[1]。脑卒中结合症状不同可分成缺血性脑卒中、蛛网膜下腔出血、脑出血等3种[2],其中缺血性脑卒中为颈动脉与椎动脉狭窄或者闭塞等引发脑组织坏死总称,其临床症状主要为突发眩晕、侧肢麻木、复视等[3]。后循环缺血性脑卒中(posterior circulation ischemic stroke,PCIS)为缺血性脑卒中类型之一,其病死率与致残率明显高于前循环缺血性脑卒中[4]。相关研究结果指出,机械取栓在PCIS临床中可取得良好效果,但部分患者仍预后不良[5]。基于此,本研究旨在分析机械取栓治疗PCIS患者预后的影响因素。
1 资料和方法
1.1 一般资料
选取2019年4月至2021年4月濮阳市安阳地区医院收治的89例PCIS患者作为研究对象,均行机械取栓治疗,其中男65例,女24例;年龄46~69岁,平均(57.4±5.5)岁。本研究已通过本院医学伦理委员会与学术委员会审核批准。
纳入标准:具有明显后循环神经功能障碍者;经CT、MRI检查诊断为椎-基底动脉系统栓塞者;入院后均行重组组织型纤溶酶原激活剂(recombinant human tissue plasminogen,rt-PA)静脉溶栓治疗,且效果欠佳者;发病到动脉内取栓治疗时间<24 h者;知情本研究,且签署同意协议书。
排除标准:合并肾、肝、心等重要脏器功能严重障碍者;合并凝血功能严重异常者;合并活动性出血或者出血性疾病治疗史者;CT或者MRI检查结果显示脑干梗死面积超出2/3脑干者;预计生存期<3个月者。
1.2 方法
机械取栓:采用(siemens artis zeego或者toshiba INFX-8000V DSA机)作为检查设备。在全麻下通过股动脉入路内置70 cm的6 F动脉导管鞘,以5 F普通造影导管实施全脑CTA来确认闭塞血管,同时评估侧支循环代偿状况。动脉鞘选择推到动脉内,在同轴引导下用Navien或者DAC中间导管选择进至椎动脉,用微导管与微导丝在路图下探查并通过闭塞段动脉到远端血管腔中。将SolitaireFR取栓支架(6 mm×30 mm或者4 mm×20 mm,结合闭塞段血管长度与直径予以选择)引至闭塞段,支架打开,血流复流后将支架停留在狭窄段5 min,用50 ml注射器在中间导管尾部连Y阀侧壁位置回抽,同时收回支架实施动脉取栓。撤出支架至体外之后再次造影,若闭塞血管改良脑梗死溶栓分级(modified thrombolysis in cerebral infarction,mTICI)不低于2b级,且15 min之后造影仍然可以维持mTICI不低于2b级时,治疗结束。如果初次取栓之后仍无法保持前向血流可再次取栓。介入治疗之后,前向血流可维持稳定mTICI不低于2b级,则说明治疗成功。
1.3 观察指标
①随访3个月,了解术后预后状况。依据改良Rankin量表(mRS)评估,其中预后良好为mRS评分≤2分、预后不良为mRS评分>2分。②单因素分析。影响因素:研究者结合相关资料与专家建议自行拟定《影响因素调查问卷》,内容涉及性别、年龄、并发症状况、发病到入院时间、入院时循环阿尔伯塔卒中项目早期CT评分(PC-ASPECTS)、NIHSS评分、股动脉穿刺到闭塞血管再通时间、取栓次数等。③对机械取栓患者预后影响因素的Logisitic回归分析。
1.4 统计学方法
2 结果
2.1 预后状况
随访3个月,所有患者均进行随访。预后良好54例,预后良好率为60.67%(54/89),预后不良35例,预后不良率为39.32%(35/89)。
2.2 单因素分析
经分析,发病到入院时间、入院时pc-ASPECTS、术前NIHSS评分、取栓次数是影响机械取栓患者预后的独立因素(P<0.05),见表1。
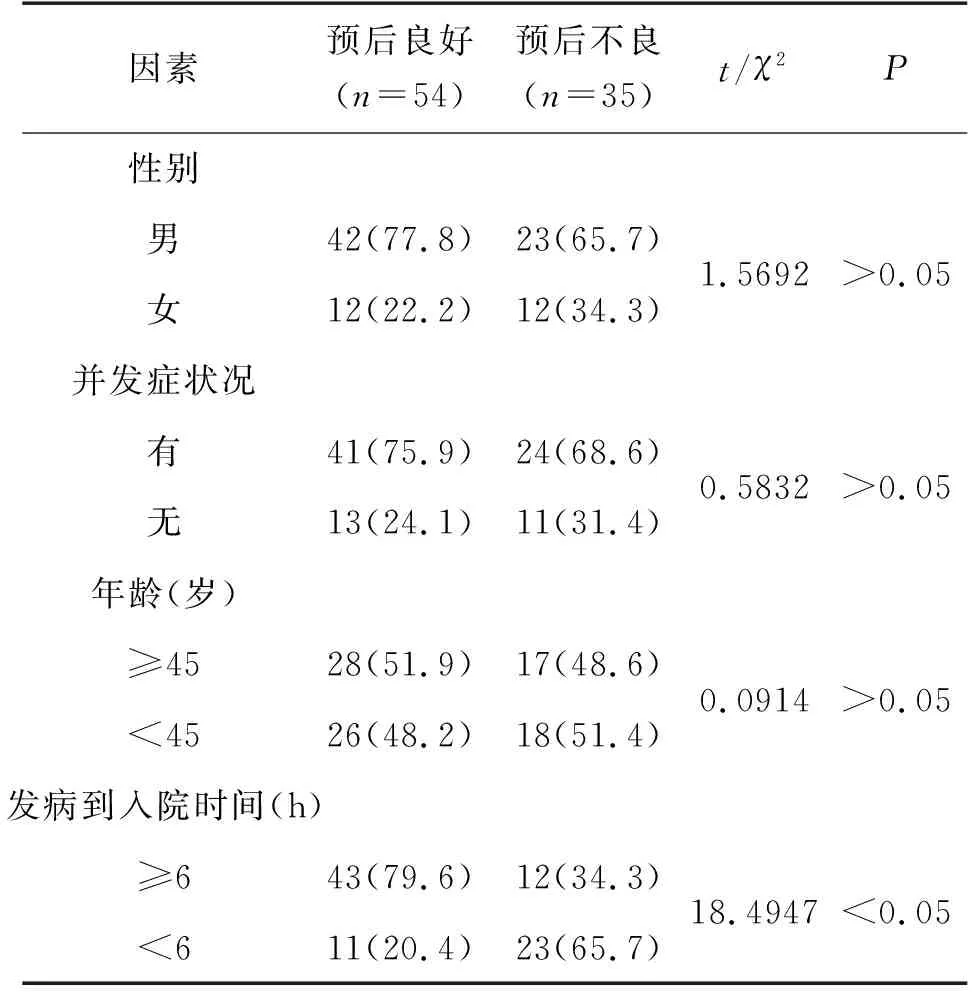
表1 机械取栓患者预后的单因素分析(n,%)

续表
2.3 机械取栓患者预后影响因素的Logisitic回归分析
以预后情况为因变量,以上述分析中差异有统计学意义的相关因素为自变量进行Logisitic回归分析,发病到入院时间≥5.69 h、入院时pc-ASPECTS≤5.60分、术前NIHSS评分≥12.44分、取栓次数>2次为机械取栓治疗PCIS患者预后的独立危险因素(P<0.05),见表2。
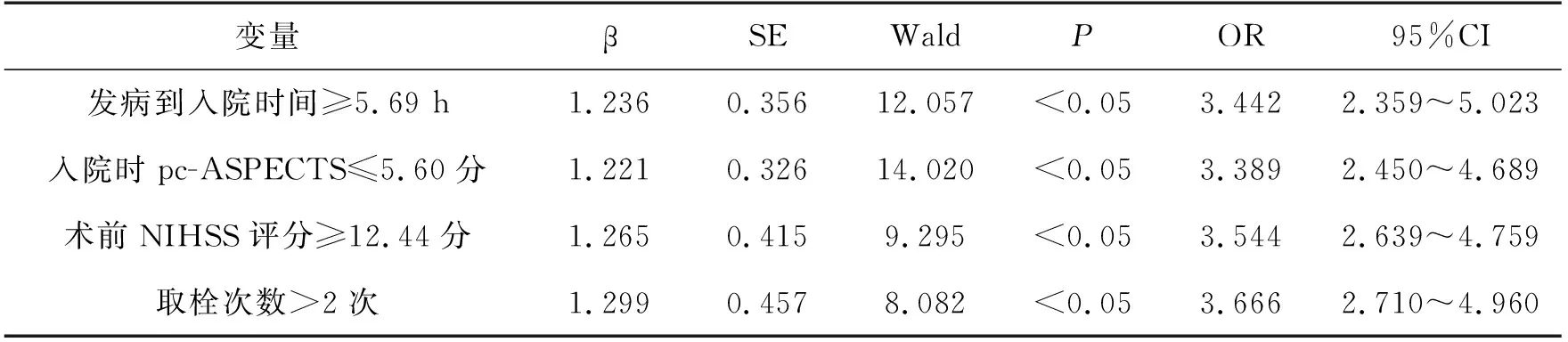
表2 机械取栓患者预后影响因素的Logisitic回归分析
3 讨论
前循环大血管急性闭塞者发病4.5 h以内静脉溶栓的血管再通率<40%,而机械取栓可增加闭塞血管的再通率与3个月良好预后率[6-7]。目前,相关研究结果显示,后循环大血管急性闭塞性机械取栓治疗后的血管再通率增加,而病死率下降,与传统静脉溶栓治疗相比,治疗效果得到明显改善[8-10]。脑出血为动脉中机械取栓常见并发症,其主要原因是术中血管内膜受损、缺血再灌注损伤以及溶栓药、抗血小板药和抗凝药的应用等[11]。后循环供血位置属于基本生命中枢,其出现出血转化少于前循环,但一旦出血,临床后果更为严重,而机械取栓可缓解病情进展,但仍存在预后不良状况[12]。目前,临床针对预后不良的危险因素相关研究较少。
本研究结果显示,预后良好者54例,预后不良者35例;发病到入院时间、入院时pc-ASPECTS、术前NIHSS评分、取栓次数是影响机械取栓患者预后的独立因素;经Logistic回归模型分析显示,发病到入院时间≥5.69 h、入院时pc-ASPECTS≤5.60分、术前NIHSS评分≥12.44分、取栓次数>2次为机械取栓治疗PCIS患者预后的独立危险因素。NIHSS评分反映神经功能受损程度,其分值越高则说明神经功能受损程度越严重、核心梗死面积可能越大[13]。pc-ASPECTS评分方式是引入后循环评估后被提出,分值越低则说明出现梗死脑组织的面积越大,反之分值越高则说明梗死脑组织的面积越小,而血管开通的获益较大[14]。取栓次数越多,增加血管内膜与穿支血管损伤风险,即便最终开通闭塞血管,但因取栓次数较多,血管内膜与穿支血管受损,致使获益减少甚至加重损伤,进而影响预后。
综上所述,机械取栓治疗PCIS患者存在预后不良因素,其受发病到入院时间、入院时pc-ASPECTS、术前NIHSS评分、取栓次数等因素影响,而发病到入院时间≥5.69 h、入院时pc-ASPECTS≤5.60分、术前NIHSS评分≥12.44分、取栓次数>2次为预后不良的独立危险因素,故临床可针对性制定干预措施以提高预后效果。

