强力电凝与柔和电凝用于食管ESD创面止血后并发症比较
许鸣超,姜玉洋,崔 征,杨爱峰
目前,内镜黏膜下剥离术(endoscopic submucosal dissection,ESD)由于其微创、保留器官功能、并发症少等诸多优点,在早期食管癌及癌前病变的诊治中得到了广泛应用[1]。食管ESD术中完整剥离病变黏膜后需应用热活检钳处理创面,电凝黏膜缺损处表面的裸露血管,预防术后出血,而电凝时可能导致固有肌层电灼伤,导致穿孔、狭窄等并发症发生率升高[2]。目前食管ESD手术时多应用爱尔博高频电工作站,其电凝模式有强力电凝与柔和电凝两种模式,手术中完整剥离病变黏膜后采用何种电凝模式处理创面裸露血管研究报道较少。我院所在的豫北地区紧邻河南林州、河北磁县等食管癌高发区域,在早期食管癌及癌前病变的ESD诊治及并发症的预防方面积累了一定的经验。基于现有的研究及经验,作者开展了一项回顾性研究,分析不同电凝模式在食管ESD术中处理裸露血管方面的效果及安全性,现报道如下。
1 资料与方法
1.1 一般资料回顾性分析2019年1月至2021年10月我院因早期食管癌及食管癌前病变行食管内镜黏膜下剥离术(ESD)的患者资料,从中查找术中完整剥离病变黏膜后,采用强力电凝模式,应用热活检钳凝闭表面裸露血管的病例共55例,设为强力电凝组;采用柔和电凝模式,应用热活检钳凝闭表面裸露血管的病例55例,设为柔和电凝组。纳入标准:①符合早期食管癌和癌前病变的诊断,且术前已行常规胃镜、碘染色检查、病理活检、超声内镜及胸部平扫及增强CT,超声内镜评估病变浸润深度在黏膜层及黏膜下浅层,CT提示纵膈无肿大的淋巴结及无远处转移、无内镜治疗的禁忌症;②无器官功能衰竭、其它恶性肿瘤及严重凝血功能障碍;③无精神异常;④ESD后未追加放射治疗及外科手术;⑤无贲门失弛缓、酸碱等化学性腐蚀及机械损伤导致的食管狭窄。两组患者年龄、性别、合并症、病灶大小及位置、病灶形态及术前评估深度、术前活检病理类型等一般资料比较差异无统计学意义(P>0.05),具有可比性,见表1。
1.2 器械与内镜设备采用带附送水功能的Olympus GIF-Q260J型治疗胃镜,在胃镜前端安置透明帽(D-201-11802),所用手术器械包括:medwork内镜用注射针,Olympus Dual刀,CO2治疗气泵,Olympus热活检钳(FD-430L),黏膜下注射溶液为1∶10 000靛胭脂生理盐水注射液等[7]。
1.3 手术及创面处理方式各组ESD手术均由已独立完成食管ESD手术50例以上的具有丰富经验的医师操作,均采用气管插管全身麻醉[3],按标准的手术流程进行操作。术中应用CO2气泵缓解穿孔引起的纵膈及皮下气肿。术中应用注射针于黏膜下层注射至黏膜充分抬举,剥离过程中间断多次给予黏膜下注射保持黏膜层抬举满意及维持良好的手术视野,沿黏膜下层1/3处层面逐渐剥离黏膜遇见血管即应用Dual刀采用强力电凝的模式预先凝闭血管预防出血,完整剥离病变黏膜后均应用热活检钳及爱尔博电凝工作站凝闭黏膜缺损处表面裸露的血管,钳夹欲凝闭的血管持续电凝直至“冒泡”“开锅”程度。强力电凝组采用强力电凝的模式,电凝效果设为2,最大功率40 W;柔和电凝组采用柔和电凝的模式,电凝效果设为4,最大功率80 W。

2 结果
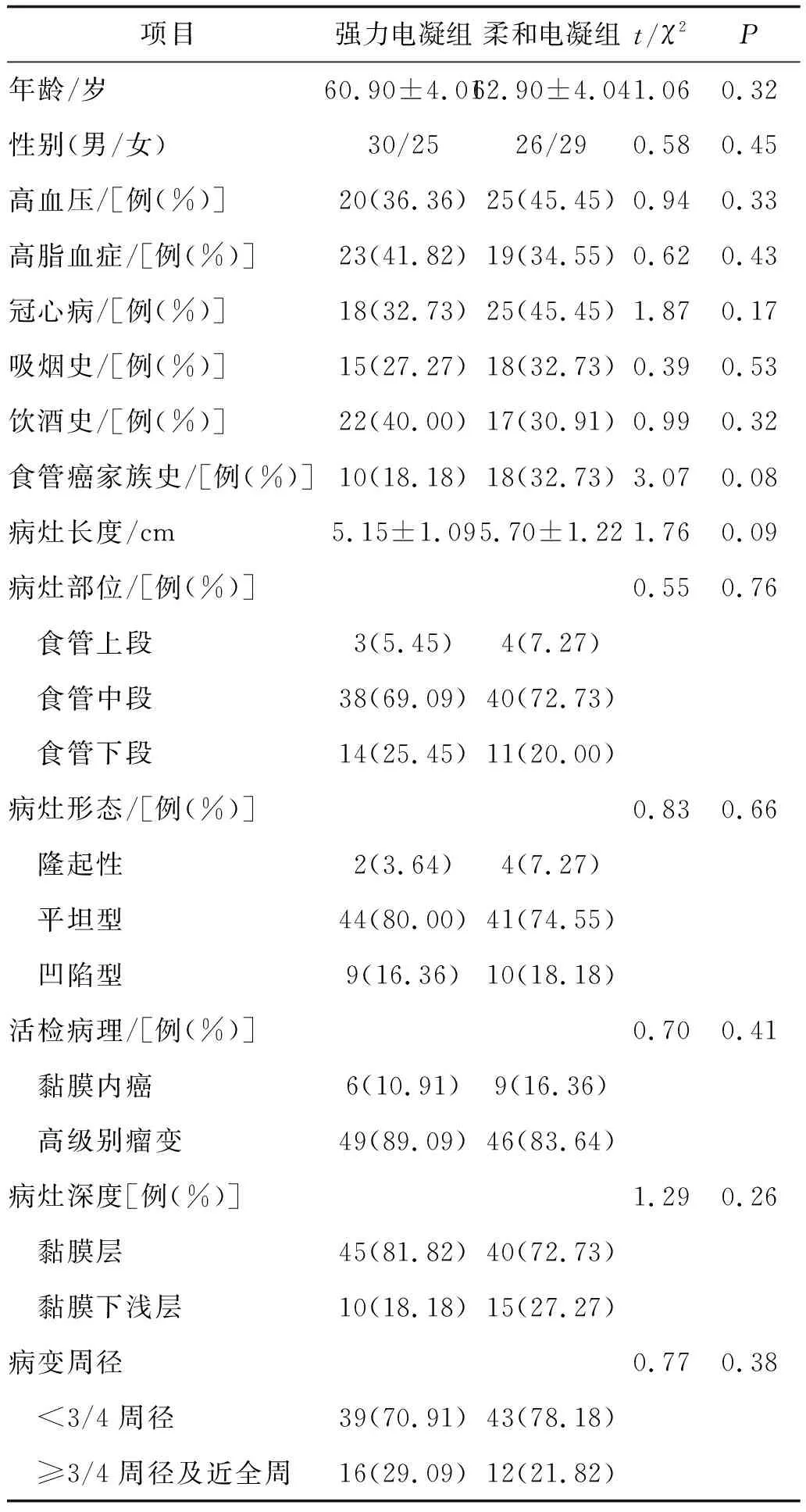
表1 患者一般资料比较(n=55)
强力电凝组与柔和电凝组术后分别有1例、2例发生迟发性出血,均给予质子泵抑制剂抑酸、口服止血药物等方法保守治疗好转,出血发生率比较差异无统计学意义(P>0.05);强力电凝组术后有4例出现迟发性穿孔,其中2例采用内镜下钛夹夹闭穿孔面及联合抗生素抗感染等治疗好转,2例出现穿孔后纵膈感染,转往胸心外科行手术治疗,术后穿孔发生率比较差异有统计学意义(P<0.05);强力电凝组术后出现7例食管狭窄,柔和电凝组出现5例食管狭窄,均表现为进食不畅,复查胃镜内镜无法通过,均给予内镜下多次球囊扩张直至能够进食半流质饮食,狭窄发生率比较差异无统计学意义(P>0.05)。见表2。
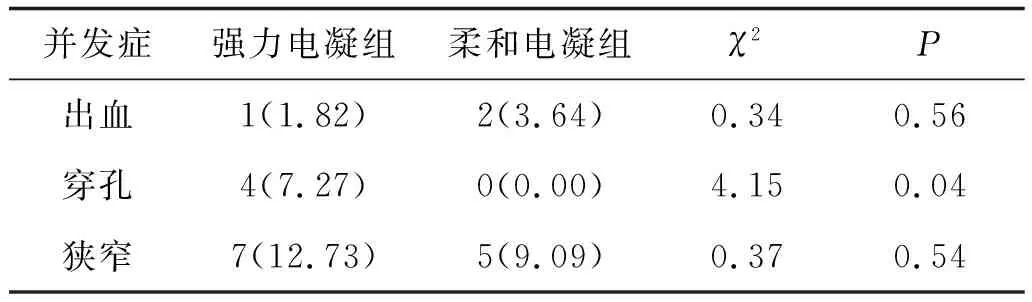
表2 两组并发症比较(n=55) 例(%)
3 讨论
目前ESD用来治疗早期食管癌及癌前病变已得到广泛共识,而ESD手术并非是绝对安全的,其同传统外科手术一样亦存在其相关的并发症,常见的并发症有术后出血、穿孔、狭窄等。文献报道食管ESD术后出血发生率较低(<0.7%),亦有小样本报道术后出血发生率达5.2%,出血发生后采用药物保守治疗通常能够达到止血目的[4]。食管ESD术中、术后穿孔发生率报道不尽相同,Odagiri等[5]报道12 899例大样本食管ESD研究中有422例发生了穿孔,穿孔发生率为3.3%。术中穿孔可尝试内镜下钛夹夹闭,术后穿孔如感染症状不重可同样尝试内镜下钛夹夹闭并给予抗感染等保守治疗措施,如合并严重纵膈感染可给予纵膈引流及外科手术处理。术后狭窄综合发生率为11.6%[6],而大于3/4周径的病变行ESD手术后如不采取预防措施狭窄率可高达83.3%[7],可采取球囊扩张、糖皮质激素药物、支架置入等方式预防食管狭窄。并发症的发生同患者自身条件有关,如病变位置、深度、病变长度、病变周径、长期口服抗凝药、合并其它疾病等,同时与手术者的手术技巧及操作的熟练程度亦相关。术者在ESD术中剥离黏膜时均采用强力电凝模式行切割及术中止血,而在完整剥离掉病变黏膜后,部分术者继续采用强力电凝模式处理表面裸露的血管,而大部分术者改用柔和电凝模式处理表面裸露的血管。
强力电凝单位时间内工作站释放的热能远远大于柔和电凝,是快速表浅的凝固,而柔和电凝则是缓慢深层的凝固。所以在食管ESD术中如有深部缓慢渗血时推荐柔和电凝模式,长时间的柔和电凝可以达到深部止血的目的,同时由于其释放的热能较少,对固有肌层及外膜造成的热损伤小,避免了穿孔的可能,尤其是可避免迟发性穿孔的发生,而表浅的渗血可以采用强力电凝模式。在ESD手术中处理裸露血管时采用强力电凝模式,单位时间内释放较多的热量,不可避免地导致食管固有肌层的损伤,增加了术中穿孔及迟发性穿孔的发生率。当然,本研究在采用强力电凝模式时,工作站的功率及电凝效果均设置为柔和电凝数值的一半,尽量避免强力电凝模式下并发症发生率增加。尽管如此,本研究中强力电凝组在术后穿孔发生率方面仍高于柔和电凝组。
电凝止血是应用凝固电流止血的方法,凝固电流使探头接触部位产生热量,组织水肿,压迫血管,血管管腔变小或闭塞形成血栓而止血。本研究中两组在术后出血发生率方面比较差异无统计学意义,证实应用热活检钳无论是采用强力电凝还是柔和电凝,持续一段时间的凝闭表面裸露的血管直至表面“冒泡”“开锅”,均可以达到止血的目的。理论上讲,强力电凝模式下固有肌层的热损伤会增加食管ESD术后狭窄的发生率,Arao等[8]在猪的食管ESD动物实验中采用强力电凝模式与ENDO CUT模式比较,证实强力电凝模式会增加术后食管狭窄的发生率,分析可能与固有肌层损伤导致无菌性炎症发生,成纤维细胞增殖、纤维组织合成增加有关,最终导致狭窄的发生。而本研究中两组在术后狭窄发生率方面比较差异无统计学意义,可能与本研究的统计样本较少以及是单中心回顾性研究而非多中心研究有关,可能仍存在一定的局限性。
总之,在食管ESD术中剥离病变黏膜后,应用标准的凝闭方式,采用柔和电凝模式,可以达到与强力电凝模式同样的止血效果,而术后穿孔发生率更低,相较于强力电凝模式更安全、有效,值得临床采用。

