温阳行水汤治疗阳虚水泛型舒张性心力衰竭的临床观察
夏 益,许金泉,李学龙
(杭州市富阳区中医院心血管内科·浙江 杭州 311400)
心力衰竭(heart failure)是由多种原因导致的心脏结构或功能性疾病引起的心室射血和(或)充盈功能下降的一组综合征[1]。根据病理机制可分为收缩性心力衰竭(SHF)与舒张性心力衰竭(DHF)[2]。DHF是指心室收缩功能正常,因心室充盈异常和充盈压升高导致的肺循环或体循环异常的一类临床综合征[3]。该病在临床上早期仅表现为肺淤血征,随着病情的进展,会出现呼吸困难、气急气喘、运动耐力下降、肺水肿等左心衰竭症状[4]。目前,对于该病的临床治疗,西医药在针对病因治疗的基础上,给予强心、利尿、扩血管、抑制心室重构、神经内分泌抑制剂等药物治疗[5],取得了良好的疗效,然而药物的不良反应使得其在临床中的应用受限。中医药经过长期的临床实践,在治疗心衰中积累了丰富的经验。目前,中医与西医联合治疗DHF,取得了显著的疗效,且在减轻西药副作用、安全性等方面具有优势[6]。笔者2018 年3 月—2020 年4 月应用自拟温阳行水汤辅助治疗阳虚水泛型舒张性心力衰竭,现报道如下。
1 临床资料
1.1 一般资料 选取本院心血管内科接诊的舒张性心力衰竭患者83 例,按照随机数字表法分为对照组(42 例)和观察组(41 例)。对照组患者中男28例,女14例;年龄49~76 岁,平均(64.2±7.1)岁;病程1~5 年,平均(2.4±0.5)年;原发病为冠心病者12 例、高心病者17 例、肺心病者7 例、其他者6 例,参照美国纽约心脏病学会(NYHN)标准[7],心功能Ⅰ级者16 例、Ⅱ级者19 例、Ⅲ 级者7 例。观察组患者中男25例,女16例;年龄45~73 岁,平均(62.7±6.8)岁;病程1~6 年,平均(2.7±0.6)年;原发病为冠心病者14 例、高心病者16 例、肺心病者6 例、其他者5 例;心功能在Ⅰ级者13 例、Ⅱ级者21 例、Ⅲ 级者7 例。两组患者基线资料均衡可比(P>0.05)。
1.2 纳入标准 1)符合舒张性心力衰竭诊断标准[8];2)依据《慢性心力衰竭中医诊疗专家共识》[9]辨证属于阳虚水泛者;3)45 岁≤年龄≤80 岁;4)患者及家属知情同意。
1.3 排除标准 1)不符合上述纳入标准者;2)重度心力衰竭,NYHN分级属于Ⅳ 级者;3)合并有心源性休克、恶性心律失常、严重房室传导阻滞、肺栓塞等严重并发症者;4)合并肝脏、肾脏功能衰竭者;5)既往有心脏手术史者。
2 方法
2.1 治疗方法 对照组患者参考《中国心力衰竭诊断和治疗指南2018》[8]在积极治疗原发病的基础上给予盐酸贝那普利(北京诺华制药有限公司,国药准字H20000292)10 mg口服,1 次/日;螺内酯(杭州民生药业有限公司,国药准字H33020070)20 mg口服,1 次/日;琥珀酸美托洛尔(阿斯利康制药有限公司,国药准字J20150044)47.5 mg口服,1 次/日;上述药物根据患者的具体情况进行用药剂量调整。观察组在上述药物治疗基础上辅以自拟温阳行水汤治疗,具体方药组成:熟附子 9 g,桂枝 9 g,干姜 12 g,菟丝子 15 g,猪苓 12 g,茯苓 12 g,半夏 6 g,葶苈子 12 g,桃仁12 g,丹参15 g,地龙9 g,白术 12 g,黄芪 12 g,党参 15 g,炙甘草 12 g,上药水煎服,日1剂,早晚分服,1 个月为1 疗程,共治疗2 个疗程。
2.2 疗效标准 两组患者治疗2 个月后评价疗效,具体分为显效、有效、无效、加重[10]。
2.3 观察指标
2.3.1 中医症状积分 治疗前后评价两组患者心悸气短、咯吐泡沫白痰、面肢浮肿、畏寒肢冷、烦躁出汗、颜面灰白、胸脘痞闷等7项中医症状,每项症状均按无(0 分)、轻(2 分)、中(4 分)、重(6 分)4级积分。
2.3.2 心功能测定 治疗前后对所有患者行超声心动图(飞利浦,iE33型)检查,记录所有患者的左房容积指数(LAVI)、二尖瓣口舒张早期血流峰值/二尖瓣环舒张早期运动速度(E/E’)、左心室射血分数(LVEF)、每搏输出量(SV)。
2.3.3 生活质量评定 采用明尼苏达心力衰竭生活质量调查表(MLHFQ)对患者生活质量进行评价,MLHFQ包括21项,对患者的躯体以及情绪等进行综合评价,满分105分,分数越高,生活质量越差[11]。
2.3.4 脑利钠肽 采用荧光免疫层析法检测血清脑利钠肽(NT-proBNP)浓度。
2.4 统计学方法 数据采用SPSS20.0统计学软件分析,计量资料、计数资料比较采用t检验和χ2检验;以P<0.05表示差异有统计学意义。
3 结果
3.1 2 组患者疗效比较 见表1。

表1 2组患者疗效比较[例(%)]
3.2 治疗前后2组患者中医症状评分比较 见表2。
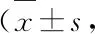
表2 2组患者治疗前后症状评分比较分)
3.3 治疗前后2组患者心功能比较 见表3。

表3 2组患者治疗前后心功能比较
3.4 治疗前后2组患者血清NT-proBNP浓度和MLHFQ评分比较 见表4。

表4 2组患者治疗前后血清NT-proBNP浓度和MLHFQ评分比较
4 讨论
研究显示,充血性心力衰竭患者中约有33 %的患者表现为DHF,而剩余的67 %患者表现为SHF或合并DHF的混合性心衰[12],DHF往往早于SHF发生,早期明确诊断及积极防治DHF,可延缓疾病的进展及降低晚期混合性心衰的发生[13],积极有效地防治DHF对保持患者心脏功能的发挥、提高患者的生活质量具有重要的意义。
DHF在中医学属于“心悸”“心水”“肾水”“支饮”“喘证”等范畴,患者因饮食不节、年老体衰、劳累过度等原因导致机体正气亏耗、心肺脾肾亏虚,正气不足则无以推动血液运行而造成心血瘀阻;脾虚无以运化水谷精微,气血无以生化,则心脉失养;脾阳虚则不能运化水湿,痰湿内生;肾为元阳,心肾君相安位,肾阳虚则导致心阳虚,肾阳虚则蒸腾气化无力而导致水饮内停。病机关键为阳虚水泛,治宜温阳利水、化痰平喘。自拟温阳行水汤辅助治疗该病,方中熟附子回阳救逆、补火助阳,桂枝温通经脉、助阳化气,干姜温中散寒、回阳通脉、燥湿消痰,菟丝子滋补肝肾,防温热太过,猪苓利尿渗湿,茯苓利水渗湿、健脾宁心,半夏燥湿化痰,葶苈子泻肺平喘、行水消肿,桃仁活血祛瘀、止咳平喘,丹参活血祛瘀,地龙通络、平喘、利尿,白术、黄芪、党参益气健脾,炙甘草补脾和胃、益气复脉、调和诸药;诸药合用共起温阳利水、化痰平喘、祛瘀通脉之功效。
本研究结果显示,经治疗后2组患者心功能指标LAVI、E/E’、LVEF、SV均改善(P<0.05)、血清NT-proBNP浓度降低(P<0.05),观察组心功能指标改善、血清NT-proBNP下降更明显(P<0.05);治疗后两组患者心悸气短、咯吐泡沫白痰、面肢浮肿、畏寒肢冷、烦躁出汗、颜面灰白、胸脘痞闷等症状评分均降低(P<0.05),观察组降低更明显(P<0.05);治疗后两组MLHFQ评分降低(P<0.05),观察组降低更明显(P<0.05)。可见自拟温阳行水汤辅助治疗DHF,可明显缓解患者临床症状,改善心功能、降低血清NT-proBNP浓度,从而提高临床疗效、改善患者的生活质量。

