乳腺浸润性导管癌的超声表现及其与分子分型的关系评价
李 琳,肖雨雄,章剑云
(粤北人民医院超声诊断科 广东 韶关 512000)
乳腺癌在我国非常常见,是临床上发病概率较高的女性恶性肿瘤疾病[1-3]。近几年全球范围内乳腺癌患者数量逐年增多,为实现对乳腺癌疾病死亡率的有效抑制,需做到早诊断、早治疗[4-6]。现阶段临床超声诊断中,彩色多普勒超声应用在血流动力学参数显示、肿瘤血流展示、电离辐射低等方面存在显著优势。随着诸多学者对乳腺癌分子、细胞领域研究的不断深入,发现乳腺癌患者的激素受体、人表皮生长因子受体2等有着不同的表达式,且乳腺癌病理形态在不同表达的影响下出现不同程度改变[7-8]。文章回顾性分析80例拥有完整术前超声图像特征以及术后病理结果的IDC的病例资料,以此分析与评价乳腺浸润性导管癌的超声表现及其分子分型之间的关系,详情如下。
1 资料与方法
1.1 一般资料
回顾性分析粤北人民医院2019年1月—2021年6月收治的80例拥有完整术前超声图像特征以及术后病理结果的IDC的病例资料。患者年龄为29~80岁,均龄(48.25±3.36)岁,平均肿瘤直径为(1.94±0.72) cm。纳入标准:术前超声图像完整且经病理检查,结果显示确诊的IDC病人;患者及家属知情同意,并签署知情同意书。排除标准:中途退出研究者;图像不清晰者;患者不存在HER-2、PR、ER等病理结果。全部病人在接受研究之前均未进行化疗、放疗以及内分泌相关治疗。
1.2 方法
选择美国GE公司生产的LOGIQE9、LOGIQC9、LOGIQS8彩色多普勒超声诊断仪器,高频探头频率为(7~12)MHz。超声诊断前采取手触诊断方式对患者肿块部位、大小进行初步明确。探头与病人的皮肤垂直,以病人的具体情况为依据适当调整仪器的参数,通过对深度、聚焦点、增益适当调价来获取高质量病灶图像,以确保最佳的超声图像成像结果[9]。要求患者检查前保持仰卧位,诊断期间配合医务人员维持侧卧位,在保证双侧腋窝、乳腺充分暴露的前提下,依照顺时针或逆时针方向以患者乳头为中心进行贯序扫查[10]。基础依据为BI-RADS分类,探查病人的微钙化情况、后方回声、形态、边界、内部回声以及肿块大小并详细记录。
免疫组织化学方法检测:全部入选标本使用石蜡包埋处理成厚度为4 μm的切片,使用全自动免疫组织化学及原位杂交染色机判定雌激素受体(ER)、孕激素受体(PR)、人表皮生长因子受体2(HER-2)、以及细胞核增值抗原(Ki-67)。
分子分型依据为:雌激素受体(ER)、孕激素受体(PR)、人表皮生长因子受体2(HER-2)、以及细胞核增值抗原(Ki-67)的免疫组织化学检测结果,分型包括:LuminalA型、LuminalB型、ERBB2阳性型以及Bassal-like型。
1.3 统计学方法
采用SPSS 24.0统计学软件处理数据,计数资料用频数、百分比(%)表示,行χ2检验;计量资料用(±s)表示,行t检验,P<0.05为差异具有统计学意义。
2 结果
2.1 各分子亚型的表达情况
80例病例中,LuminalA型占12.5%(10例),LuminalB型占55.3%(44例)、ERBB2阳性型占18.8%(15 例),Bassal-like型占13.3%(11例)。
2.2 各分子亚型与其超声图像特征之间的关系
从超声图像特征血流、形态、边界、淋巴结数量以及肿块长径等方面比较,4个亚型之间存在显著差异(P<0.05);弹性评分、后方回声衰减、微钙化与内部回声等方面比较,差异无统计学意义(P>0.05);80例IDC病例中,LuminalA型与LuminalB型转移的淋巴结数量相对较少,多数病例的边界不清晰,形态不规则;而ERBB2阳性型的血供相对丰富,肿块体积较大,转移的淋巴结数量较多;Bassal-like型边界清晰、形态规则、肿块大且淋巴结多,详见表1~表2。
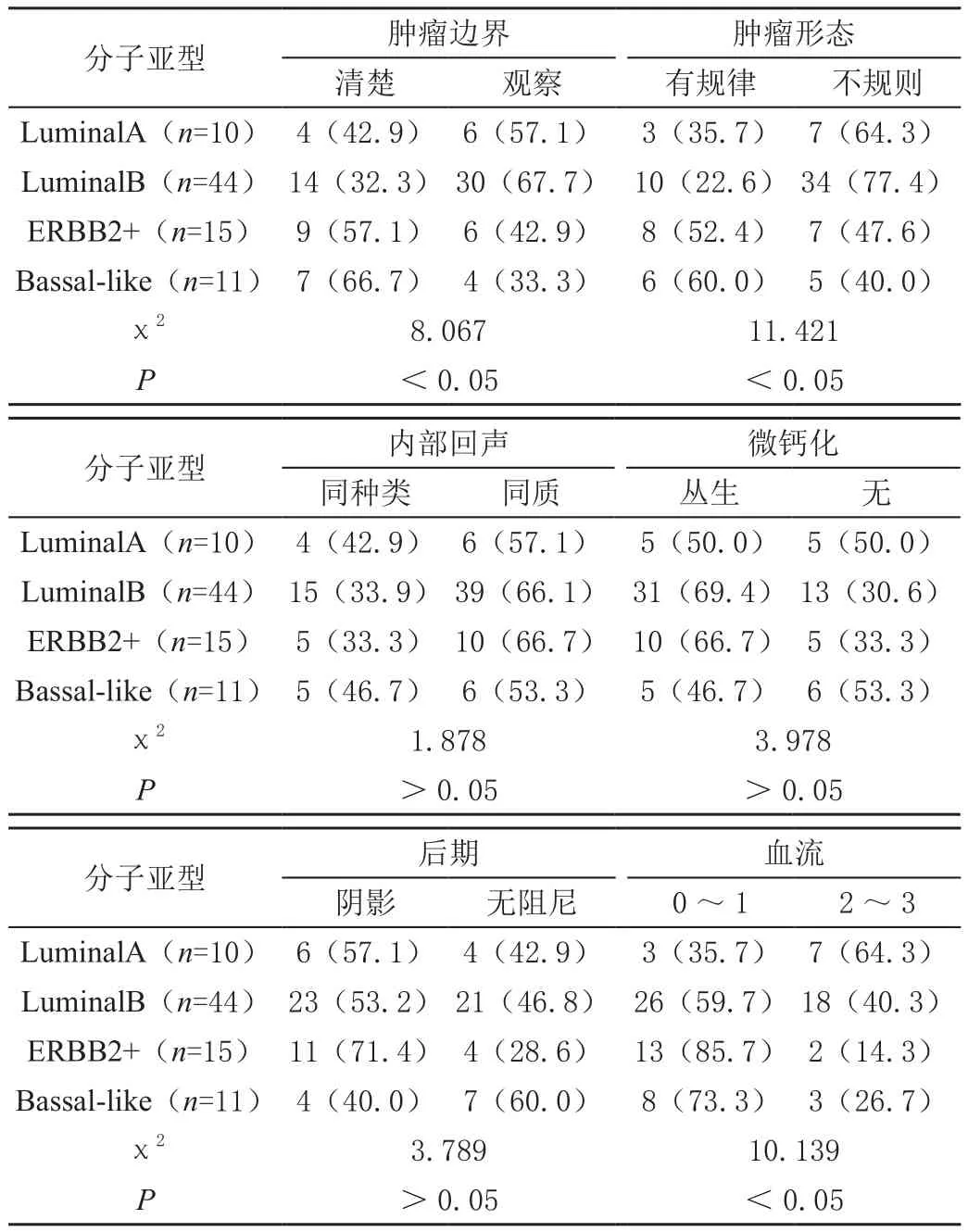
表1 IDC超声图像特征与其分子亚型χ2检验结果[n(%)]
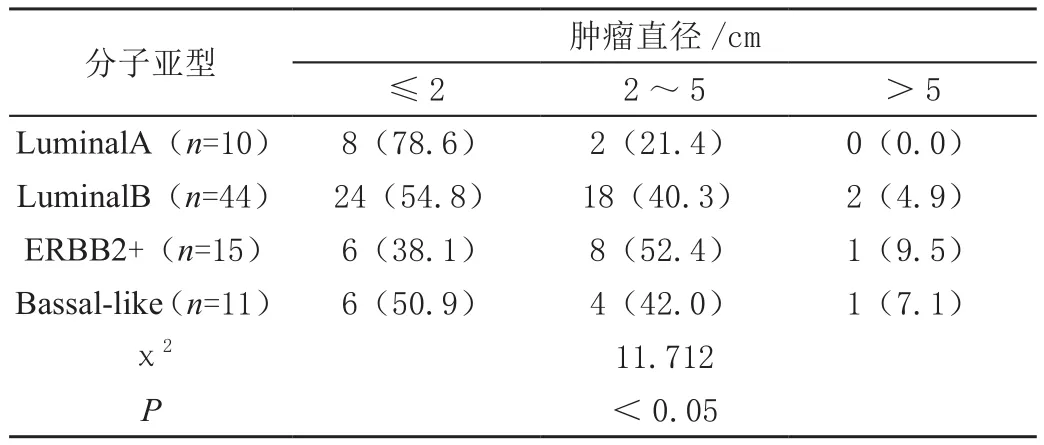
表2 IDC超声图像特征以及其分子亚型Kruskal-Wallis检验结果[n(%)]

表2 (续)
3 讨论
作为高度异质性疾病中的一种,乳腺癌的发病群体呈现出年轻化的发展趋势,只有通过早诊断、早治疗才能避免女性身体健康受到疾病的威胁和影响[11-12]。基于分子生物学理论的兴起,目前乳腺癌研究热点已经转变为基因学、分子学以及细胞学的研究。乳腺癌的组织病理改变受到基因与其生物学行为特殊性质的影响与限制,目前临床上广泛使用超声检查手段,乳腺癌在临床上最为多见的病理类型为乳腺浸润性导管癌(IDC)[13-14]。以Ki-67、ER、HER-2、PR表达为依据进行IDC类型划,而因超声检查在灵敏性、特异性方面表现出色,所以IDC影像学诊断以超声检查为主要方式。相关研究表明[15],乳腺癌患者的超声表现受到组织病理学、分子生物学的直接影响。通过超声检查发现,浸润性癌肿块特征体现为血流丰富、形态不规则、内部微钙化、边缘毛刺等,且HER-2、ER、PR等分子生物学指标与患者浸润性肿块的特征变化存在直接关联。
乳腺癌的生物学行为与组织病理学改变受到其分子生物学因素的直接影响,而乳腺癌肿块的超声图像,其具体显示与疾病的病理组织学特性之间存在紧密的联系[16]。超声检查已成为乳腺癌的常规检查手段。而IDC作为乳腺癌最常见的病理类型,且病变组织来源、生长方式、临床预后以及分子生物学指标等与其他病理类型乳腺癌有很大不同。乳腺癌的分子分型将乳腺癌分为LuminalA型、LuminalB型、HER-2阳性型、Basal-like型和正常细胞型(或未分类型)5型,国内相关文献分为Luminal型、HER-2阳性型和Basal-like型3型。《中国抗癌协会乳腺癌诊治指南与规范(2015版)》将乳腺癌分为LuminalA型、LuminalB型、ERBB2阳性型和Basal-like型共4种类型[17]。
本研究显示80例病例中,LuminalA型IDC患者10 例(12.5%);LuminalB型IDC患者44例(55.3%);ERBB2阳性型IDC患者15例(18.8%);Bassal-like型IDC患者共有11例(13.3%)。对4个亚型从超声图像特征血流、形态、边界、淋巴结数量以及肿块长径等方面进行观察比对,存在显著差异(P<0.05);4个亚型在弹性评分、后方回声衰减、微钙化与内部回声等方面观察比对,差异不存在统计学意义(P>0.05)。所有IDC病例中,LuminalA型与LuminalB型转移的淋巴结数量相对较少,多数病例的边界不清晰,形态不规则;而ERBB2阳性型的血供相对丰富,肿块体积较大,转移的淋巴结数量较多;Bassal-like型边界清晰、形态规则、肿块大且淋巴结多。
乳腺浸润性导管癌(IDC)的超声图像与其分子亚型之间存在紧密的联系,以此可作为乳腺浸润性导管癌早期诊断的重要临床依据,可积极指导疾病的治疗与手术操作,同时确保预后,临床指导价值深厚。

