X射线、MRI及SPECT/CT对全髋关节置换术后假体周围骨溶解的诊断效能比较*
李志伟,张博,刘蓉,张伟
(苏州大学附属第二医院 影像诊断科,江苏 苏州 215004)
髋关节置换术在治疗髋关节炎、股骨头缺血性坏死等疾病中效果显著,有助于恢复受损关节的正常生理解剖结构及力学性能,提高关节的活动能力,纠正关节畸形[1]。但因全髋关节置换术创伤面较大、关节假体使用限制多等因素,术后仍存在并发症,影响患者预后[2]。假体周围骨溶解是常见且严重的并发症之一,其发病极为隐匿,且无明显临床症状,随着骨溶解的不断扩大,会导致假体松动[3-4]。临床采用翻修术治疗假体周围骨溶解,但手术难度相对较大、时间较长、极易出现术后并发症,且假体生存率较低[5]。因此,选择一种或多种诊断方案提高全髋关节置换术后假体周围骨溶解的诊断效能,对早期制订治疗方案、改善患者预后具有重要意义。目前,临床多采用X射线、MRI及CT等影像学检查判断是否出现假体周围骨溶解,但会受到假体金属伪影的干扰,使结果的准确性存在一定的局限[6]。单光子发射计算机体层摄影(SPECT)/计算机体层成像(CT)可清晰反映骨质代谢及组织血运情况,在股骨头坏死及骨折愈合等方面应用较为广泛[7],但鲜有应用于全髋关节置换术后假体周围骨溶解的报道。鉴于此,本研究分析X射线、MRI、SPECT/CT及联合诊断对全髋关节置换术后假体周围骨溶解的诊断效能,为该病的早期诊断提供参考。
1 资料与方法
1.1 一般资料
选取2016年8月—2020年8月苏州大学附属第二医院收治的全髋关节置换术后疑似假体周围骨溶解患者90例。其中,男性54例,女性36例;年龄45~73岁,平均(58.75±8.42)岁;疾病类型:髋关节骨关节炎21例,股骨颈骨折12例,强直性脊柱炎20例,股骨头缺血性坏死32例,髋关节发育不良5例。本研究经医院医学伦理委员会审核批准,患者或家属知情同意并自愿签署知情同意书。纳入标准:接受全髋关节置换术,术后出现不同程度的髋关节区疼痛且呈进行性加重;接受X射线、MRI及SPECT/CT检查,且无检查禁忌证。排除标准:妊娠期或哺乳期女性;代谢性及/或内分泌性疾病;假体周围感染者;严重认知及精神功能障碍者。
1.2 方法
1.2.1 X射线检查采用ProxiDiagnost N90透视摄影X射线机(飞利浦医疗系统研发和制造中心有限公司,国械注进:20192060237)分别对患者的髋关节正斜位、骨盆前位及后位进行扫描。
1.2.2 MRI检查采用Ingenia1.5T S磁共振系统(飞利浦医疗系统荷兰有限公司,国械注进:20203060264),采用心脏表面线圈行多序列检查,具体参数:层距1 mm、层厚5 mm,扫描野(FOV)为40 cm,矩阵为286×286;快速自旋回波T1WI序列参数:重复时间(TR)为500 ms,回波时间(TE)为20 ms;脂肪抑制序列T2WI序列参数:TR为2 000 ms,TE为120 ms。将图像上传至工作站,由两位经验丰富的影像科医生共同诊断,在意见出现分歧时共同商讨统一意见。
1.2.3 SPECT/CT检查采用Bright View X SPECT系统[飞利浦医疗系统研发和制造中心有限公司,国监械(进)字2010第3331714号]进行诊断,叮嘱患者取仰卧位,用探头探查患者的置换关节及周围区域,弹丸式注射锝[99mTc]亚甲基二膦酸盐注射液(99mTc-MDP)20 mCi,注射即刻以2 s/帧速率连续1 min采集置换关节及周围区域的血流相,注射3 min后调整矩阵为256×256,每帧采集技术为300 k;注射2~6 h后调整矩阵为256×1 024,以25 cm/min扫描200 cm获取全身骨骼前后延迟影像。
1.2.4 假体周围骨溶解评估标准X射线:以平片显示假体周围骨质出现与假体边缘平行的均匀透亮区,宽度超过2 mm或假体周围骨质出现局灶性膨胀性透亮区,边界不规则,伴或不伴扇贝状改变。MRI:正常骨质信号消失,T1WI呈稍低信号,T2WI及脂肪抑制序列呈中高混杂或液体信号,少数可见硬化骨质形成的低信号。SPECT/CT:参照DeLee法将股骨头中心分别取水平线与垂直线将髋臼分为Ⅰ~Ⅲ区域,参照Gruen分区法将近端股骨分为内外侧(即外上、中外、外下、内下、中内、内上)6个区域与假体远端1个,共7个区域,其中骨质溶解主要发生于外上与内上区域。
1.3 观察指标
以翻修术的诊断结果为金标准,分析X射线、MRI、SPECT/CT及联合诊断全髋关节置换术后疑似假体周围骨溶解的诊断效能,即敏感性、特异性、准确性。
1.4 统计学方法
数据分析采用SPSS 23.0统计软件。计数资料以率(%)表示,比较用χ2检验,进一步两两比较采用χ2分割法;采用一致性Kappa检验,κ≥0.74为一致性好,κ值为0.4~<0.74为一致性一般,κ<0.4为一致性差。P<0.05为差异有统计学意义。
2 结果
2.1 翻修术结果
翻修术确诊为假体周围骨溶解70例;其余20例中,无菌性松动13例,感觉障碍4例,假体周围骨折3例。
2.2 X射线诊断结果
X射线诊断假体周围骨溶解58例,与金标准的κ值为0.585,一致性一般。见表1。
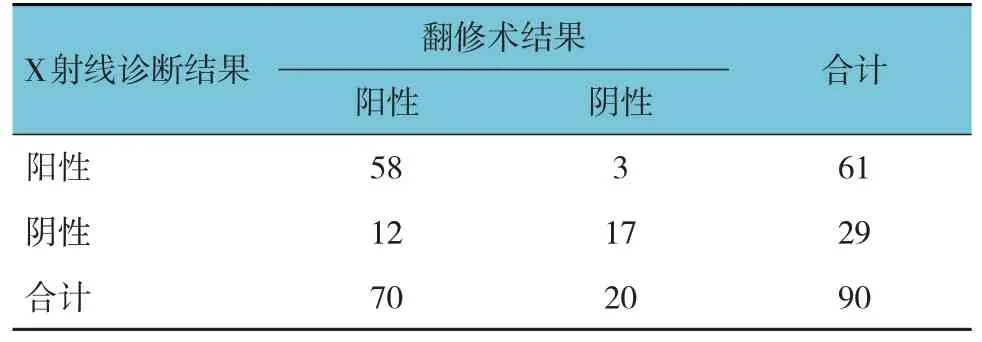
表1 X射线诊断结果 例
2.3 MRI诊断结果
MRI诊断假体周围骨溶解61例,与金标准的κ值为0.686,一致性一般。见表2。
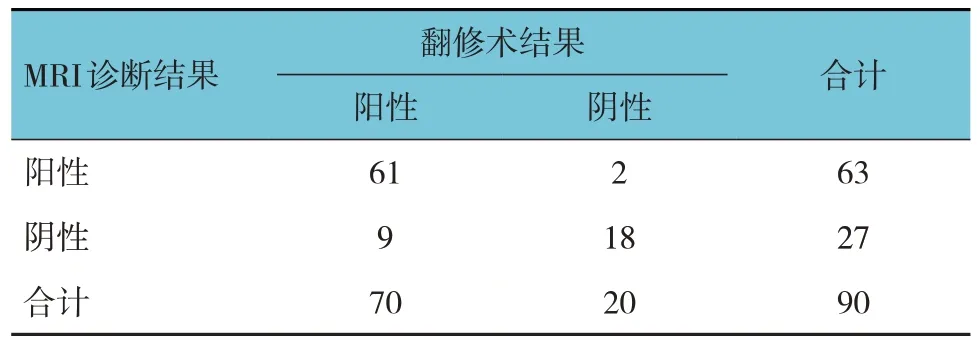
表2 MRI诊断结果 例
2.4 SPECT/CT诊断结果
SPECT/CT诊断假体周围骨溶解67例,与金标准的κ值为0.842,一致性好。见表3。

表3 SPECT/CT诊断结果 例
2.5 联合诊断结果
联合诊断假体周围骨溶解69例,与金标准的κ值为0.902,一致性好。见表4。

表4 联合诊断结果 例
2.6 X射线、MRI、SPECT/CT及联合诊断的诊断效能
X射线、MRI、SPECT/CT及联合诊断的敏感性、准确性比较,差异有统计学意义(P<0.05);进一步两两比较,SPECT/CT诊断的敏感性高于X射线与MRI(χ2=6.048和3.568,P=0.014和0.047),准确性高于X射线与MRI(χ2=5.625和3.612,P=0.018和0.045);联合诊断的敏感性高于X射线与MRI(χ2=10.260和6.892,P=0.001和0.009),准确性高于X射线与MRI(χ2=10.978和6.716,P=0.001和0.010)。X射线、MRI、SPECT/CT及联合诊断的特异性比较,差异无统计学意义(P>0.05)。4种诊断效能从高至低依次为联合诊断、SPECT/CT、MRI、X射线。见表5。

表5 X射线、MRI、SPECT/CT及联合诊断的诊断效能比较 %
2.7 典型病例
患者女性,67岁,因股骨颈骨折行右侧全髋关节置换术,术后6个月出现右侧髋关节区疼痛且呈进行性加重。X射线图像示假体周围出现透亮区,形态不规则,密度明显低于正常骨质密度(见图1)。MRI影像示假体周围T1WI呈稍低信号,T2WI及脂肪抑制序列呈中高混杂信号影(见图2~4)。SPECT/CT图像显示右侧股骨假体上方放射性核素异常浓聚,提示骨溶解(见图5)。
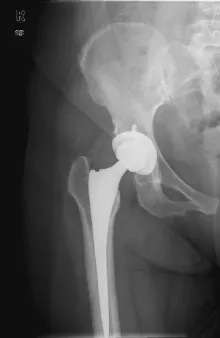
图1 患者X射线片
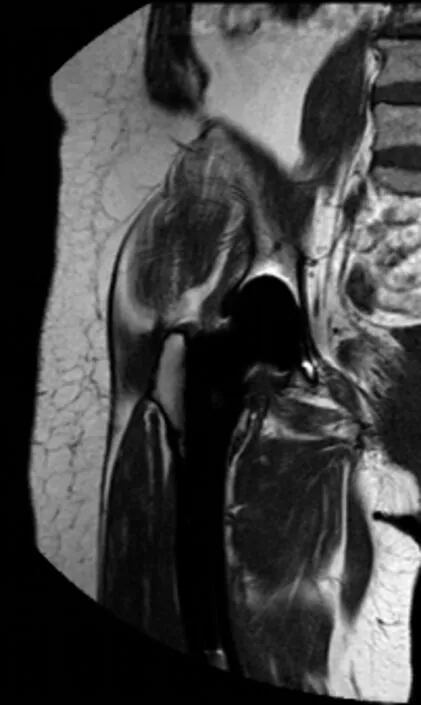
图2 T1WI
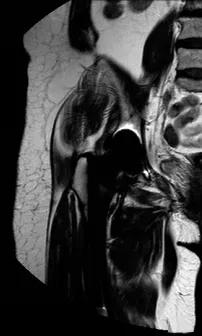
图3 T2WI
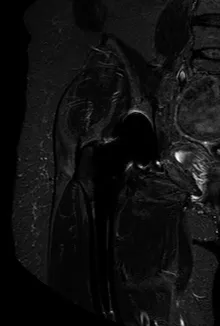
图4 脂肪抑制序列
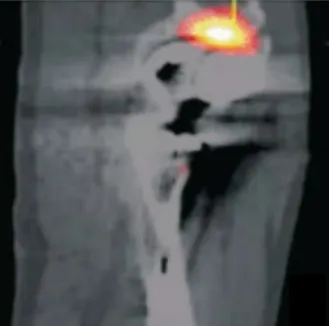
图5 SPECT/CT图像
3 讨论
假体周围骨溶解是全髋关节置换术并发症之一,近年来其发病率随全髋关节置换术的广泛应用而升高。该病临床症状以假体松动、假体周围骨折并伴有疼痛、活动困难等为主,假体周围骨质缺损发生病变与假体磨损颗粒及创伤引起的细胞外基质崩解密切相关,若破骨活动多于成骨,则可使骨质发生溶解[8]。由于无法单纯依靠临床表现及症状将假体周围骨溶解与假体关节感染、假体松动等进行区分,故选择一种或多种有效的诊断方式以提高疾病早期检出率、改善患者预后具有重要意义。
临床多采用影像学方式诊断全髋关节置换术后的骨质溶解,其中X射线以囊样透亮区,单发或多发,边界清晰,部分伴硬化边形成为主要表现[9-10]。该检查可对术后假体周围骨折、脱位、假体松动等进行显影诊断,但一般感染或肿瘤等病灶在X射线检查时也可为透亮区,故该方式检出率相对较低[11]。李龙龙等[12]发现,早期无菌性松动假体周围骨质结构异常尚未形成或不明显,X射线多以明确透亮为主,不利于疾病的鉴别诊断[13]。MRI可见囊状软组织信号,呈T1等低、T2高低混杂信号为主要表现,而全髋关节置换术多使用金属材质的假体,故CT与MRI检查时可能会受到伪影的干扰,从而对假体及周围的疾病诊断造成影响[14-15]。而SPECT/CT以病灶周围骨质可见显像剂轻度不均匀摄取,病灶中央软组织密度影未见明显显像剂摄取为主要表现,且通过将功能、代谢显像与解剖图像相融合的方式进行显像,不仅可反映假体骨质溶解的骨质代谢,还可定位病灶位置,提高了疾病的诊断与鉴别能力[16-18]。本研究结果显示,X射线、MRI、SPECT/CT及联合诊断假体周围骨溶解与金标准的一致性分别为0.585、0.686、0.842、0.906,进一步经诊断效能分析显示,联合诊断的敏感性及准确性高于X射线与MRI,4种诊断方式以联合诊断效能最高,其次为SPECT/CT、MRI及X射线。分析原因可能是由于假体周围骨溶解发生后骨质破坏的进展相对较快,且伴有骨质增生的可能,软组织界限相对模糊且层次不明,在行X射线检查评估时会受到病灶位置、患者体形等因素的影响,干扰对假体周围骨溶解的确诊[19]。而MRI虽会受到金属假体的伪影干扰从而降低诊断的准确率,但通过优化专用序列可得到较好的控制。而对弧形假体凹面仍存在难以区分的金属伪影,故检出率仍不及SPECT/CT[20]。SPECT/CT可同时获取SPECT与CT的单一及融合影像,前者具有高敏感性,后者具有高分辨率,在反映代谢功能、解剖结构上具有独特的优势;此外,SPECT/CT可精准定位放射性浓聚区域[21],为疾病的鉴别与确诊提供更为准确的参考意见。
综上所述,X射线、MRI及SPECT/CT对全髋关节置换术后假体周围骨溶解具有一定的诊断价值,SPECT/CT的敏感性、准确性最高,联合诊断可提高诊断效能,临床可根据实际情况合理选择诊断方式。

