川崎病急性期肝损害与冠状动脉损伤和免疫球蛋白无反应的关系
胡慧敏 陈笑征 张永兰 杜忠东
(1.国家儿童医学中心/首都医科大学附属北京儿童医院心内科,北京 100045;2.首都医科大学附属北京妇产医院/北京妇幼保健院儿童保健科,北京 100006)
川崎病(Kawasaki disease,KD)是一种急性全身性血管炎症性疾病,多发生于5岁以下儿童,近年来在多数国家发病率逐年上升,已成为常见的小儿心血管疾病之一[1]。KD可引起全身性炎症及血管炎,主要累及全身中动脉,故可导致多系统并发症如冠状动脉损伤、胃肠道不适、肝损害等。肝损害作为KD最常见的合并症之一,其发病机制尚不明确。既往观点认为KD患儿出现的肝损害与药物不良反应关系密切,或被认为是KD继发的消化系统并发症之一。近年来一些研究发现KD患儿早期出现的肝损害可能与病原体途经门静脉进入体内时引起局部炎症反应造成肝脏损伤,疾病引起的肝脏血管炎及肝细胞内发生的氧化应激反应或细胞因子瀑布有关[2-3]。流行病学研究发现,肝损害的发生率近年有增高趋势,因此肝损害也是KD患儿除心血管并发症外需要关注的严重并发症之一[4-5]。用于评估KD严重程度的评分系统之一的Egami评分系统已经明确将丙氨酸氨基转移酶(alanine transaminase,ALT)纳入评估KD严重程度的最主要因素之一[6]。本研究通过对我院925例KD患儿的临床资料进行回顾性分析,总结KD肝损害患儿的临床特征,并应用统计学方法分析肝损害是否为冠状动脉扩张及对大剂量静脉注射免疫球蛋白(intravenous immunoglobulin,IVIG)治疗无反应的相关因素,为临床治疗及评估KD患儿预后提供依据。
1 资料与方法
1.1 研究对象
从首都医科大学附属北京儿童医院KD病例数据库中选取2016年1月1日至2017年12月31日首次诊断并住院治疗的全部KD患儿为研究对象,收集每例患儿的病史、临床表现、住院期间实验室检查及影像学检查结果、治疗情况,并进行回顾性分析。该研究得到首都医科大学附属北京儿童医院伦理委员会批准(2014-56)。
1.2 诊断标准及排除标准
KD的诊断标准参照世界KD研讨会上颁布的第5版KD诊断标准[5]:(1)持续发热5 d以上(含经治疗5 d内退热的情况);(2)多形性红斑或皮疹;(3)双侧球结膜充血;(4)口腔和唇所见:口唇干红、皲裂,杨梅舌,口腔及咽喉黏膜充血;(5)急性期出现颈部非化脓性淋巴结肿大(≥1.5 cm);(6)四肢末梢的改变:急性期手足末端硬肿,恢复期指趾端甲床皮肤移行处可见膜状脱皮。上述6项主要症状中出现5个或以上可诊断KD,若上述6项症状中仅出现4项症状,但超声心动图检查证实冠状动脉病变形成(冠状动脉扩张或冠状动脉瘤),除外其他疾病后也可诊断KD。不完全KD的诊断标准参照2020年JCS/JSCS的KD诊断及治疗标准进行[6]。
KD合并冠状动脉损伤标准参照第8版《诸福棠实用儿科学》[7]:(1)冠状动脉扩张:≤3岁儿童,冠状动脉内径≥2.5 mm;>3~9岁儿童,冠状动脉内径≥3 mm;>9~14岁儿童,冠状动脉内径≥3.5 mm。(2)冠状动脉瘤:冠状动脉内径>4 cm。
IVIG无反应性KD定义为[8]:KD患儿在发病10 d内予首次IVIG(2 g/kg)冲击治疗,治疗48 h后患儿体温仍高于38℃,或在热退2~7 d甚至2周内再次出现发热,并符合至少1项KD主要诊断标准者。
肝损害的定义参考国外对于KD患儿肝损害的类似研究,并考虑到利于数据的分析,将所有住院患儿入院时生化指标中ALT作为评价肝损害的指标,即患儿入院时生化指标中ALT高于正常值(40 U/L)定义为肝损害[9]。
排除标准:(1)不满足KD的诊断标准;(2)非初发并首次确诊的KD患儿;(3)临床资料不完整。
1.3 分组与方法
根据患儿入院时生化检查中ALT水平分为2组,入院时ALT≤40 U/L为非肝损害组;入院时ALT>40 U/L为肝损害组。对两组患儿的年龄、性别、入院时间、临床表现、实验室检查、治疗效果等进行比较,以探究KD患儿肝损害的临床特征及相关危险因素。实验室检查均在首次IVIG治疗前完成,C反应蛋白(C reactive protein,CRP)、白细胞(white blood cell,WBC)计数、血小板(platelet,PLT)计数、红细胞沉降率(erythrocyte sedimentation rate,ESR)取治疗前多次结果中的最高值,血清钠离子和白蛋白(albumin,ALB)取最低值。冠状动脉中至少1支冠状动脉扩张或者冠状动脉瘤形成者定义为冠状动脉损伤。
1.4 统计学分析
采用SPSS 22.0统计学软件对数据进行统计学分析。服从正态分布的计量资料采用均数±标准差(±s)表示,两组间比较采用两样本t检验;不服从非正态分布的计量资料用中位数(四分位数间距)[M(P25,P75)]表示,两组间比较采用秩和检验。计数资料以百分率(%)表示,两组间比较采用卡方检验。应用logistic回归分析冠状动脉损伤和IVIG无反应的相关因素。P<0.05为差异有统计学意义。
2 结果
2.1 临床特点
纳入本研究的KD患儿共925例,其中男567例(61.3%),女358例(38.7%),男女比例为1.58∶1。发病年龄1~136个月,中位发病年龄24个月,5岁以下儿童占总人数的89.6%。所有患儿在病程急性期均出现了持续发热,患儿的平均入院时间为发热第6天。所有患儿在住院期间均予IVIG冲击治疗(首次剂量为2 g/kg),并酌情加用阿司匹林及双嘧达莫抗凝、抗血小板聚集治疗。所有患儿在首次IVIG治疗前均完善了心脏彩超及冠状动脉超声检查。入院时出现冠状动脉损伤患儿共212例(22.9%),在予首次IVIG 2 g/kg治疗后呈IVIG无反应KD患儿共198例(21.4%)。
2.2 KD患儿入院时合并肝损害情况及出院转归
根据患儿入院时生化检查中ALT结果,共284例合并肝损害(30.7%)。入院时ALT最高值为808 U/L。其中40 U/L<ALT≤80 U/L占41.9%(119/284),80 U/L<ALT≤120 U/L占24.3%(69/284),ALT>120 U/L占33.8%(96/284)。284例合并肝损害KD患儿出院时,220例(220/284,77.5%)ALT指标恢复正常(ALT≤40 U/L)。
2.3 肝损害组和非肝损害组的临床特点
非肝损害组入院时间为发热病程的第(6.6±2.2)天,肝损害组入院时间为发热病程的第(5.9±1.9)天,肝损害组患儿入院时间更早(t=-0.952,P=0.001)。非肝损害组中男孩发病391人,肝损害组中男孩发病176人,两组性别构成比比较差异无统计学意义(χ2=0.079,P=0.826);非肝损害组与肝损害组发病年龄比较差异无统计学意义[(28±23)个月vs(35±24)个月,t=5.161,P=0.350]。而对KD诊断有价值的5项主要临床表现发生率在肝损害组及非肝损害组之间比较差异均无统计学意义(P>0.05)。见表1。
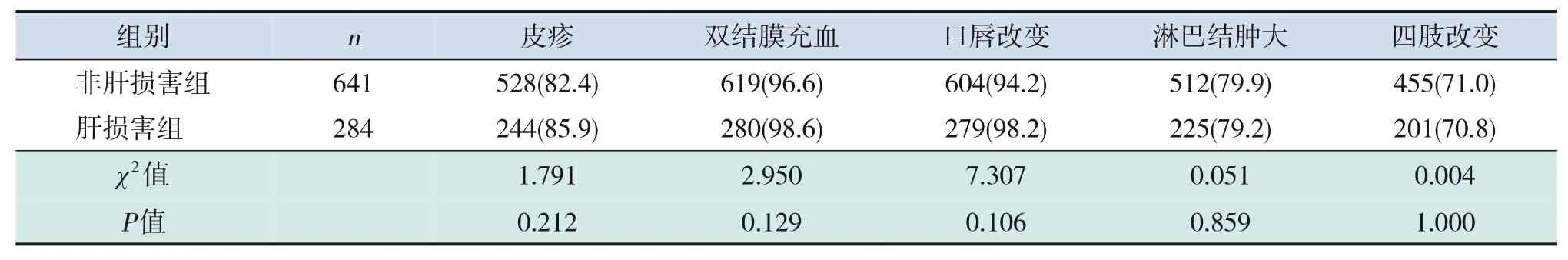
表1 两组患儿的临床表现发生率比较 [例(%)]
2.4 肝损害组和非肝损害组IVIG治疗前的实验室指标比较
肝损害组CRP、ESR、ALT、天冬氨酸氨基转移酶(aspartate aminotransferase,AST)、总胆红素(total bilirubin,TBIL)、γ-谷氨酰氨基转肽酶(γglutamyl transpeptidase,GGT)及肌酸激酶同工酶(creatine kinase isoenzym,CKMB)水平较非肝损害组明显升高(P<0.05);ALB水平及PLT计数较非肝损害组下降(P<0.05);而WBC计数、血红蛋白(hemoglobin,HGB)水平、血清钠离子水平及乳酸脱氢酶(lactate dehydrogenase,LDH)水平在两组间比较差异均无统计学意义(P>0.05)。见表2。
表2 两组患儿的实验室检查指标比较 (±s)
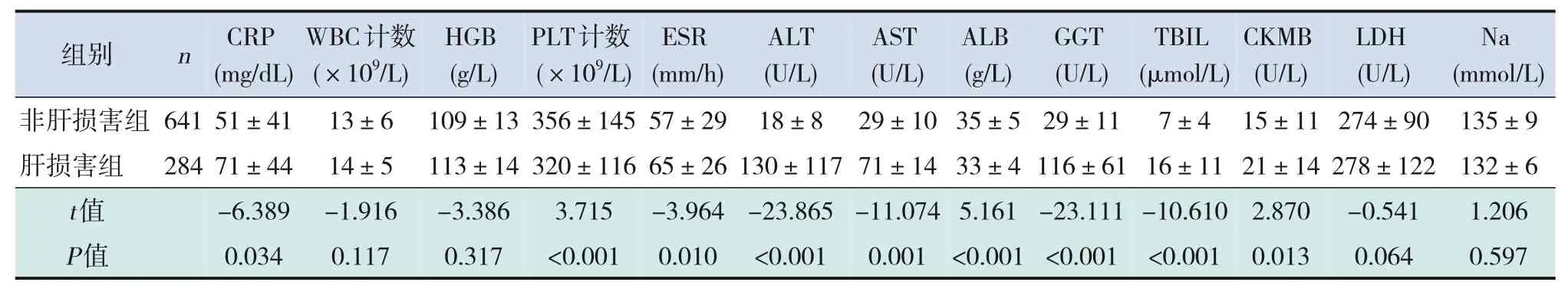
表2 两组患儿的实验室检查指标比较 (±s)
注:[CRP]C反应蛋白;[WBC]白细胞;[HGB]血红蛋白;[PLT]血小板;[ESR]红细胞沉降率;[ALT]丙氨酸氨基转移酶;[AST]天冬氨酸氨基转移酶;[ALB]白蛋白;[GGT]γ-谷氨酰氨基转肽酶;[TBIL]总胆红素;[CKMB]肌酸激酶同工酶;[LDH]乳酸脱氢酶;[Na]钠离子。
组别非肝损害组肝损害组t值P值n 641 284 CRP(mg/dL)51±41 71±44-6.389 0.034 WBC计数(×109/L)13±6 14±5-1.916 0.117 HGB(g/L)109±13 113±14-3.386 0.317 PLT计数(×109/L)356±145 320±116 3.715<0.001 ESR(mm/h)57±29 65±26-3.964 0.010 ALT(U/L)18±8 130±117-23.865<0.001 AST(U/L)29±10 71±14-11.074 0.001 ALB(g/L)35±5 33±4 5.161<0.001 GGT(U/L)29±11 116±61-23.111<0.001 TBIL(μmol/L)7±4 16±11-10.610<0.001 CKMB(U/L)15±11 21±14 2.870 0.013 LDH(U/L)274±90 278±122-0.541 0.064 Na(mmol/L)135±9 132±6 1.206 0.597
2.5 肝损害组和非肝损害在冠状动脉损伤及对IVIG疗效之间的比较
肝损害组患儿在入院时出现冠状动脉损伤者共78例(27.5%),非肝损害组患儿在入院时出现冠状动脉损伤者共134例(20.9%),肝损害组入院时合并冠状动脉损伤率高于非肝损害组(χ2=4.794,P=0.034)。在首次IVIG(2 g/kg)治疗后,肝损害组中34.5%(98/284)表现为IVIG无反应,非肝损害组中则有15.6%(100/641)表现为IVIG无反应,肝损害组IVIG无反应性KD患儿发生率高于非肝损害组(χ2=41.815,P<0.001)。
2.6 多因素logistic回归分析
考虑到AST、GGT、TBIL是间接反映肝功能的指标,在logistic回归分析中不将其作为回归分析的变量。以KD患儿是否发生冠状动脉损伤为因变量,以颈部淋巴结肿大(否=0,是=1)、四肢改变(否=0,是=1)、口腔黏膜改变(否=0,是=1)、皮疹(否=0,是=1)、HGB、PLT、CRP、ESR、ALT、CKMB及应用IVIG天数为自变量,进行logistic回归分析,KD患儿发生冠状动脉损伤与HGB水平下降、PLT计数升高、CRP水平升高和ALT水平升高有关(P<0.05)。见表3。
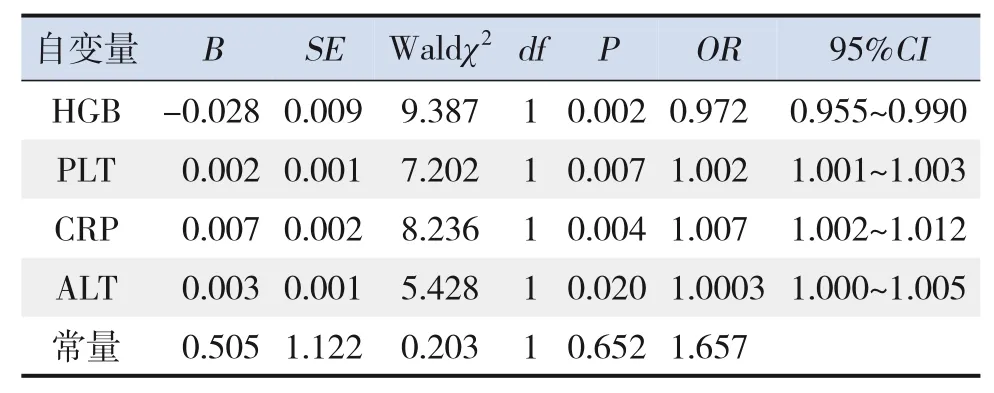
表3 KD患儿发生冠状动脉损伤的多因素logistic回归分析
以KD患儿是否对IVIG治疗有反应为因变量,以颈部淋巴结肿大(否=0,是=1)、四肢改变(否=0,是=1)、口腔黏膜改变(否=0,是=1)、皮疹(否=0,是=1)、HGB、PLT、CRP、ESR、ALT、CKMB、应用IVIG天数及冠状动脉损伤(否=0,是=1)为自变量,进行logistic回归分析,KD患儿发生IVIG无反应与四肢改变、HGB水平下降、PLT计数升高、CRP水平升高、ALT水平升高及冠状动脉损伤有关(P<0.05)。见表4。
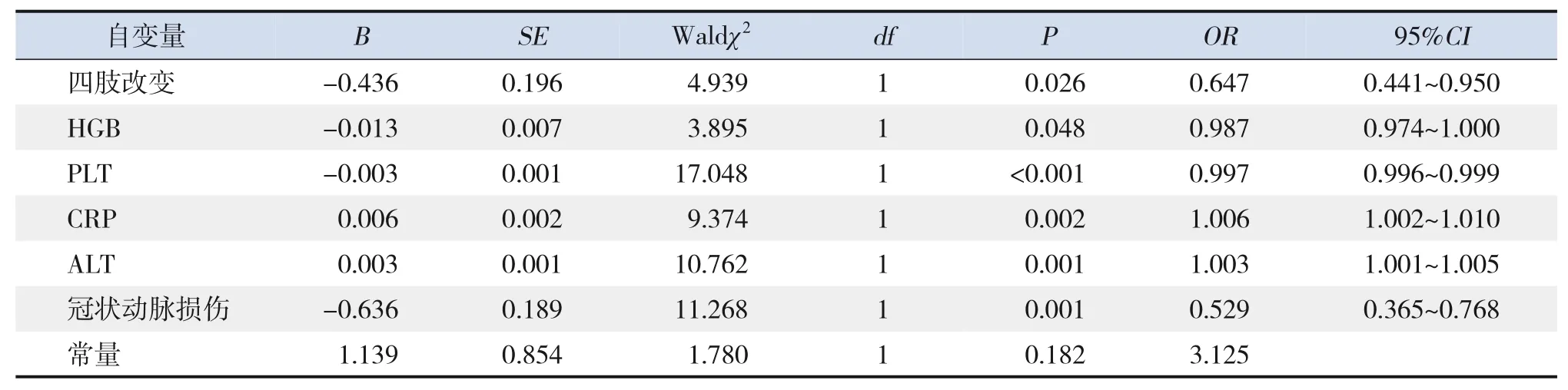
表4 KD患儿发生IVIG无反应的多因素logistic回归分析
3 讨论
由于KD是一种主要累及全身中动脉的血管炎性疾病,KD在急性期常常出现全身多系统的合并症[10]。KD未经治疗的病例中约25%会出现冠状动脉瘤,是发达国家儿童获得性心脏病的主要病因[1]。近年来,随着KD相关指南的完善,各国对KD的诊疗趋于规范,KD患儿在正规予免疫球蛋白联合阿司匹林治疗后,冠状动脉并发症的发生率降至2%~4%[11]。
随着人们对于疾病认识的增强及KD冠状动脉病变发生率的显著降低,在KD病程中出现的肝脏系统并发症受到越来越多人重视。一项回顾性研究发现KD患儿入院时合并肝损害(AST、ALT指标中至少1项升高)的发生率为45.4%[2]。近年来一些研究发现,KD患儿在病程早期(IVIG、阿司匹林等治疗前)即出现肝损害,因此有学者提出,一些KD患儿的肝脏系统合并症可能与KD的发病机制相关,尤其对于疾病初期(如病程前5 d内)出现肝损害的患儿,其肝脏受损应是在病程早期已经发生,甚至在疾病的发病过程中起关键作用[4]
本次研究中入院时ALT水平升高的患儿约占住院总人数的30.7%,本研究分析所有住院患儿入院时(即IVIG、阿司匹林药物治疗前)的实验室结果,除外阿司匹林等药物因素对肝功能相关指标产生的影响,明确为疾病本身所致肝损害;肝损害组和非肝损害组的临床特征及实验室相关指标进行统计学比较分析结果表明,两组患儿在入院时的发热天数、CRP水平、ESR、PLT计数差异均有统计学意义,肝损害组在入院时发热天数更短,CRP水平、ESR均高于非肝损害组,另外肝损害组的ALB水平更低,而GGT、TBIL及AST水平均高于非肝损害组。研究结果提示肝损害组的发热程度更重,住院时间更早,且非特异性炎性指标水平更高,间接提示肝损害组在KD急性期的疾病程度更重、全身血管反应更强。
KD患儿ALB水平降低的发生机制尚不明确,目前认为可能与疾病导致的全身性血管炎及微血管通透性增加有关。在KD急性期,炎性细胞因子直接影响蛋白质的合成过程,导致急性时相蛋白的合成增多(如CRP),其他蛋白水平降低(如ALB)。其次,在炎症反应时期,在激素、神经及细胞因子(如白细胞介素2、白细胞介素6,α-干扰素)的共同介导下,毛细血管通透性增加,ALB经血管渗出增多,进一步导致ALB总量下降[12]。有研究发现ALB降低程度与KD合并冠状动脉病变的发生率呈显著相关,ALB水平越低,冠状动脉病变的发生率越高[13]。而在一项为期9年的回顾性研究中也发现,ALB水平降低或许是发生冠状动脉病变的先兆指标,ALB水平甚至可以作为预测KD患儿发生冠状动脉病变的重要指标[14]。本研究结果表明肝损害组入院时ALB水平较非肝损害组低,肝损害组患儿在入院时出现冠状动脉损伤者明显多于非肝损害组,均提示对早期出现肝损害患儿,血清ALB水平下降,在病程中出现冠状动脉病变的风险可能更高。但通过对KD合并冠状动脉损伤的logistic回归分析结果表明,HGB水平下降、PLT计数升高、CRP水平升高和ALT水平升高为发生冠状动脉损伤的危险因素,而ALB水平下降未纳入回归方程。因此,KD急性期出现ALT水平升高患儿出现冠状动脉损伤的风险增加,但ALB是否对预测KD急性期发生冠状动脉损伤有预测价值仍需对诸多肝损害实验室指标进行详细分类,并扩大样本量进一步明确。
KD患儿在急性期给予IVIG治疗后,冠状动脉损伤发生率可降至2%~4%,但有10%~15%的患儿在发热10 d内予IVIG 2 g/kg单次输注后48 h体温仍高于38℃,或是热退后2~7 d甚至2周内再次出现发热,即IVIG无反应性KD,这也是KD治疗面对的挑战之一[15]。KD发生IVIG无反应的机制,目前认为可能与在这些患儿体内的免疫活性细胞高度活化、炎性细胞因子产生过多,而IVIG用量相对不足有关,也可能因效应细胞的FC段及血管内皮细胞发育不成熟导致IVIG发挥的治疗作用欠充分所致[16]。有研究证实,IVIG无反应性KD患儿发生冠状动脉并发症的风险更高,对初次IVIG治疗无反应是冠状动脉损伤的危险因素[17],因此,早期预测患儿发生IVIG无反应性KD,对于降低冠状动脉病变发生率,及减轻此类患儿疾病的严重程度有重要意义。
最新研究报道PLT计数与冠状动脉损伤及IVIG无反应有关[18],另外也有文献报道血清降钙素原、ALT及TBIL水平等在IVIG无反应组与有反应组均有显著性差异,但多因素分析结果显示仅降钙素原和TBIL水平差异有统计学意义[19]。韩国的一项多因素研究发现[17],血N-端脑钠肽前体、CRP、AST、ALT是发生IVIG无反应性KD的独立危险因素;Liu等[20]进行的一项有关IVIG无反应性KD危险因素的Meta分析中发现,除了多形性皮疹或四肢肿胀外,患儿出现IVIG无反应性更可能发生在慢性乙型肝炎、严重贫血、低ALB血症、PLT计数下降和ESR、TBIL、ALT水平升高者中,尤其是男性、低钠血症、AST和CRP水平升高被确认为发生IVIG无反应性的危险因素。同样有研究表明,IVIG无反应性KD更容易发生冠状动脉损伤,且黑色人种发生IVIG无应答风险更高[21]。本研究结果表明,肝损害组发生IVIG无反应性比例更高;对发生冠状动脉损伤及IVIG无反应进行logistic回归分析结果表明,肝损害是KD患儿发生冠状动脉损伤及IVIG无反应性的相关因素。
综上所述,KD合并肝损害的发生率较高,KD发生肝损害者发生冠状动脉损伤及IVIG无反应性的比例增高,且统计学结果证实ALT水平升高是发生冠状动脉损伤和IVIG无反应的相关因素之一,对于KD急性期合并肝损害患儿的治疗需予以高度重视,以减少冠状动脉损伤及早期识别IVIG无反应性的发生。

