呕吐物吸入致死的法医病理学鉴定
陈 吉,张开乔,张志威,周世一,唐 伟,李 荣,陈 峰
(1.南京医科大学,江苏 南京210029;2.江苏省公安厅物证鉴定中心,江苏 南京210031)
呕吐物吸入即胃内容物因为某种原因经消化道反流后吸入呼吸道。在法医病理学工作中,有呕吐物吸入表现的死亡案例并不少见,其中一部分是单纯的呕吐物吸入致死,一部分是多因素作用下呕吐物吸入参与致死,还有其他原因死亡伴有呕吐物吸入表现的情况,而呕吐物在死亡中所起作用的分析较为复杂。本文旨在深入研究呕吐物吸入与死亡之间的具体关系,探讨认定呕吐物吸入致死的法医学要点,为法医鉴定工作提供帮助。
1 材料与方法
1.1 一般资料
本组27例有呕吐物吸入表现的案例资料来源于南京医科大学司法鉴定所1999年1月1日—2019年12月31日受理的死亡鉴定案例。纳入标准为:(1)法医病理学检验所见有呕吐物吸入表现。(2)有明确的案情经过或完整的病历记录。(3)经完整的尸体解剖,有详细的解剖记录资料;病理取材经染色制片,并由病理学专家进行镜下观察、诊断。(4)有相关毒物分析结果。
1.2方法
调阅所有案例卷宗,分析一般情况、吸入原因、吸入物性质与吸入部位、死亡原因、法医学检验、基础疾病等案例特征,并进行汇总分析,总结出如何科学、准确地分析呕吐物吸入与死亡的关系。
2结果
2.1 一般情况
本组案例共27例,其中男性20例,女性7例,年龄范围为0~67岁,平均年龄27.9岁。性别与年龄分布情况见表1。
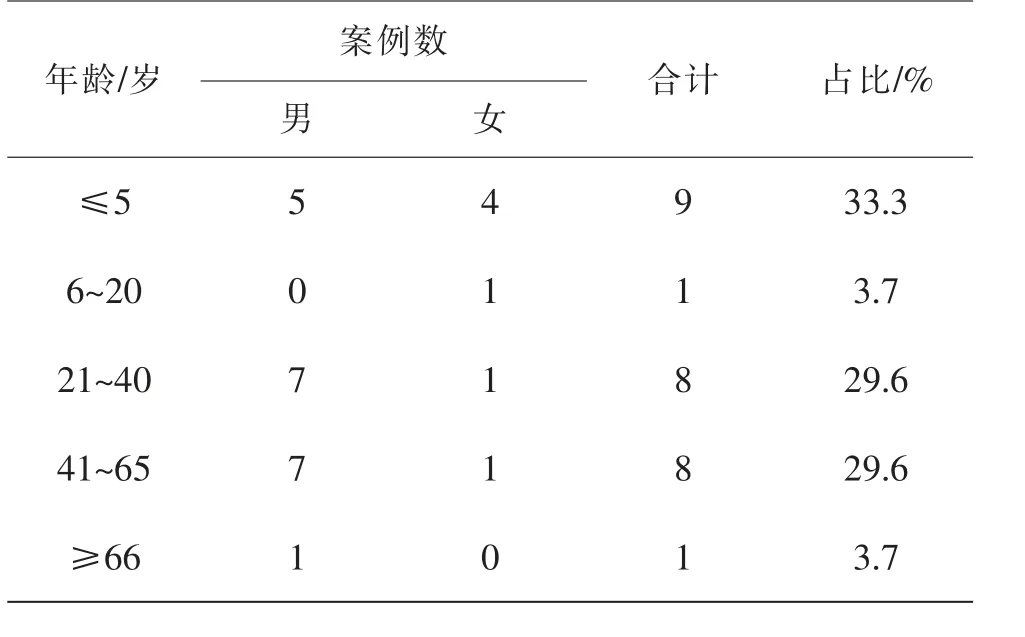
表1 性别与年龄分布情况
2.2 吸入原因
本组案例涉及到影响呕吐物吸入的因素有生理性因素(6例)、病理性因素(9例)、外源性因素(5例)和化学性因素(7例),具体吸入原因与年龄分布情况见表2。
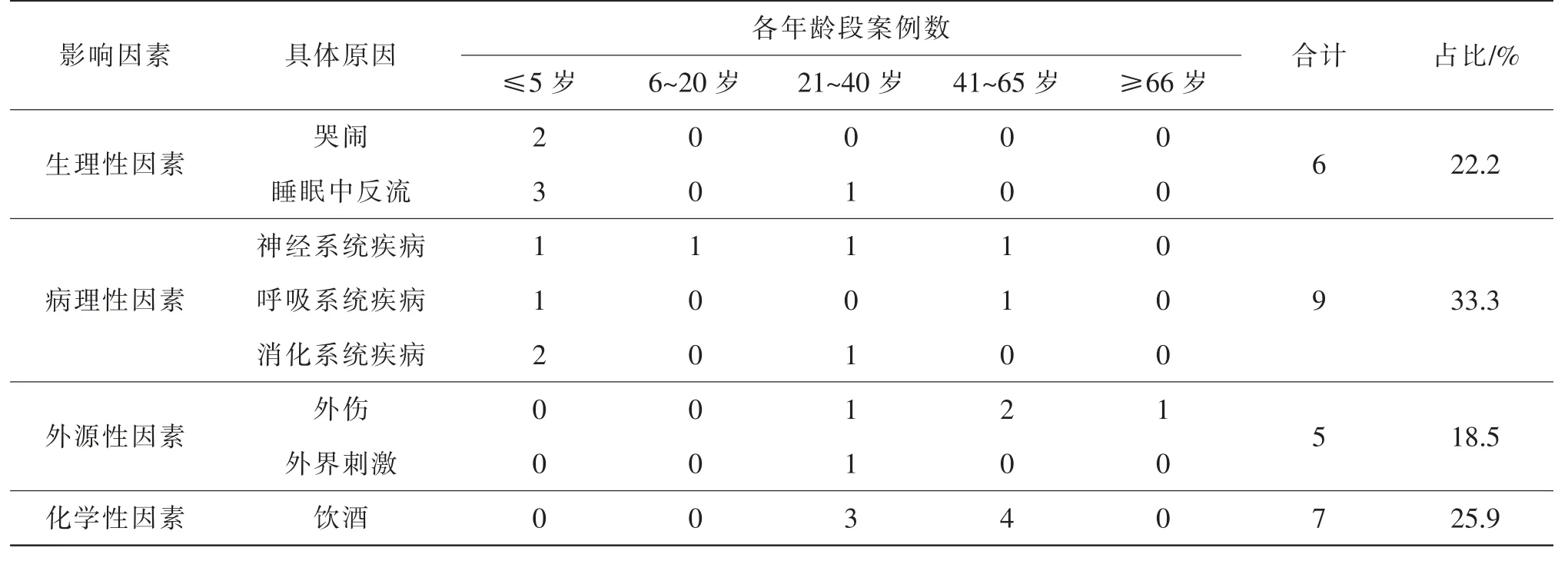
表2 呕吐物吸入原因与年龄分布情况
2.3 吸入物性质与吸入部位
本组案例中吸入物性质与吸入部位的统计结果见表3,呕吐物吸入参与致死与其他原因死亡的吸入部位的统计结果见表4。
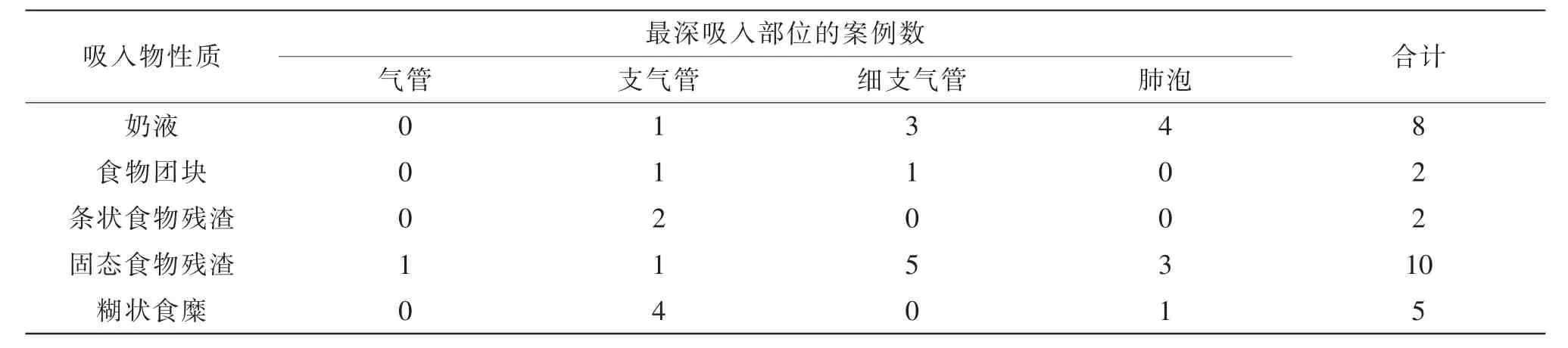
表3 吸入物性质与吸入部位的统计结果

表4 死亡原因与吸入部位的统计结果
2.4 死亡原因
本组案例中因呕吐物吸入参与致死者23例,因其他原因死亡伴呕吐物表现者4例,死亡原因及呕吐物吸入与死亡的关系见表5。
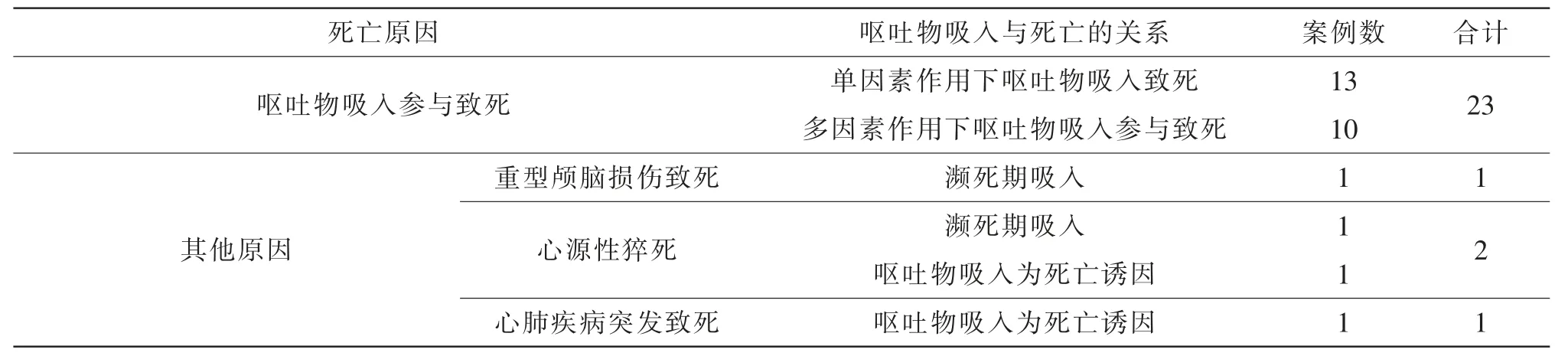
表5 死亡原因与呕吐物吸入的关系
2.5 法医学检验
本组案例中因呕吐物吸入参与致死者常见法医学检验表现见表6。
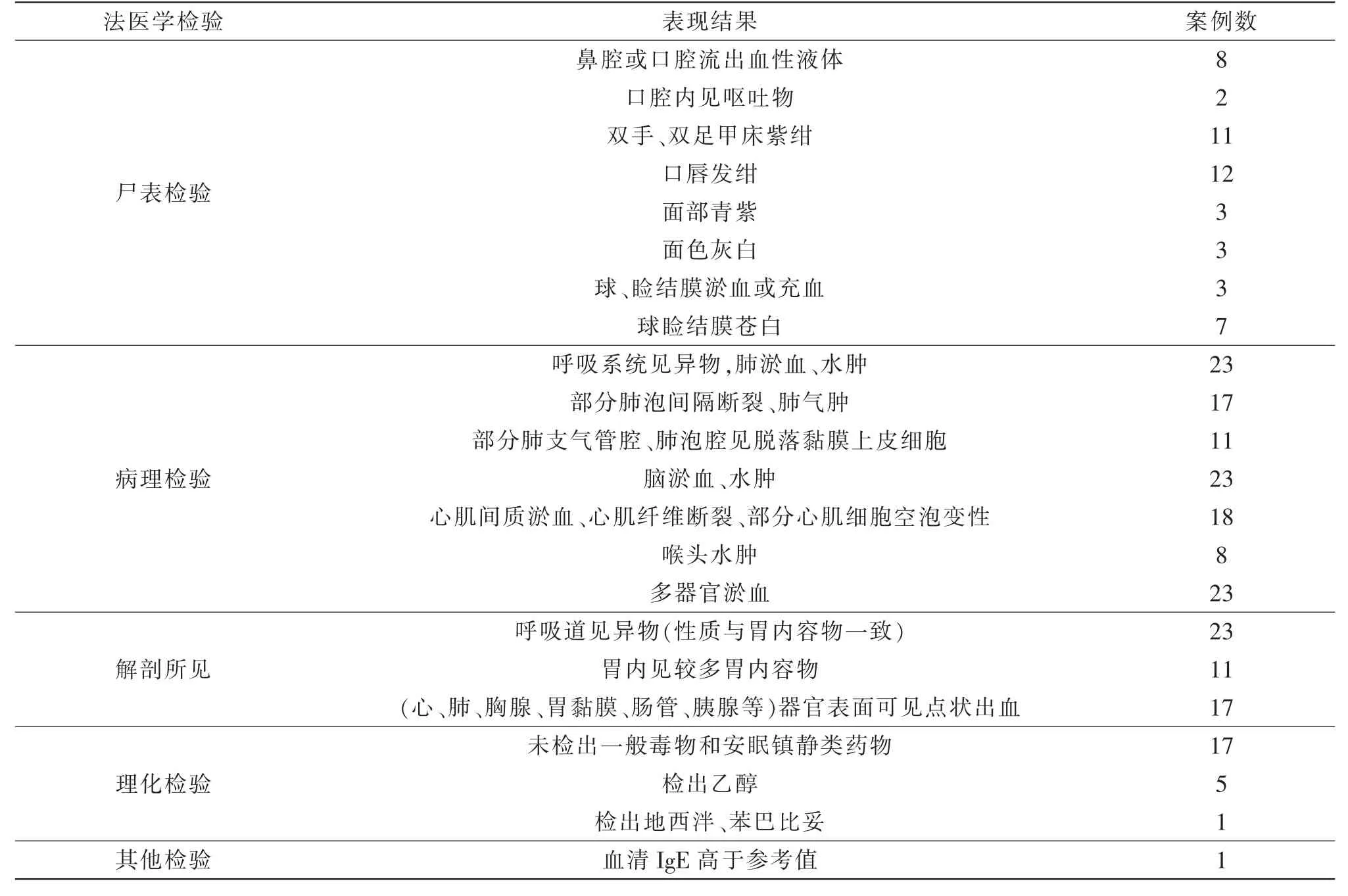
表6 法医学检验表现
2.6 基础疾病
本组案例死者存在的基础疾病有循环系统疾病(冠状动脉粥样硬化性心脏病、高血压病等)13例,呼吸系统疾病(间质性肺炎、肺部感染等)5例,神经系统疾病(癫痫、颅脑损伤等)4例,消化系统疾病(慢性胃炎、肠系膜扭转等)3例,内分泌系统疾病(糖尿病)1例,疫苗接种后3例。
3讨论
3.1 呕吐物吸入者的年龄与性别分布
本组有呕吐物吸入表现的死亡案例中男性20例,女性7例,男性多于女性,男女比例约为2.8∶1,与以往类似研究相符。年龄范围为0~67岁,平均年龄27.9岁,年龄段集中于≤5岁的婴幼儿和学龄前期儿童(33.3%),以及21~65岁的青壮年(59.2%)。男女比例在≤5岁年龄段中没有明显差异,在21~65岁年龄段中则以男性为主。据本组案例数据分析,因为≤5岁年龄段婴幼儿呕吐物吸入原因以生理性因素(55.6%)和病理性因素(44.4%)为主,外界干预因素少,而男性和女性幼年时生理结构差异较小,导致此年龄段呕吐物吸入发生无差别;由于21~65岁年龄段吸入原因以外源性因素(25%)和化学性因素(43.8%)为主,此年龄段男性较女性更易受到暴力性损伤和接触如酒精等化学物质,因此青壮年男性发生呕吐物吸入的比例远远高于女性。
3.2 导致呕吐物吸入的原因
正常情况下,由于完善的生理结构和神经反射的保护,胃内容物不会吸入呼吸道,而某些情况下,胃内容物会反流甚至造成呕吐物吸入。影响呕吐物吸入的因素主要有以下四类:
(1)生理性因素。胃、食管或咽部发育不良或功能减退的人群易发生胃内容物反流,平躺或睡眠时由于重力作用更易发生反流吸入。新生儿吞咽困难或吞咽异常者并不少见,婴幼儿由于吞咽结构不成熟、卧位时间长、哭闹时腹压升高、吞咽反射迟钝或不全、咽部神经肌肉不协调等原因,也易发生胃内容物反流吸入。剧烈运动时,脑血氧供应不足,刺激呕吐中枢引起呕吐,呕吐物可伴随深而强的呼吸运动吸入呼吸道内。本组案例中因生理性因素导致呕吐物吸入的案例有6例,占比22.2%,其中5例是≤5岁婴幼儿在睡眠时胃内容物反流或哭闹时造成呕吐物吸入,1例是31岁男性睡眠中突发抽搐,因平躺姿势及重力作用致呕吐物吸入。本组案例数据表明,生理性因素致呕吐物吸入主要体现于≤5岁的婴幼儿和学龄前期儿童。
(2)病理性因素。患者因手术需要全身麻醉或气管切开,或疾病致昏迷、意识障碍情况下,由于咽反射、咳嗽反射迟钝,易发生胃内容物反流误吸。若疾病导致吞咽相关结构或功能受损,如部分患有Chiari I型畸形合并脊髓空洞症的患者存在咽部感觉麻痹,易出现呕吐物误吸的情况,呼吸道损伤或炎症也可导致呼吸道清除异物能力下降,呕吐物易吸入。若疾病导致喷射性剧烈呕吐,由于咽反射来不及反应,易引起呕吐物吸入,典型情况如脑出血、脑肿瘤、脑炎等引起颅内压增高刺激呕吐中枢而引起的呕吐,或可导致腹压增高、突发呕吐的疾病。本组案例中因病理性因素导致呕吐物吸入的比例最高,共9例,占比33.3%。其中,有4例因癫痫、重型颅脑损伤、糖尿病酮症酸中毒致意识障碍情况下致呕吐物吸入,2例因肺部损伤或炎症致呼吸道清除异物能力下降致呕吐物吸入,2例因肠扭转、腹股沟疝等疾病致腹压增高,大量呕吐致呕吐物吸入,1例为慢性消化道疾病致消化功能差突发呕吐致呕吐物吸入。故本组案例中影响呕吐物吸入的病理性因素主要为可引起昏迷或意识障碍的神经系统疾病,其次为可导致突发大量呕吐的消化系统疾病和导致肺部异物清除能力下降的呼吸系统疾病。
(3)外源性因素。本组案例中因外源性因素导致呕吐物吸入的有5例(18.5%),主要发生于中老年男性,其中4例为外伤致呕吐物吸入(以胸腹部和头部外伤为主),1例为外界刺激致呕吐物吸入。外源性因素致呕吐物吸入在死亡案件中并不少见,可能是因为受理的案件偏向民事性质,故在本组案例中比例不高。胸腹部遭受重击可导致腹压突然升高,有引起呕吐和呕吐物吸入的可能。颅脑损伤引起颅内压升高或扼颈等引起大脑缺氧,会刺激呕吐中枢导致剧烈呕吐而引起呕吐物吸入。另外,机械性刺激作用于舌根、喉部、胃及大小肠、胆总管、泌尿生殖器官等处的感受器可引起呕吐,曾报道有强奸行为诱发死者呕吐导致其死亡的案例。另有溺水时呕吐物吸入致死的案例,不同于溺死,此例为冷水刺激诱发呕吐,再次吸气时呕吐物吸入呼吸道窒息而死。
(4)化学性因素。本组案例中因化学性因素导致呕吐物吸入的比例位居第二,共7例,占25.9%,均为饮酒所致,年龄段为21~65岁,并且为本组案例中成人呕吐物吸入原因中比例最高的因素。酒精中毒者中枢神经系统严重受到抑制,咳嗽反射迟钝,若发生呕吐易引起呕吐物吸入。服用具有致吐作用的毒品(如海洛因、氯胺酮类等)后,会引起呕吐中枢兴奋而引起呕吐,并且因为吸食毒品后意识模糊、咽反射迟钝,易发生呕吐物吸入。服用致吐的药物、毒物有类似的作用。
综上:在本组案例中,病理性因素为导致呕吐物吸入的最主要因素,以神经系统、消化系统、呼吸系统疾病最为常见;饮酒为第二大因素,且集中于21~65岁年龄段;生理性因素(哭闹、睡眠中反流等)主要体现于≤5岁的婴幼儿和学龄前期儿童;外伤因素在中老年男性中较为常见。
3.3 呕吐物吸入程度与后果的关系
吸入的呕吐物可进入气管、支气管、细支气管、肺泡等,其堵塞程度和呕吐物的性质及体积有关。在本组案例中,吸入物以固态食物残渣(37.0%)和奶液(29.6%)居多,其次为糊状食糜(18.5%)、条状食物残渣(7.4%)和食物团块(7.4%)。固态食物残渣和奶液的最深吸入部位集中于肺泡和细支气管,糊状食糜、条状食物残渣和食物团块集中于支气管和气管。据研究,液态物质比固态物质较易吸入,稀薄的液体较黏稠状较易吸入,小固态颗粒较大固态颗粒易被吸入。本组案例与此研究结果相符,故吸入物性质和吸入深度的关系可提示是否为生前呕吐物吸入:若案例中吸入物性质与吸入深度的关系符合以上研究结果,则很可能符合生前呕吐物吸入。
呕吐物吸入并不一定致死,若吸入呕吐物为固体样物且不完全堵塞气管、支气管,则造成呼吸困难,及时处理(如利用纤维支气管镜抽吸异物等)可避免造成吸入性窒息。若吸入呕吐物为少量流体样物,多次吸入可造成吸入性肺炎,需引起重视。若吸入呕吐物为可堵塞气道的固体样物或大量流体样物,则较易造成吸入性窒息。其他原因死亡伴呕吐物吸入表现的案例也很常见。本组案例中呕吐物吸入参与致死的案例中,部分最深吸入部位可达肺泡(34.8%),其余也集中于支气管(30.4%)和细支气管(30.4%),而其他原因死亡伴呕吐物吸入表现者吸入部位只出现于支气管(50%)和细支气管(50%)。因此,吸入部位的深度或可帮助判断是否为呕吐物吸入参与致死。
3.4 呕吐物吸入参与致死的法医学检验表现
3.4.1 尸表检验
本组案例中呕吐物吸入参与致死的案例共23例。其中,常见的尸表检验表现有:(1)鼻腔或口腔流出血性液体(34.8%);(2)口腔内见呕吐物(8.7%);(3)有明显的窒息征象,尸斑暗红色或紫红色,颜面青紫(13%),口唇发绀(52.2%),球、睑结膜淤血或充血(13%),双手、双足甲床发绀(47.8%)。
少数案例尸表窒息征象不明显,与其死亡迅速有关。据研究,固体样物吸入不完全性堵塞支气管以上,窒息的进程相对较长,则窒息征象明显;流体样物吸入完全性堵塞细支气管以上,迅速发生窒息死亡,则窒息征象相对较不明显。这表明当尸表窒息征象不明显时,不可轻易否定吸入性窒息死亡的可能性。
3.4.2 解剖所见
所有案例均可在呼吸道发现异物且异物性质与胃内容物一致,大部分案例的胃内有较多胃内容物,有73.9%的案例存在心、肺、胸腺、胃黏膜、肠管或胰腺等器官表面可见散在出血点的情况。
3.4.3 病理检验
在病理学检验中,除去死者本身基础疾病带来的病变,常见的病理表现有:(1)呼吸系统见多量异物,并且有肺淤血、水肿表现(100%);(2)脑淤血、水肿(100%);(3)肝、脾、肾、肾上腺等多器官淤血(100%);(4)心肌间质淤血、心肌纤维断裂或呈波浪状、部分心肌细胞空泡变性(78.2%);(5)部分肺泡间隔断裂、肺气肿(73.9%);(6)部分肺支气管腔、肺泡腔见脱落黏膜上皮细胞(47.8%);(7)喉头水肿(34.8%)。
值得注意的是,本组案例中有8例出现了喉头水肿的表现,这些案例中大部分都有死前用药史或酒精接触史,考虑应与过敏性休克相鉴别。这8例案例未在喉头、脾脏、心肺等器官组织中发现嗜酸性粒细胞浸润,血清IgE也在参考值范围内,故排除过敏性休克死亡,其喉头水肿可能是呕吐物吸入时呕吐物和消化液刺激喉头黏膜所致。
3.4.4 理化检验与其他检验
本组案例中,73.9%的案例未检出一般毒物、镇静安眠药成分,21.7%的案例检出乙醇,且质量浓度均超过300 mg·mL,1例检出地西泮、苯巴比妥,是死前用于治疗癫痫所致。1例血清IgE高于参考值,此例血清IgE为186.16 IU·mL(参考值范围:1.31~165.3 IU·mL),稍高于参考值范围,与其接种疫苗后机体免疫机制调动有关。
3.5 呕吐物吸入在死亡中所起的作用
3.5.1 单因素作用下呕吐物吸入致死
在一些案例中,死者在生理性、病理性、外源性或化学性因素中某一因素影响下导致呕吐物吸入并死亡,此时呕吐物吸入是其根本死因,此类案例在本组案例中占48.1%。呕吐物直接堵塞呼吸道导致窒息,是此类案例的常见死亡机制。但有时当吸入呕吐物较少,只堵塞呼吸道的三分之二或更少时,不会直接造成窒息,而可对喉头黏膜产生刺激,引起急性喉头水肿或声门痉挛而窒息死亡;也有吸入的致敏性食物引起过敏性休克死亡的案例。患有神经系统疾病、呼吸系统疾病等需长期卧床者,易少量多次吸入反流的胃内容物引起吸入性肺炎,感染严重者可致死亡,还有研究表明急性脑卒中患者易患吸入性肺炎且导致吞咽障碍,这与其不良结局有一定的联系。
值得注意的是,本组案例中有3例为疫苗注射后呕吐物吸入致死,均为0~1岁婴儿。疫苗过敏性休克的案例在婴幼儿年龄段有所发生且多与个人体质有关,在这3例案例中,法医学检验并未发现提示过敏性休克的相关表现,故不能证明是疫苗过敏性休克致死,也没有相关研究表明疫苗注射与呕吐物吸入有关,故还是考虑生理性因素导致了其呕吐物吸入致死。
3.5.2 多因素作用下呕吐物吸入参与致死
在实际案例中,部分死者的死亡机制是多因素共同作用的,呕吐物吸入参与致死但并不是单纯的呕吐物吸入性窒息。笔者认为,在此情况下分析呕吐物吸入与死亡的关系需要关注呕吐物吸入的原因和与其他因素的联系,常见情况分析如下:
(1)呕吐物吸入与可致死性因素并存但无关联。通过分析本组案例资料,笔者发现一些案例中患者本身患有间质性肺炎、肺部急性炎症、高血压性心脏病等影响心肺功能的疾病,或者存在酒精中毒,但受其他因素影响发生呕吐物吸入。其自身病变与呕吐物吸入共同导致了死亡,且两者原因力难以区分。笔者认为,此时呕吐物吸入应为联合死因。
(2)呕吐物吸入与可致死性因素并存且有关联。另有一些患者本身患有导致心肺功能不足的疾病(如心脏发育不良、肺部严重感染和肺栓塞等),其呕吐物吸入往往也是受自身疾病影响造成的,但其本身疾病状态不足以马上致死。此时呕吐物吸入加重了患者本身的呼吸循环功能障碍,加速导致呼吸循环衰竭而死亡。笔者认为此类案例呕吐物吸入和本身疾病共同导致了死亡,且本身疾病占主导因素,呕吐物吸入为次要死因。
(3)呕吐物吸入与多种因素并存,死因复杂。在实际案例中出现了外伤、病理性因素、酒精中毒与呕吐物吸入并存的情况,此时分析呕吐物吸入与死亡的关系需要遵循以下步骤:第一步,要确认呕吐物吸入的原因以及吸入的程度,排除是否为下文所述濒死期吸入、尸体现象或其他人工致状态所导致。第二步,若排除了上述情况,确实有生前呕吐物吸入表现,则要比较呕吐物吸入致死程度(从窒息征象严重程度、呕吐物进入呼吸道的程度和相关组织学反应进行判断)与其他因素导致病变的严重程度,同时详细了解死者生前呕吐史及疾病发作情况、案情经过等。若其呕吐物吸入程度不足以致死,且其他因素所导致的病变更加严重,则根据呕吐发生的时间顺序可判定呕吐物吸入为其他原因死亡的诱因或伴随表现。第三步,若其呕吐物吸入程度足以参与致死,则需要根据呕吐物吸入的原因与其他因素的联系来认定其在死亡原因中的参与度。若除了呕吐物吸入,其他因素不足以致死,则呕吐物吸入是其主要死因;若其他因素可致死且与呕吐物吸入无关联(例如自身冠心病发作,同时外伤导致了呕吐物吸入),则呕吐物吸入可认为是联合死因;若其他因素可致死且与呕吐物吸入有关联,则呕吐物吸入可认为是次要死因。
3.5.3 其他原因死亡伴呕吐物吸入表现
(1)呕吐物吸入为其他原因死亡的诱因或伴随表现。当本身基础疾病较为严重且有发作的病理学表现,并且呕吐物吸入表现不重时,呕吐物吸入往往为其他原因死亡的诱因或伴随表现。本组案例中就有2例为呕吐物吸入和其他原因诱发心源性猝死和心肺疾病突发致死的案例。
(2)濒死期呕吐物吸入。本组案例中出现了2例因其他原因死亡,发生濒死期呕吐物吸入的案例。1例为重型颅脑损伤致死、1例为心源性猝死,其判断方法与3.5.3(1)类似,并且死者生前无呕吐史。
(3)尸体现象。尸体腐败后,腹内的腐败气体压迫胃肠,可使胃内容物反流入食管甚至进入口腔,随后因尸体体位变动等影响,可能进入气管,但很少进入支气管和肺。
(4)其他人工致状态。濒死期或死后变动体位、死前呕吐被抢救压入等均可造成呕吐物吸入表现。此外,也需注意因意外或人为制造出呕吐现场,导致死者是呕吐物吸入致死的假象,此时呕吐物一般只在口腔、鼻腔等体表部位发现。
通过对比本组呕吐物吸入参与致死案例与以上其他原因死亡伴呕吐物吸入表现案例的法医学检验,笔者认为,两者鉴别的关键点在于窒息征象严重程度、呕吐物进入呼吸道的程度和相关组织学反应。前者窒息征象更重,食物进入呼吸道位置更深,能进入支气管和细支气管甚至肺泡,且异物在呼吸系统存在范围更为广泛,并能导致相应的组织学反应,如肺泡间隔断裂、肺支气管黏膜上皮细胞脱落等。结合死者生前呕吐史、疾病发作史、案情经过等死前情况,能够更好地进行判断。
4结论
(1)本组案例呕吐物吸入致死发生率男性大于女性,年龄段集中于≤5岁的婴幼儿和学龄前期儿童,以及21~65岁的青壮年。(2)本组案例中病理性因素为导致呕吐物吸入的最主要因素,以可引起昏迷或意识障碍的神经系统疾病、可导致突发大量呕吐的消化系统疾病和导致肺部异物清除能力下降的呼吸系统疾病最为常见;饮酒为第二大因素,且集中于21~65岁年龄段,是成人呕吐物吸入原因中比例最高的因素;生理性因素(哭闹、睡眠中反流等)主要体现于婴幼儿和学龄前期儿童;外伤因素在中老年男性较常见。(3)吸入物性质和吸入深度的关系可提示是否为生前呕吐物吸入,吸入部位的深度或可帮助判断是否为呕吐物吸入参与致死。(4)呕吐物吸入参与致死的主要法医学检验表现为:①口、鼻腔见呕吐物或血性液体。②大多有明显的窒息征象,尸斑色深,颜面、口唇紫绀,球、睑结膜淤血或充血,双手、双足甲床紫绀,多脏器淤血,脏器表面出现散在出血点等。③呼吸系统发生改变,呼吸道发现多量异物且与胃内容物性质一致,异物吸入深度可达肺支气管、细支气管或肺泡,肺淤血、水肿、肺气肿,部分肺支气管腔、肺泡腔见脱落黏膜上皮细胞等。另外,部分案例可检出相关毒物如乙醇等。(5)单因素作用下呕吐物吸入致死常见的死亡机制是吸入性窒息;多因素作用下呕吐物吸入参与致死需要关注呕吐物吸入的原因和与其他因素的联系;其他原因死亡伴有呕吐物吸入表现的情况也不可忽视。鉴别呕吐物吸入参与致死与其他原因致死伴呕吐物吸入表现的关键点在于窒息征象的严重程度、呕吐物进入呼吸道的程度和相关组织学反应。
综上,在认定呕吐物致死时,需要考虑死者的死前情况、致呕吐物吸入的因素、吸入物性质与吸入程度、法医学检验表现等,排除其他原因致死伴呕吐物吸入表现的情况,并在分析呕吐物吸入在死亡中所起作用的基础上进行综合评定。

