分析围术期整体护理模式对剖宫产初产妇术后不良情绪和母乳喂养依从性的影响
陈丽华
福建省南平市第一医院妇产科,福建南平 353000
对于剖宫产初产妇而言,其缺乏相关分娩经验,加之手术和麻醉的双重影响, 在术后极易产生不良情绪,导致母乳喂养率较低,影响母婴健康。 母乳作为新生儿主要营养来源, 其不仅有助于保障新生儿成长质量, 还能够对新生儿早期智力发育产生积极影响;若产妇术后体力消耗、疼痛感未得以改善,则易导致其微循环紊乱,进而影响泌乳。 基于此,对产妇予以针对性、 全面的护理干预有助于为产妇及新生儿营造一个良好的术后恢复或生长环境[1-2]。 临床研究发现,做好剖宫产术的围术期护理干预,可有改善初产妇不良情绪,促进早期泌乳,从而可以提高母乳喂养率[3]。常规分娩护理主要围绕产妇的临床症状及营养需求开展护理, 对产妇个体心理波动情况的干预措施未显示出显著优势; 围术期整体护理模式是以现代护理学为指导,根据产妇的心理、精神、生理等需要,采取相应的护理干预,提高护理效果。 有研究发现[4],围术期整体护理模式对剖宫产初产妇的干预效果显著,可有效缓解产妇术后不良情绪,促进其早期康复。为此,该研究对围术期整体护理模式在剖宫产初产妇护理中的效果进行探究, 便利选取2018 年 7 月—2020 年 8 月期间该院收治的 122 名剖宫产初产妇为研究对象, 旨在分析其对产妇术后不良情绪和母乳喂养依从性的影响,现报道如下。
1 资料与方法
1.1 一般资料
便利选择妇产科收治的行剖宫产术的初产妇122 名,根据初产妇入院时间的先后顺序进行分组,将 2018 年 7 月—2019 年 8 月 (先入院) 收治的 61名初产妇归为对照组, 将2019 年9 月—2020 年8月(后入院)收治的61 名初产妇列为观察组;研究已获得医院伦理委员会批准, 产妇也均签署知情同意书。 对照组产妇:年龄 20~36 岁,平均(27.15±4.36)岁;孕周 37~41 周,平均(39.51±1.21)周;体质指数 19~26 kg/m2,平均(23.65±1.27)kg/m2;文化水平:高中及以下35 名、大学16 名、研究生及以上10 名。观察组产妇:年龄 19~37 岁,平均(28.36±4.13)岁;孕周 37~40 周,平均(38.74±1.16)周;体质指数 20~26 kg/m2,平均(23.86±1.41)kg/m2;文化水平:高中及以下 32名、大学17 名、研究生及以上12 名。 两组初产妇的基本资料比较,差异无统计学意义(P>0.05),具有可比性。 纳入标准:符合剖宫产术指征者;足月、单胎、初孕者;年龄≤37 岁者[5]。 排除标准:合并凝血功能异常、免疫性疾病、精神疾病、恶性肿瘤疾病等患者;不配合护理者[6]。
1.2 方法
给予对照组产妇围术期护理模式干预, 主要措施: 术前协助产妇完成相应的检查项目, 并做好禁食、胃肠道准备工作;术中做好外阴消毒、缓解疼痛、导尿管等常规操作,并全程观察产妇的生命体征、体位等基本情况;术后协助产妇洗净乳头后,让婴儿吸吮双侧乳房,以便刺激乳房分泌乳汁。
观察组在应用常规围术期护理的基础上配合整体护理模式干预:(1)术前护理:①健康教育:根据产妇的实际认知水平制订母乳喂养学习计划, 并采取分阶段式教育, 即遵循乳汁的形成-正确哺乳的知识-母乳对婴儿成长的关键性作用-饮食的指导-哺乳过程中的注意事项的阶段性教育原则进行教育。同时为产妇讲解剖宫产的具体流程, 可结合相关的科普视频对促宫缩措施、协助呼吸措施、止血等方面的知识进行讲解。 讲述剖宫产术后可能会出现的产褥感染、下肢静脉血栓、输尿管受损等并发症发生机制及预防措施, 指导产妇掌握剖宫产术中正确呼吸方式,并介绍甘露醇、去甲肾上腺素、氨茶碱等药物维持术中生命体征的有效性, 以此缓解产妇对术中不良反应的担忧。 ②体征监护: 保持病房内空气流通,完善日常消毒制度,酌情采取低流量吸氧支持以维持氧循环稳定。 密切监测产妇血压、心率、心电图等体征变化情况, 每间隔1~2 h 测量1 次血压及血糖值,嘱咐患者若出现视物模糊、上腹部不适等症状则需及时告知医护人员。指导产妇正确数胎动数,以30~40 次/12 h 为正常, 同时密切监测胎心音变化,若胎心音低于120 次/min 或高于160 次/min 则视为具备胎儿窘迫指征。③饮食护理:根据母婴实际热量需要,制订每日饮食计划,注意合理设置盐分摄入量以免营养不足诱发饥饿性酮症。④术前皮肤护理:使用皮肤消毒液对术野肌肤进行消毒处理, 后使用温水浸湿毛巾后擦拭术野皮肤2 次, 注意会阴部需剔除阴毛。(2)术中护理:护理人员应在产妇术前30 min开启层流系统, 保证室温在22~25℃, 湿度保持在40%~60%,并按时监测产妇体温>36℃;对于体温<36℃者,可采取加盖棉被、毛毯、加温输液(输液温度为37℃)或者加用热水袋等措施帮助产妇复温。 考虑到部分体质量较高者缝合切口过紧会导致其切口愈合不良,医师术中应以保护肌肉组织、避免死腔、完全止血为缝合原则, 根据体格情况调节缝合松紧度,确保切口合面平整无间隙。术毕采用适量甲硝唑注射液或左氧氟沙星注射液冲洗腹腔。(3)术后护理:①疼痛护理:术后及时告知产妇胎儿的情况,并对其术中的表现给予鼓励、肯定,并送回病房;待产妇麻醉药效消失后, 在遵循医嘱合理应用镇痛药物浓度同时,指导产妇有效呼吸,即调节产妇的呼吸节奏,并轻轻按压产妇切口周围的皮肤,缓解疼痛感。②母婴接触:早期指导产妇与婴儿接触,调节病房内的温度为26~28℃, 帮助其采取舒适的体位, 调高床头30°,并固定病床两侧围栏后,将婴儿以侧卧或平卧位放置于母体乳房中间,婴儿的头部偏向于右侧,以便母婴接触面积最大化, 同时护理人员指导产妇左手托住婴儿的臀部,右手则抱住婴儿背部,再使用毛毯覆盖母婴,以便让婴儿有安全感;护理人员在指导产妇及家属接触婴儿时,应叮嘱其在24 h 内仅限接触8~10 次,30 min/次,同时注意观察婴儿的呼吸情况,避免堵塞婴儿鼻子、嘴巴。③新生儿体征监测:密切监测新生儿血红蛋白、心率、血糖、肌张力等体征数值, 对于血压控制不良者予以吸氧及重点呼吸监测,对于出生后血糖过低者予以葡萄糖口服液口服,若仍未升至正常血糖水平则遵医嘱予以葡萄糖溶液静脉输注。 ④乳房护理:产妇取平卧位,指导产妇深呼吸,放松身体,用热毛巾湿敷乳房3~5 min 后,取檀中、云门、乳房周围乳根处轻轻按摩3 min,可有效促进乳房血液循环,疏通乳腺管;待按摩结束后,还可乳头牵拉,注意定期清洗乳房残留油脂或污垢。扁平乳头产妇术后需接受针对性母乳喂养指导, 引导产妇于活动受限程度较低时采用生物养育法进行母乳喂养, 喂养期间注意观察新生儿吸吮方式是否正确,避免产妇产生不适感。 ⑤预防感染:存在中重度贫血、胎膜早破等高危感染因素者,除术毕加用左氧氟沙星注射液对腹腔进行冲洗外, 术后应采用头孢呋辛酯注射液静滴(2 g/1~2 d),于产妇肠道恢复排气后视细菌培养鉴定结果选择将静滴改为肌内注射或停用。稳定产妇血压、血糖的同时注意关注术后导管引流情况,确认导管无渗液、脱落。 夏季尤需注意调节室温以防汗液增多而加快细菌繁殖速度, 每日对产妇进行2 次左右会阴洗消, 适当调节剖宫产切口换药频率,保持切口敷料干燥。
1.3 观察指标
①观察两组产妇护理前后的不良情绪, 主要为焦虑和抑郁情绪,其中应用焦虑自评量表(SAS)[5]评估产妇的焦虑情绪,量表的内容包括临床症状、主观感受2 个指标,共20 个项目,总分为80 分,分数越高表明产妇焦虑情绪越严重。 应用抑郁自评量标(SDS)[6]评估产妇的抑郁情况, 该量包括精神性症状、情感症状、躯体性障碍、精神运动性障碍4 个指标,共20 个项目,总分为80 分,分数越高表明产妇抑郁情绪越严重。
②观察两组产妇母乳喂养依从率, 其中完全母乳喂养为完全依从;白天给予母乳喂养,夜间采用人工喂养为较高依从;以人工喂养为主,母乳喂养为一般依从;不考虑母乳喂养为不依从[7]。 母乳喂养依从率=(完全依从人数+较高依从人数)/总人数×100.00%。
1.4 统计方法
采用SPSS 23.0 统计学软件分析数据。 符合正态分布的计量资料以()来表示,采用 t 检验;计数资料以[n(%)]表示,采用 χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组不良情绪对比
护理前, 对照组与观察组的SAS、SDS 评分比较,差异无统计学意义(P>0.05);护理后,观察组的SAS、SDS 评分均低于对照组, 差异有统计学意义(P<0.05)。 见表 1。
表1 两组产妇产后不良情绪的对比[(),分]Table 1 Comparison of postpartum negative emotions of two groups of primiparas [(),points]

表1 两组产妇产后不良情绪的对比[(),分]Table 1 Comparison of postpartum negative emotions of two groups of primiparas [(),points]
组别SAS 评分护理前 护理后SDS 评分护理前 护理后对照组(n=61)观察组(n=61)t 值P 值64.59±10.35 65.33±10.28 0.936 0.693 49.56±5.21 37.22±4.29 14.281<0.001 63.22±11.28 64.58±11.46 0.661 0.510 45.56±7.25 34.25±7.33 8.568<0.001
2.2 两组母乳喂养依从率对比
护理后, 观察组产妇的母乳喂养依从率(90.16%,55/61)显著高于对照组(75.41%,46/61),差异有统计学意义(P<0.05)。 见表 2。
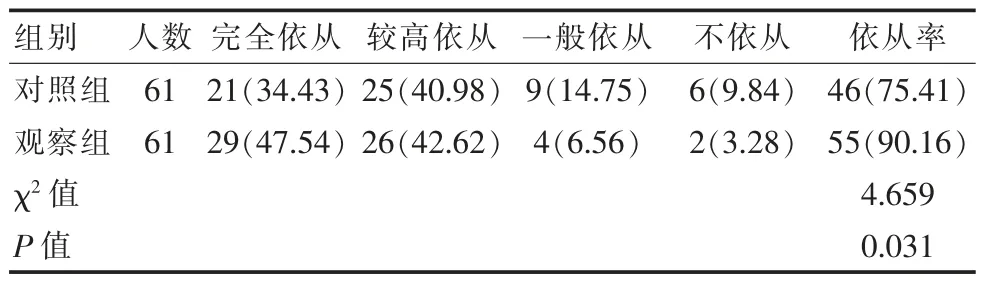
表2 两组产妇产后母乳喂养依从率的对比[n(%)]Table 2 Comparison of postpartum breastfeeding compliance rates between the two groups [n(%)]
3 讨论
整体护理是临床中的一种新型护理模式, 是以现代护理理论作为指导,以护理程序作为工作核心,将临床护理、 管理的各个环节工作进行系统化的模式,整体护理主张护理人员在加强关注患者的同时,还需要将注意力放置于患者心理、 生理以及环境等因素上,以便更好地满足患者多方面需求,并提供最佳的护理。整体护理中,康复治疗仪可利用电极低频脉冲直接作用于骶尾部,促进盆腔肌肉收缩,有利于带动子宫韧带的运动,减轻盆腔瘀血,并能够减少阴道出血; 康复训练作用于肛提肌, 促使盆底肌肉收缩,可有效恢复膀胱肌功能,同时还可以改善盆底肌血液循环,减轻肌肉痛感,从而可以促使产妇早期床下活动,加速机体康复[8-12]。 由于目前护理服务主要围绕身心护理展开, 在改善产妇术后活动情况的同时, 应注重对其心理状态进行干预。 对于初产妇来说,分娩仍是一个陌生的体验,其中部分产妇对于分娩知识缺乏了解,且未掌握正确的分娩疼痛控制、缓解措施, 以上因素综合作用导致其心理压力逐渐增大。 不良情绪不仅会导致产妇对分娩疼痛的恐惧持续增加,还可能引发一系列生理性变化,进而导致机体荷尔蒙分泌异常, 最终影响产妇子宫平滑肌收缩功能,致使产妇术中出现宫缩乏力、宫口扩张不良等症状,延长产程并加重其不安感。除了对分娩过程缺乏了解外, 部分产妇对于剖宫产可能引发的不良反应及并发症同样未建立正确的认识; 若产妇在围术期因预防不到位而出现产褥感染、 下肢静脉血栓等并发症,则难以客观看待以上并发症的发生,从而加重不良情绪对其身心状态的影响。基于此,对产妇施以生理方面护理干预期间, 不可忽视心理因素的作用, 需结合恰当的心理护理措施以避免机能紊乱对分娩效果的影响。该研究发现与对照组相比,观察组的SAS、SDS 评分更低,在罗晓艳[13]的相关研究中,对照组行围术期常规护理, 观察组联合整体护理,结果发现出院时对照组的 SAS 评分(32.36±5.46)分,SDS评分(33.13±5.27)分,观察组对应评分为(21.25±4.21)分、(22.54±4.10)分,观察组低于对照组(P<0.05),与该文研究结果相似。 该研究中,观察组护理后的 SAS 评分(37.22±4.29)分,SDS 评分(34.25±7.33)分,对照组对应评分为(49.56±5.21)分、(34.25±7.33)分,观察组低于对照组(P<0.05),说明围术期整体护理模式对剖宫产初产妇术后不良情绪具有缓解作用。 于术前对产妇讲解可能发生的不良反应并告知其预防措施, 能够提前协助产妇建立心理防护屏障, 使产妇在了解疾病知识的同时认识到相关妊娠并发症具有可控性,从而提升分娩信心[14]。 胎儿尚未出生时,胎心音即是母婴之间联系的重要方式;指导产妇学会自测胎动, 不仅能够让产妇掌握正确了解胎儿情况的方法, 还能够借助此特殊的母婴交流方式使产妇感受胎儿与自己的联系, 从而增强自身责任感, 转移对于剖宫产并发症的担忧, 改善心理状态。 整体护理干预中,术前,通过赞许和肯定其所做的努力,可有效激励产妇保持自我管理的决心,这有利于纠正产妇的不良心态,促进护理的进行;术后,通过早期母婴接触,增进母子情感交流,这不仅有利于促进产妇恢复,加速泌乳,还可以减轻产妇产后不良情绪,维持家庭和睦。由于不正确的母乳喂养方式会导致产妇出现乳头疼痛、肿胀、感染等症状,进而影响产妇术后康复心态;因此,合理选择母乳喂养方式, 有助于减轻产妇乳房损伤, 同时维持其喂养信心,为其术后心理状态的改善产生积极作用。除了胎儿吸吮时姿势不当会导致产妇出现不适感外, 术后剖宫产切口愈合不良同样是影响产妇术后身心状态的重要因素。剖宫产术中切口较大,皮下组织暴露于空气环境中的时间较长, 尤其皮下脂肪层较厚者形成无效腔的可能性较高, 术中需加强对此情况的关注。整理护理干预下,术者能够根据产妇的皮下脂肪量、 脂肪组织血供情况来合理调节剖宫产切口缝合松紧度,由此减少无效腔的形成,避免切口因缝合不严密而发生感染,减轻术后不适感。 此外,术后免疫力下降也是影响剖宫产切口愈合情况的因素之一,术后产妇机体蛋白质分解速率加快, 组织再生能力有所减弱,加上季节变化所致菌群稳定性紊乱、分泌物增多, 产妇术后发生腹部不适症状的可能性会随之增加[15]。 为避免产妇术后因机体不适症状而出现烦躁、不安等不良情绪,需于围术期内采取有效的感染预防措施以减轻其术后不适感。 术前对术野肌肤进行消毒, 可避免术中细菌与皮下组织接触而发生交叉感染。 甲硝唑、 左氧氟沙星等均为广谱抗菌药物,其中左氧氟沙星对化脓性链球菌、金黄色葡萄球菌活性均有显著抑制作用; 由于以上药物对肠球菌抑制作用相对较弱, 因此术后配合头孢呋辛酯静滴能够进一步强化抗菌效果, 从而降低产妇发生腹部切口感染的可能性, 促使其恢复过程中不易受到机体不适感的影响,从而提升其情绪稳定性。该研究还发现,与对照组相比,观察组产妇的母乳喂养依从率更高(P<0.05);结果提示,围术期整体护理模式可提高剖宫产初产妇的母乳喂养依从性。 婴儿存在先天行为,会自行寻找乳头、吸吮,在整体护理中,将婴儿放置于母体胸前, 婴儿对乳头的吸吮动作可有效刺激神经垂体与腺垂体,从而有利于促进泌乳[16-17]。 采取有效的亲密接触干预措施, 能够利用母婴之间的肢体接触来触发新生儿先天性哺乳行为; 在肢体接触释放多种新生儿反射的同时, 产妇同样能够感受到新生儿所传达的进食信息, 进而对自身反射机制产生激动作用,从而促进哺乳,使母婴在哺乳过程中逐渐增进感情,喂养依从性自然得以提升[18]。 此外,剖宫产术后产妇乳房生理性变化会导致该部位静脉血液系统出现扩张、充血等情况,而充血症状会对乳房血液、淋巴回流产生不利影响,诱发淋巴结肿大等不良反应,加上新生儿早期吸吮母乳对乳头的刺激,产妇该时期出现不适感的可能性较大。 术后给予适当的湿热敷、乳房按摩、电频治疗仪等干预,能够避免产妇因哺乳知识储备不足而出现不适感的情况,利用康复治疗仪所产生的低频脉冲来模拟婴儿吸吮动作对乳窦所产生的刺激, 结合乳房按摩来缓解乳房胀痛症状,利用震动来恢复乳房血液循环,有效松解乳房筋膜、胸大肌间黏着组织,促使产妇乳腺管得以通畅,改善泌乳情况的同时预防乳腺炎、乳房肿块等不良反应的发生[19]。 在此基础上配合细致的心理干预措施来缓解产妇术后疼痛与各种不良情绪,能够提高产妇母乳喂养的积极性, 并通过提高产妇对母乳喂养的认知程度,可消除其母乳喂养的顾虑,提高母乳喂养自信心, 从而能够进一步提高产妇母乳喂养依从性[20-22]。
综上所述, 围术期整体护理模式可有效加速剖宫产初产妇术后恢复,不仅可以缓解不良反应,促进泌乳,还可以提高产妇母乳喂养依从性,值得推广。

