中枢神经系统疾病患者的磁共振血管成像和CT血管成像检查结果观察
胡 伟,陈忠泉
(1五莲县中医医院磁共振室 山东 日照 262300)
(2五莲县人民医院影像科 山东 日照 262300)
中枢神经系统疾病在临床十分常见,发病后,若得不到及时有效的治疗,可引发脑血管、脊髓血管等严重病变,对患者的神经功能产生损害,不仅对患者的健康造成危害,甚至可能威胁其生命。因此,对于中枢神经系统疾病患者而言,早诊断、早治疗,使疾病在发病早期得到有效控制,避免病情进一步恶化是改善其临床预后的关键[1]。在中枢神经系统疾病中,颅内动脉瘤、缺血性脑血管疾病、脊髓炎以及脊髓肿瘤等疾病发病早期,由于无明显的特异性病理特征或临床表现,难以进行准确诊断,多需要借助于影像学检查方式,通过影像学图像观察其血流状态、血管结构、病变性质及程度等进行疾病判定,以提高疾病检出率与准确率[2-3]。以往临床诊断中枢神经系统疾病的影像学技术主要以数字减影血管造影(digital substraction angiography,DSA)检查结果为“金标准”,但DSA属于有创检查,患者接受度相对较低;而MRA、CTA不仅为无创检查,且操作十分简单、便捷,疾病诊断准确率也相对比较高,但关于此2种检查方式哪一种效果更优,临床尚未给出统一定论[4]。基于此,本文选取82例2020年10月—2021年10月于五莲县中医医院经病理诊断确诊为中枢神经系统疾病的患者,研究了中枢神经系统疾病患者的MRA和CTA检查结果。现报道如下。
1 资料与方法
1.1 一般资料
选取2020年10月—2021年10月于五莲县中医医院经病理诊断确诊为中枢神经系统疾病的患者82例,其中男性43例,女性39例;年龄35~80岁,平均年龄(48.22±3.13)岁;病程12 d~10个月,平均病程(4.47±0.34)个月;其中颅内血管性疾病31例,包括14例动脉瘤,9例脑动静脉畸形,5例脑静脉瘤,3例烟雾病;颅外血管性疾病37例,包括27例颈动脉、椎动脉狭窄或闭塞,10例脊髓血管病变;肿瘤14例,包括7例脑膜瘤,5例颈静脉球瘤,2例血管母细胞瘤。
纳入标准:①所有患者均经临床病理诊断确诊为中枢神经系统疾病;②患者无磁共振或CT检查禁忌;③患者或(及)家属均认可研究,且签字同意。排除标准:①合并严重传染疾病者;②处于妊娠或哺乳期妇女;③精神或认知方面有明显障碍,无法正常沟通或配合检查者;④机体偏瘫或残疾者。
1.2 方法
MRA检查:仪器选择GE3.0T磁共振扫描仪,设置为阵列线圈,对患者的头颈部开展全方位扫描,TR参数设定为33.00 ms,TE设定为4.20 ms,反转角度为20°,采用三维时间飞跃法,拍摄患者的脑部影像,确保图像完整,图像的后续处理采用MIP法。
CTA检查:采用256排iCT机(飞利浦),设定电流为210 mA,电压120 kV,层厚1.0 mm,层距0.5 mm,螺距设定为1 cm,然后对患者头部进行平扫,先扫枕骨大孔的下缘,依次扫至颅顶,观察CT获取图像,找到病区后,取碘海醇造影剂[厂家:通用电气药业(上海)有限公司,国药准字:H20000597,规格:50 mL:17.5 g(I)]60 mL,以3.6 mL/s的流速注入患者肘静脉,注射造影剂注射10~16s之后,再次进行扫描,获取图像后采用MIP技术实施CTA重建,最终获得CTA影像。2种检查方式获取的影像学图像均由2位临床经验丰富的影像专科医师进行阅片,讨论后取统一意见作为最终诊断结果。
1.3 观察指标
统计2种检查方式的中枢神经系统疾病阳性总检出率;对比MRA、CTA在颅内血管性疾病、颅外血管性病变以及肿瘤检查中的诊断准确率。
1.4 统计学方法
采用SPSS 22.0统计软件分析数据。以频数(n)、百分比(%)表示计数资料,行χ2检验;以()表示计量资料,行t检验。P<0.05则表示差异有统计学意义。
2 结果
2.1 对比不同检查方式的中枢神经系统疾病阳性检出结果
检查结果显示,MRA的中枢神经系统疾病阳性检出率与CTA检查对比差异不显著(P>0.05),见表1。

表1 对比不同检查方式的中枢神经系统疾病阳性检出率
2.2 对比不同方式的颅内血管性疾病检查结果
MRA检查颅内血管性疾病的准确率与CTA检查对比差异无统计学意义(P>0.05),见表2。
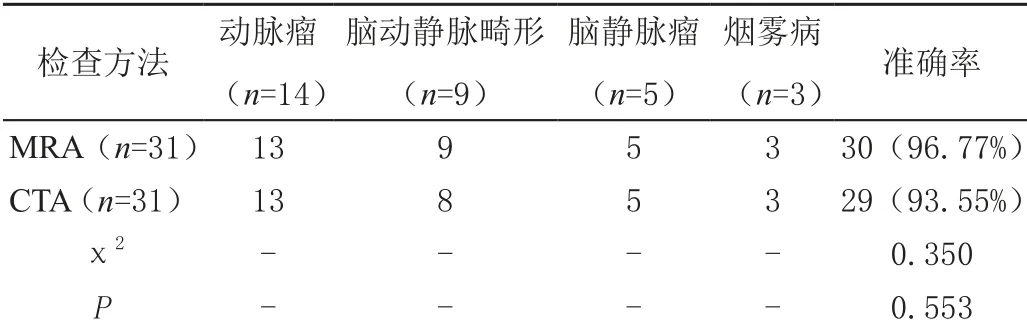
表2 不同方式的颅内血管性疾病检查结果 单位:例
2.3 对比不同方式的颅外血管性疾病检查结果
MRA检查颅外血管性病变的准确率与CTA检查对比差异无统计学意义(P>0.05),见表3。

表3 不同方式的颅外血管性疾病检查结果 单位:例
2.4 对比不同方式的肿瘤疾病检查结果
MRA在肿瘤检查中的准确率与CTA对比也无显著差异(P>0.05),见表4。

表4 不同方式的肿瘤疾病检查结果 单位:例
3 讨论
中枢神经系统疾病在临床中比较常见,是极其复杂且危害程度极高的一种疾病,发病后,除了脑部之外,患者的脊髓血管也会受到损害,使其在神经功能方面发生障碍,导致患者的运动、感觉等多项功能均出异常[5]。中枢神经系统相关的疾病发生之后,如果不能及时得到有效治疗,病情持续恶化,凶险程度与治疗难度也会随之增加,提升患者的致残、致死风险,严重危害患者的身体健康与生命安全,而早诊断、早治疗是改善患者临床预后的关键[6]。目前,影像学检查技术是临床诊断中枢神经系统疾病最常用的之式之一,并且将DSA认定为此类病变诊断的临床“金标准”,疾病检出率与准确率均比较高,但DSA属于创伤性检查技术,既要插管,又要于患者机体注入造影剂,会对患者的机体有所损伤,所以,虽然DSA技术的诊断效能较好,但却不适合作为常规的诊断技术来使用,而是更偏向于采用MRA、CTA等无创操作方式作为常规检查技术[7]。
采用MRA对各类中枢神经系统相关的疾病进行诊断,则可以避免造影剂的使用,而且图像的处理时间更短,可将患者颅脑内的脑血管、脊髓血管病变以及损伤程度均清晰的显示出来,从而为让病情评估有更多的参考依据[8]。MRA用于疾病诊断主要包括了3效应原理,分别为饱和相位、流入增强相位、流动去相位,在扫描时,其会选择一个较厚的容积进行分割,再分解为多个薄层并激发,最后获取到数层邻近层面区的全面薄层图像,使得空间的分辨率大幅度提升,即最细微的血管相关结构也可以清晰地显示出来,让医者清晰地观察到血流的方式、速度等具体情况,最终判断出血管功能情况,例如MRA图像显示动脉中的血流已断,远端不见显影,表明动脉已经闭塞;若动脉的腔节段明显狭窄,则可观察到远端的分支减少,表示动脉狭窄等,MRA检查可以将这些情况都清晰地显示出来[9]。而检查颅内静脉血管瘤时,MRA的图像可以观察到等高信号,且以“星芒状”显示,此外,MRA用于脊髓血管相关病变、颈动脉发生狭窄及静脉畸形等相关疾病的检查均可以清晰显示病情[10]。MRA虽然早期只是MR规扫描补充技术,但随着其技术的不断完善,目前已成为血管性疾病最常用的一种筛查方式,是一种以流动血液和周边相对静止组织间的MR信号差异来获取图像对比,只要直径超过1 mm的小血管均可以显示,从而准确测量出血液的流速,显示出血流的状态、血管及与邻近结构之前的关系。而且MRA检查不需要使用任何的对比剂,而是应用时间-飞越(time-of flight acquisition,T0F)法与相位对比(phase contrast angiography,PCA)法两项先进技术,依据不同的成像空间,还能分为2D与3D MRA,在很多方面都替代了传统的创伤性血管造影[11]。
CTA是经周围静脉以调高速方式注入碘对比剂,借助于血管内对比剂充盈后的高峰期,快速采集螺旋CT体积相数据,以此获取图像,再经由计算机后处理技术重建为三维血管影像,其后处理技术包括最大强度投影(maximum intensity projection,MIP)法、容积重建(volume rendering,VR)法以及表面阴影显示(shaded surface display,SSD)法等,其中的MIP图像灰阶变化能可以将X线的衰减值微小变化体现出来,类似于DSA图像,用于腔内钙斑和对比剂鉴别效果显著[12]。SSD图像有着更好的立体感,但无法将相邻结构之间的CT值微小变化反映出来。而VR则是临床近年来开始使用的一种新型重建方法,又叫做四维重建法,能以不同灰阶或者伪彩将三维结构显示出来,透明度、彩色编码均有不同,从而能在同一图像内将表浅与深部结构显示,提升图像精确度。且CTA可以从任何的角度对患者的大动脉正常与病理结构进行观察,且显示出仿真内镜效果[13]。采用CTA对中枢神经系统相关疾病进行诊断时,需要将对比剂注入静脉,并在靶血管当中的比剂达足够充盈后,再行扫描,图像获取后,再借助于VR、MIP及CPR等先进后处理技术进行影像处理,以三维空间立体结构显示出脑部结构,让医者可以从任意方位、角度观察病变情况,提升检病检出率与准确率[14]。总之,MRA、CTA用于这中枢神经系统疾病诊断都有着各自的优点,同样也存在不足,相较于DSA技术,MRA、CTA不会损伤患者机体,而且操作更加简单、便捷,疾病检出率与诊断准确率也比较高。但也要注意,MRA存在评估过度的风险,尤其是在动脉狭窄、斑块方面,假阳性风险较高。而CTA获取图像的对比度可能会被造影剂存在的浓度所影响,脑部组织也可能对其造成干扰,虽然可以将血管解剖结构清晰的显示出来,但不能将血流动力学情况完全地反映出来[14-15]。本次研究也显示,MRA检查的疾病阳性总检出率与CTA检查比较差异不显著(P>0.05);MRA检查颅内血管性疾病与颅外血管性病变的准确率与CTA对比均无显著差异(P>0.05);MRA在肿瘤检查中的准确率与CTA对比差异无统计学意义(P>0.05)。
综上所述,MRA、CTA用于中枢神经系统疾病诊断均有良好效果,可以真实、准确地反映出患者的实际病情,临床可依据现实情况为患者选择最适合的检查方式,确保疾病诊断的有效性与准确性。

