助眠健身气功治疗失眠临床疗效观察
张 良,张 明,杜 辉,汪卫东
(中国中医科学院广安门医院心理科,北京 100053)
失眠是指对睡眠时间和(或)睡眠质量不满足并影响日间功能的一类睡眠障碍,通常以入睡困难、中途醒、早醒、眠浅、多梦和日间功能障碍为主要表现,是典型的生理心理疾病[1-2]。随着社会节奏日益加快,生活及工作压力与日俱增,饱受失眠困扰的人越来越多。中国失眠患者高达3亿余人,且患病率呈现逐年升高的趋势[3]。长期失眠还会增加心脑血管疾病、认知功能障碍等的患病风险[4]。虽然美国睡眠医学会基于对失眠心理机制的高度认可,将认知行为疗法(cognitive behavior therapy,CBT)推荐为慢性失眠的首选治疗方法,但由于患者对心理治疗的接受度不高,且该疗法需要患者有较高的依从性才能取得疗效,对文化程度低的患者实施开展具有一定的困难,CBT在临床运用中仍存在一定的局限性[5]。目前失眠的临床主流治疗方式仍为药物治疗,但安眠药物只能起到对症治疗的作用,无法从根本上消除病因[6]。因此,挖掘中医药特色疗法,探讨适合于中国人的失眠干预方式至关重要。
健身气功是以调节自身形体活动、呼吸吐纳、心理状态为主要运动形式的“三调合一”的民族传统体育项目,是中华传统文化的重要组成部分。习练健身气功对于增强人的心理素质,改善人的生理功能,提高人的生活质量,提高道德修养等具有独特的作用[7]。随着健身气功的全民推广,国家体育总局健身气功管理中心在规范健身气功功法的基础上,根据中医临床应用实践制定了一系列健身气功处方[8]。现代中医心理学理论认为,失眠患者多存在以妄为常的睡眠认知及行为变化,无法达到恬淡虚无、精神内守的心理状态,故强调失眠的治疗应当遵循“以神为主,形神共治”的原则[9]。本研究试将健身气功与中医心理疗法相结合,观察助眠健身气功干预失眠的临床疗效,现报道如下。
1 临床资料
1.1 诊断标准 西医诊断标准参照2015年《精神障碍诊断与统计手册》[1]中有关睡眠障碍的诊断标准。中医诊断标准参照《中医内科常见病诊疗指南》[10]中有关不寐的诊断标准。
1.2 纳入标准 ①符合上述诊断标准;②匹兹堡睡眠质量指数(Pittsburgh sleep quality index, PSQI)总分>7分;③未服用催眠药物和其他治疗精神病药物,或既往服用过相关药物,但正式入组前已停药2周以上;④年龄18~65岁,性别不限;⑤初中以上文化程度;⑥自愿参加并签署知情同意书。
1.3 排除标准 ①言语交流有障碍者;②合并有心、脑、肝、肾或恶性肿瘤等严重躯体疾病或身体活动障碍者;③排除由乙醇、药物、发作性睡病、生物节律紊乱和抑郁、焦虑等精神障碍所导致的失眠者;④近2周服用过镇静催眠药物者;⑤妊娠期及哺乳期妇女;⑥由于距离、时间等客观因素无法坚持治疗者;⑦曾练习气功出偏者。
1.4 剔除标准 ①不符合纳入标准而被纳入者;②虽然已经纳入,但是纳入后接受其他方法治疗者。
1.5 脱落标准 ①研究过程中,受试者的依从性影响到研究的有效性和安全性评价者;②研究过程中出现严重不良事件、并发症或特殊生理变化,不宜接受继续治疗者;③研究过程中自行退出者;④失访或死亡的病例;⑤病例资料不全,有效性评价受到影响者。
1.6 一般资料 研究对象均来源于中国中医科学院广安门医院睡眠专题门诊的失眠患者,共60例,使用随机数字表法随机分为对照组和治疗组,每组30例。研究过程中对照组脱落3例,治疗组脱落1例,实际共完成56例,其中对照组27例,治疗组29例。对照组男9例,女18例,平均年龄(46.37±12.97)岁,平均受教育年限(14.63±2.72)年,平均病程(30.78±33.49)个月。治疗组男11例,女18例,平均年龄(41.52±11.49)岁,平均受教育年限(14.97±2.86)年,平均病程(25.48±32.03)个月。两组患者性别、年龄、受教育年限、病程比较,差异均无统计学意义(性别:χ2=0.129,P=0.720;年龄:t=-1.484,P=0.144;受教育年限:t=0.450,P=0.655;病程:Z=-1.322,P=0.186),具有可比性。本研究已通过中国中医科学院广安门医院医学伦理委员会审核批准(批文编号:2020-044-KY)。
2 方法
2.1 治疗方法
2.1.1 治疗组 采用助眠健身气功干预。
(1)填写健身气功助眠问卷 问卷主体由失眠症状和临床常见的失眠不合理认知构成,问卷详细条目可参见《汪氏失眠综合问卷》失眠症状部分与不合理认知部分[11],不合理认知主要包括睡眠情绪、睡眠行为、失眠不合理归因3个方面。
(2)根据健身气功助眠问卷辨症状、辨情绪、辨本因,形成对应的失眠干预方案 方案由健身气功助眠主体功法松通功和入静状态下的失眠不合理认知阳性条目调整构成,认知调整方案可参见中医心理睡眠认知导入技术[9]。主体功法作用是引导患者进入放松入静的状态,失眠不合理认知调整的作用是消除失眠潜在病因,改善失眠症状。
(3)助眠健身气功习练步骤 ①起势:选取舒服的坐姿或卧姿(平躺),身体中正,呼吸缓和;②跟随引导语练习松通功:意念集中,松静自然;③跟随引导语调整认知:意念集中,似听非听,不急不躁;④收势:意守丹田,静养片刻,收功。
(4)引导语类型及作用 ①放松引导语:引导从肢体到内脏再到精神的放松,其作用是使身体放松与精神放松相互促进,达到入静状态;②认知引导语:在入静状态下,不合理认知从外归因、睡眠情绪、过度关注、睡眠行为方面进行调整,作用是改变失眠的不合理认知,消除因认知导致的睡眠负性情绪、负性思维和不合理外归因。引导语均已规范化制作,录制成音频,习练者在指导下自然应用即可。
(5)疗程 助眠健身气功每日练习1次,每次30 min,依次练习干预方案中的内容,干预周期为4周。
2.1.2 对照组 采用渐进式肌肉放松方案干预。
(1)填写助眠问卷[11]问卷内容与助眠健身气功的问卷一致。
(2)根据助眠问卷形成失眠干预方案 方案由渐进式肌肉放松训练和失眠不合理认知阳性条目的纠正构成,认知调整方案可参见失眠认知治疗[12]。
(3)渐进式肌肉放松步骤 ①失眠患者取坐姿或卧姿;②跟随引导语进行渐进式肌肉放松训练;③进行失眠不合理认知的纠正。
(4)疗程 渐进式肌肉放松每日练习1次,每次30 min,依次练习方案中的内容,干预周期为4周。
2.2 疗效评价
2.2.1 主要疗效指标 以匹兹堡睡眠质量指数(Pittsburgh Sleep Quality Index, PSQI)作为工具评价受试者近1个月的睡眠质量、入睡时间、睡眠时间、睡眠效率、睡眠障碍、催眠药物、日间功能7个因子。每个因子是按照0~3等级计算分值,各因子分值累计之和为量表总分。总分与睡眠质量呈负相关,即总分越高,睡眠质量越差。以PSQI减分率作为主要疗效指标。痊愈:PSQI减分率≥75%;显效:50%≤PSQI减分率<75%;有效:30%≤PSQI减分率<50%;无效:PSQI减分率<30%。PSQI减分率=[(治疗前PSQI总分-治疗后PSQI总分)÷治疗前PSQI总分]×100%。
2.2.2 次要疗效指标 Spiegel睡眠量表(Spiegel sleep inventory, SSI)包含了入睡时间、总睡眠时间、睡眠深度、夜醒次数、做梦和醒后感觉6项内容。每个项目内容分为0、1、3、5、7五级评分,各项目之和为量表的总分,是临床常用来评价失眠干预疗效的量表。以治疗前后SSI减分率作为次要疗效指标。痊愈:SSI减分率≥75%;显效:50%≤SSI减分率<75%;有效:30%≤SSI减分率<50%;无效:SSI减分率<30%。SSI减分率=[(治疗前SSI总分-治疗后SSI总分)÷治疗前SSI总分]×100%。

3 结果
3.1 两组治疗前后PSQI各因子分及总分比较 治疗前两组PSQI各因子分及总分比较,差异均无统计学意义(P>0.05);治疗4周后,两组患者PSQI除催眠药物因子分以外,其余各因子分及总分均较治疗前显著降低(P<0.05);且治疗组入睡时间、睡眠时间、睡眠效率评分和总分较对照组降低程度更为明显(P<0.05)。见表1。
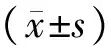
表1 两组患者治疗前后PSQI各因子分及总分比较
3.2 两组治疗前后SSI各因子分及总分比较 治疗前两组SSI各因子分及总分比较,差异均无统计学意义(P>0.05)。治疗4周后,两组患者各因子分及总分均较治疗前显著减低(P<0.05);两组各因子分和总分降低程度比较,差异无统计学意义(P>0.05)。见表2。
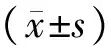
表2 两组患者治疗前后SSI各因子分及总分比较
3.3 两组临床疗效比较
3.3.1 两组基于PSQI评分的疗效比较 两组基于PSQI评分的疗效比较,差异有统计学意义(P<0.05),治疗组疗效显著优于对照组。见表3。
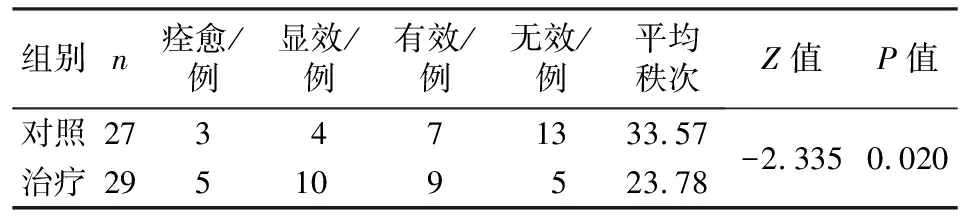
表3 两组基于PSQI评分的疗效比较
3.3.2 两组基于SSI评分的疗效比较 两组基于SSI评分的疗效比较,差异有统计学意义(P<0.05),治疗组疗效显著优于对照组。见表4。

表4 两组基于SSI评分的疗效比较
4 讨论
失眠的核心病机是各种原因扰神引起的神气不和[13],神安则寐,神不安则不寐。《杂病广要·不眠》:“心为事扰则神动,神动则不静,是以不寐也。”[14]可见,神的活动主宰人的睡眠和觉醒状态。因此,在失眠的治疗中尤其强调对“神”的调摄[15],这里的神主要指人的思维、情志、认知等精神心理活动。现代中医心理学认为,以环境因素、教育方式、生活事件刺激等为主的外因,通过睡眠认知、人格倾向、人格发展等内因而产生作用,最终导致失眠[16],其中失眠不合理认知在失眠人群中具备一致性[16-17],主要包括对睡眠的过度关注、失眠的不合理归因、失眠后果的灾难化、试图控制睡眠、睡眠相关负性情绪、睡眠信心丧失等。现代心理学研究[18]表明,认知是一种心理活动,过度的认知活动能够引起失眠。从中医心理学病因病机角度讲,认知属于识神的功能,识神独亢,元神失位,阳不入阴是导致失眠的病因。因此,失眠的治疗重点应着眼于对元神与识神功能的调节。
睡眠是一个由阳入阴,由动入静的过程。助眠健身气功主体功法为静功,通过自我习练,达到放松入静的状态。左晓柳[19]研究表明,中医气功入静有调节自主神经功能的作用。Tadashi等[20]通过对健身气功练习时和练习后的脑电活动进行监测,发现健身气功练习能够改善大脑的功能。赵丹等[21]研究表明,三线放松功可以改善老年人的睡眠质量。Cheung等[22]对10项随机对照研究中851例癌症患者进行Meta分析,发现健身气功练习可以改善癌症患者的睡眠质量和减轻疲劳症状。不合理认知等心理因素与失眠症状反复发作密切相关,然而,现有的健身气功干预失眠的临床研究并未引起重视[23]。本研究将助眠健身气功与中医心理学相结合,对失眠患者存在的不合理认知进行调节。助眠健身气功以“入静状态”为基础,入静状态是个体自身状态的一种转变,也可以说是“神”的状态的转变。基于元神识神论,元神属阴,识神属阳,识神用事,元神隐伏。白天状态以识神主,元神隐,睡眠状态以元神主,识神隐。入静状态是身体和精神的放松与安静,松与静相互促进,入静状态的关键是不再去有意识地想什么,不主动起念,识神不亢,元神归位,达到调节睡眠的目的。
入静状态是意念集中、阻抗降低、治疗干扰降低、治疗内容接受度提高的一个状态[24],为后续中医心理认知调整的效果奠定了基础。同时,入静过程也是从清醒到睡眠的入睡过程的一种训练,长期习练,可以建立新的入睡体验,达到快速入睡的目的。可见,入静状态的“识神不亢”是认知调整的前提,也是快速入睡的前提。
慢性失眠的不断持续与失眠人群对待失眠不合理的认知,以及因此产生的不良情绪有关[25]。认知属于识神的功能,失眠不合理的认知源于识神失常。元神源于先天,为识神发挥功能提供原动力,但日常状态下为识神所屏蔽。入静状态下,无思无念,识神隐退,元神为主,进行失眠不合理认知的调整,更容易达到默化或暗示的目的,以改变原本识神固有的观念和模式,实现“调神”的目的,从根本上改变对于失眠的不合理认知,使睡眠恢复到自然的状态。
综上所述,助眠健身气功通过减少后天识神的干扰,调动先天元神的自然调节作用,使识神不亢,元神归位,阳入于阴,来达到调节睡眠的目的,能够提高失眠患者的入睡效率,延长总睡眠时间,改善睡眠质量,临床疗效显著。本研究尚存在对照组采用并非公认有效的疗法,未结合多导睡眠监测生理指标等不足,后续研究将扩大样本量,选用镇静催眠药物作为对照组,结合生理指标,进一步深入研究助眠健身气功的生理心理机制,并通过随访观察助眠健身气功的远期疗效。

