HIV阴性肺结核患者外周血CD4+T淋巴细胞减少的免疫干预意义及影响因素分析
刘盛盛 杨娟 查兆煜 张超 许子炜 唐神结 林文红
【Fundprogram】 Scientific Research Project of Anhui Provincial Health Commission (AHWJ2021b072)
全球范围内,结核病仍是严重危害人类健康的传染病。2020年,全球新发结核病患者987万例,发病率为127/10万[1]。HIV阴性结核病死亡数从2019年的121万增加到128万[1]。宿主的免疫功能在结核病的发病、转归及预后方面发挥重要作用[2]。淋巴细胞通过多种功能效应在机体抵抗侵入病原菌中扮演重要角色,其中CD4+T淋巴细胞能够分泌白细胞介素(IL)-2、γ-干扰素(IFN-γ)等细胞因子,激活巨噬细胞,提高其杀伤细菌的功能,诱导细胞免疫反应[3]。目前认为CD4+T淋巴细胞能够减少结核分枝杆菌(Mycobacteriumtuberculosis, MTB)细胞内增殖、防止感染播散和促进宿主的长期生存,在病程的各个阶段均发挥重要作用[3-4]。研究发现,活动性肺结核患者外周血CD4+T淋巴细胞水平下降,且经过抗结核治疗后其计数明显上升[5-6]。因此,明确肺结核患者CD4+T淋巴细胞减少的影响因素,为临床制定干预措施、判断疗效及预后等方面具有积极意义,但目前相关报道较少。本研究回顾性纳入了213例肺结核患者的临床资料,分析CD4+T淋巴细胞减少的发生率和影响因素,并观察免疫干预对疗效的影响,以期为临床和科研工作提供一定的参考。
对象和方法
一、研究对象
根据电子病历系统,连续纳入2020年12月至2021年7月安徽省胸科医院结核科住院的出院诊断包含肺结核的患者为研究对象。初始纳入3155例,排除未行淋巴细胞亚群检测者2896例、疑似患者22例、非结核分枝杆菌病16例、陈旧性肺结核3例、结核性胸膜炎(不伴有肺部病灶)2例、HIV感染者2例、合并免疫系统疾病1例,最终纳入研究对象213例。
二、研究方法
1.诊断标准:肺结核的诊断包括确诊和临床诊断,参照《WS 288—2017肺结核诊断》[7]。本研究中仅诊断为结核性胸膜炎,未伴有肺部病灶者不纳入研究。
2.相关定义:(1)耐药结核病[8]:结核病患者感染的结核分枝杆菌在体外被证实在一种或多种抗结核药物存在时仍能生长。(2)初治结核病[8]:符合下列情况之一:①从未因结核病应用过抗结核药物治疗的患者;②正进行标准化疗方案规则用药未满疗程的患者;③不规则化疗未满1个月的患者。(3)复治结核病[8]:符合下列情况之一:①因结核病不合理或不规则使用抗结核药物治疗≥1个月的患者;②初治失败和复发患者。(4)肺外结核[8]:指结核病变发生在肺以外的器官和部位。(5)CD4+T淋巴细胞减少:根据本研究医疗机构该指标参考值范围,定义为CD4+T淋巴细胞计数<410个/μl。
3.分组:根据纳入时患者外周血CD4+T淋巴细胞计数分为两组,<410个/μl为CD4+T淋巴细胞减少组,共61例;≥410个/μl为对照组,共152例。根据是否使用免疫干预治疗,将CD4+T淋巴细胞减少患者分为两组,免疫干预组(33例)和非免疫干预组(28例)。其中非免疫干预组采用常规化学治疗,干预组在常规治疗基础上加用胸腺肽口服。
4.淋巴细胞亚群检测:使用BD FACSCanto Ⅱ流式细胞仪及配套检测试剂盒。主要步骤如下:(1)使用EDTA抗凝管采集研究对象外周静脉血约3 ml;(2)24 h内,20 μl的荧光单克隆抗体加入50 μl静脉血标本涡旋混匀,室温避光孵育15 min;(3)向上述混合物中加入450 μl的溶血素,涡旋混匀,室温避光孵育10 min;(4)上机自动检测。
5.观察指标:收集研究对象的人口学特征(性别、年龄、职业、文化水平)、吸烟、饮酒、症状数目、治疗分类、合并疾病、耐药情况、影像及实验室检查结果等临床资料。收集CD4+T淋巴细胞减少患者治疗7个月期间的复查资料,包括痰涂片、培养及影像资料等,评估其疗效。影像评估标准:(1)病灶范围变化:①全吸,病灶全部吸收;②显吸,原病灶吸收≥1/2;③吸收,原病灶吸收<1/2;④不变,原病灶无明显变化;⑤恶化,原病灶扩大或播散。(2)空洞变化:①闭合:治疗后空洞闭合;②缩小:治疗后空洞缩小≥1/2原空洞直径;③增大:治疗后空洞增大>1/2原空洞直径。
三、统计学处理
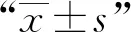
结 果
一、研究对象一般资料
共纳入研究对象213例,其中男性139例(65.3%),女性74例(34.7%);年龄范围14~89岁,年龄M(Q1,Q3)为46(29,58)岁;职业以待业/家务/退休和农民最多,分别为60例(28.2%)和52例(24.4%);文化水平以中学/职专最多,为85例(39.9%);吸烟者52例(24.4%);饮酒者21例(9.9%);并发糖尿病者36例(16.9%);并发恶性肿瘤者9例(4.2%);初治肺结核134例(62.9%),复治肺结核79例(37.1%);合并肺外结核者53例(24.9%);耐药肺结核55例(25.8%)。
二、研究对象外周血T淋巴细胞亚群分析
CD3+T淋巴细胞占比M(Q1,Q3)为72.78%(66.19%,77.82%);CD4+T淋巴细胞占比平均值为(41.78±9.34)%;CD8+T淋巴细胞占比M(Q1,Q3)为26.44%(21.52%,33.98%);CD3+T淋巴细胞计数M(Q1,Q3)为943.21(661.00,1253.71)个/μl;CD4+T淋巴细胞计数M(Q1,Q3)为546.08(382.44,739.69)个/μl;CD8+T淋巴细胞计数M(Q1,Q3)为350.00(228.50,489.23)个/μl;CD4/CD8比值M(Q1,Q3)为1.57(1.13,2.12)。CD4+T淋巴细胞减少患者共61例,发生率为28.6%。
三、免疫干预组与非免疫干预组治疗不同阶段的效果比较
免疫干预组和非免疫干预组以入院开始治疗时间为基线,治疗2~4个月,免疫干预组痰涂片阴性率高于非免疫干预组,差异有统计学意义(P<0.05),免疫干预组痰培养阴性率高于非免疫干预组,但差异无统计学意义(P>0.05)。治疗5~7个月,免疫干预组痰涂片阴性率高于非免疫干预组,但差异无统计学意义(P>0.05);免疫干预组痰培养阴性率低于非免疫干预组,但差异无统计学意义(P>0.05)。治疗5~7个月,免疫干预组空洞缩小率高于非免疫干预组,但差异无统计学意义(P>0.05),免疫干预组病灶吸收率优于非免疫干预组,差异有统计学意义(P<0.05)(表1)。
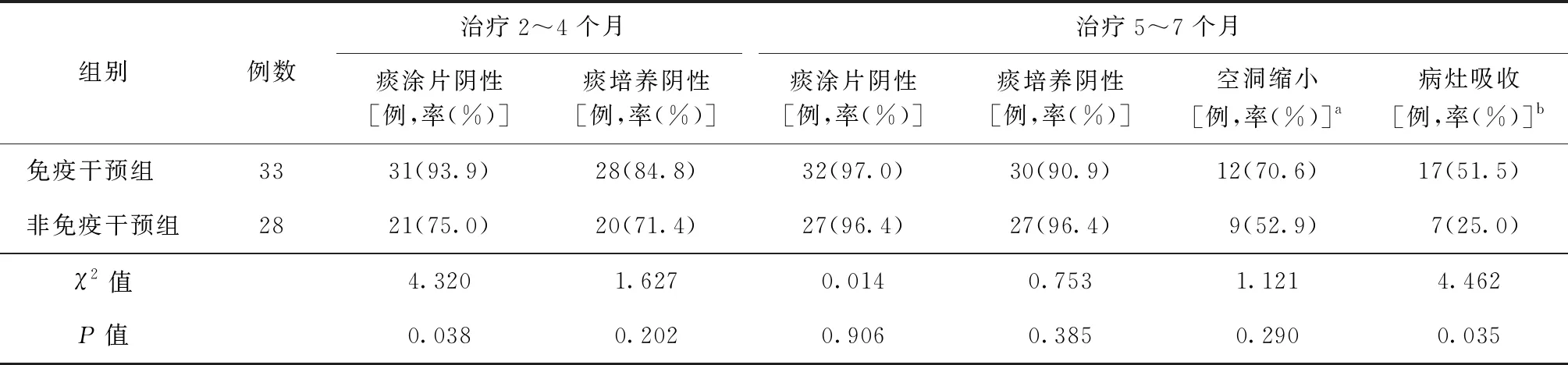
表1 两组患者治疗不同阶段的效果比较
四、CD4+T淋巴细胞减少的单因素分析
单因素分析结果:CD4+T淋巴细胞减少组男性、年龄≥60岁、农民职业、文盲、症状数目≥4个、并发肺外结核、累及肺野4~6个、肺部空洞、血红蛋白<110 g/L、血小板<125×109/L、白蛋白<35 g/L、CD8+T淋巴细胞计数<190个/μl的构成比(77.0%、44.3%、36.1%、26.2%、36.1%、34.4%、77.0%、55.7%、45.9%、18.0%、68.9%、29.5%)明显高于对照组(60.5%、11.2%、19.7%、10.5%、19.7%、21.1%、38.2%、40.8%、25.7%、5.3%、44.7%、7.9%),差异均有统计学意义(P值均<0.05)(表2)。
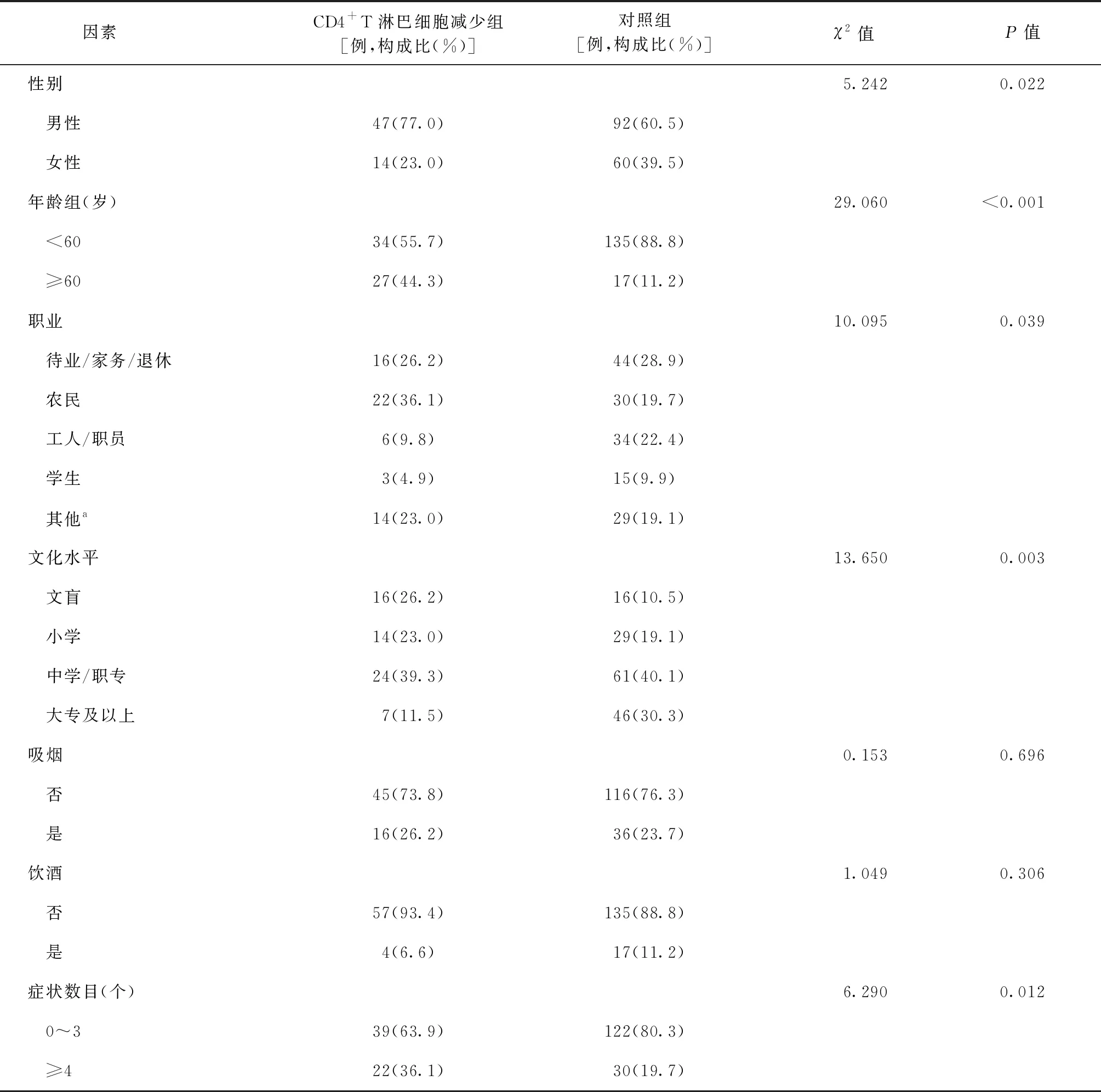
表2 肺结核患者CD4+T淋巴细胞减少的单因素分析
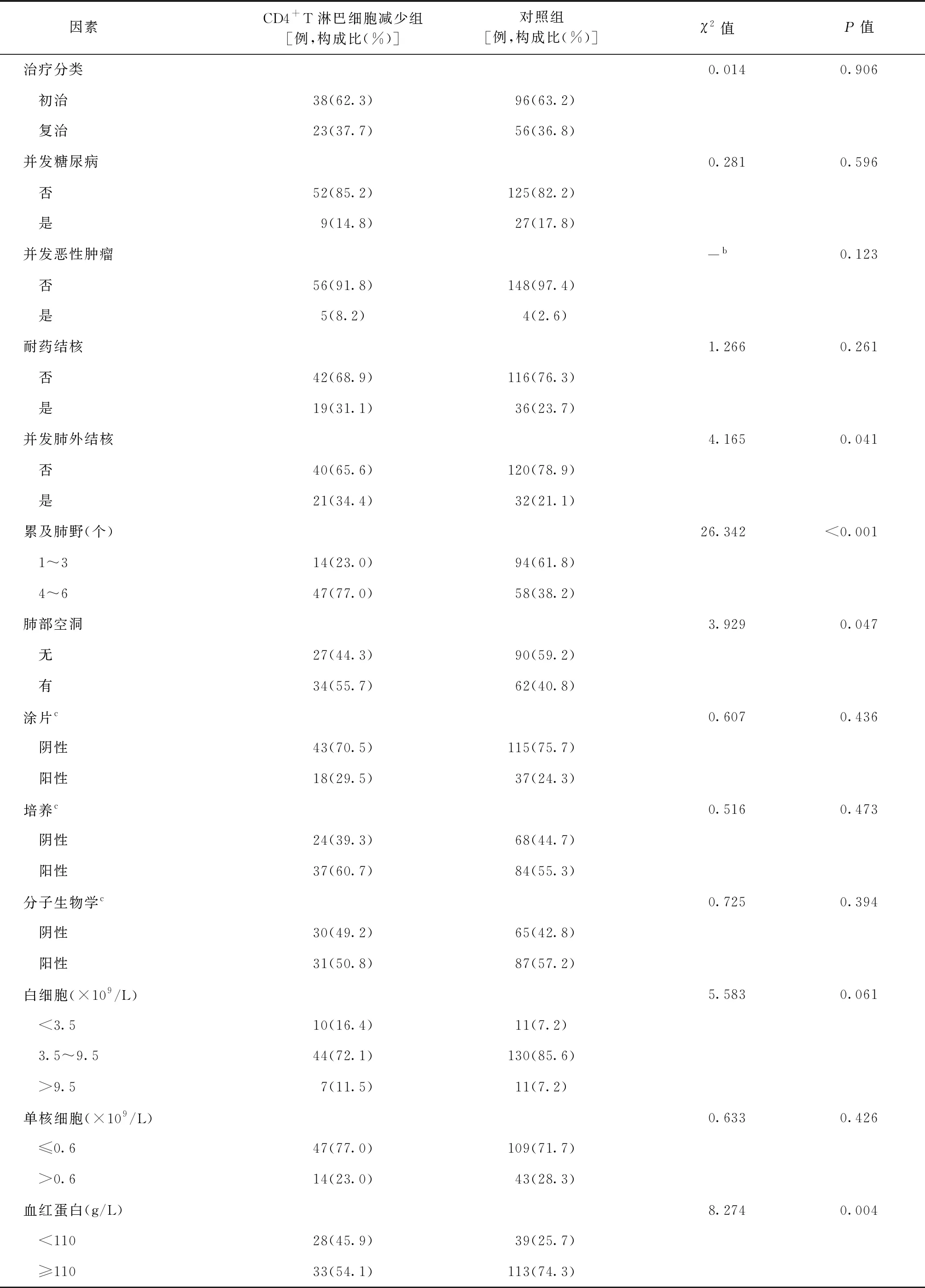
续表2
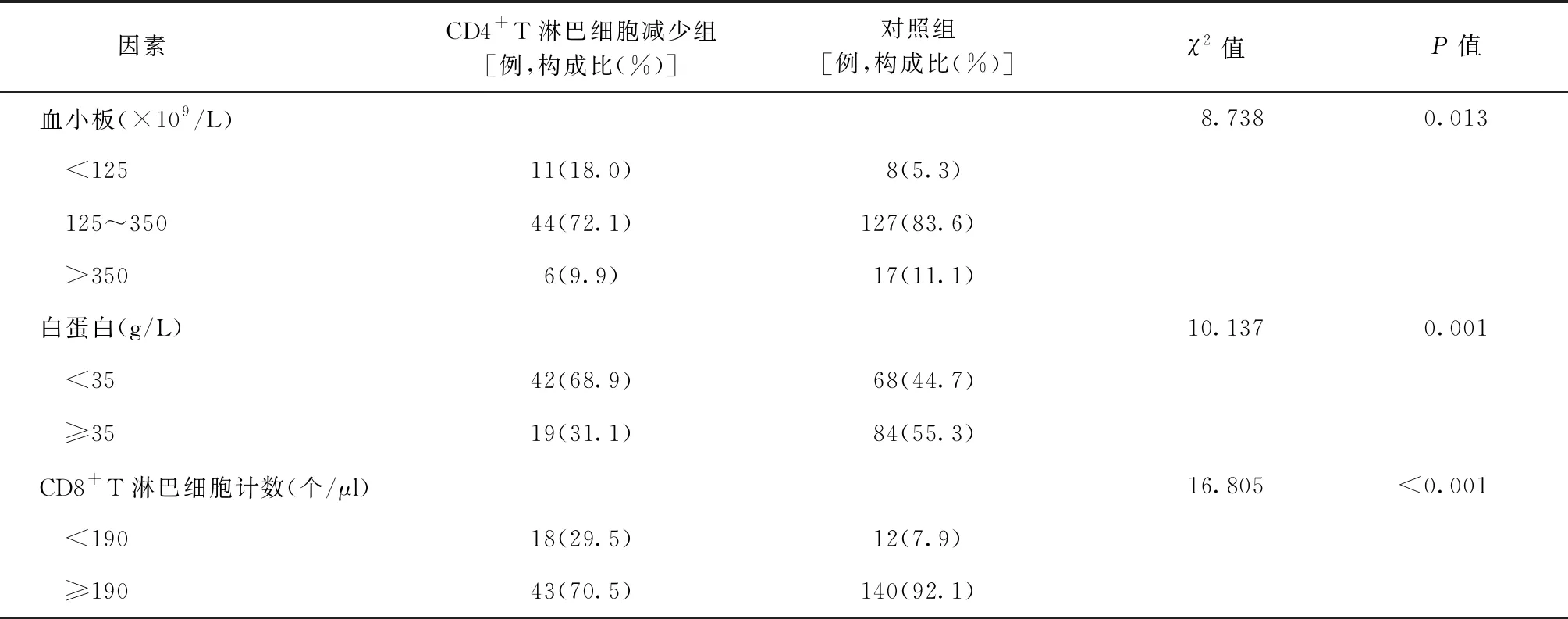
续表2
五、CD4+T淋巴细胞减少的多因素分析
以CD4+T淋巴细胞是否减少作为因变量,将单因素分析中差异有统计学意义的因素作为自变量进行多因素logistic回归分析,各因素赋值见表3。结果显示:年龄≥60岁、累及肺野4~6个、血小板<125×109/L、CD8+T淋巴细胞计数<190 个/μl是肺结核患者CD4+T淋巴细胞减少的危险因素,见表4。

表3 多因素logistic回归分析变量赋值表
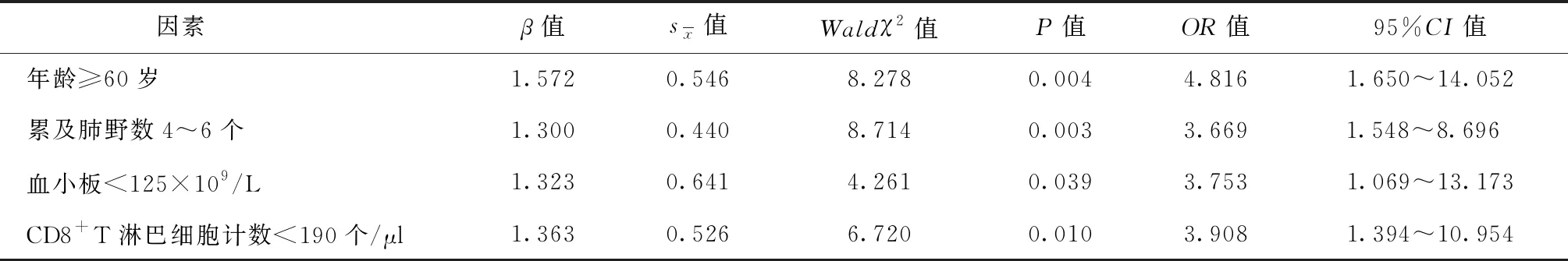
表4 肺结核患者CD4+T淋巴细胞减少的多因素logistic回归分析
讨 论
CD4+T淋巴细胞在结核病的免疫保护性反应中起着重要作用,其减少可能会导致感染的播散及不良预后[3]。在本研究中,我们回顾性分析了HIV阴性肺结核患者CD4+T淋巴细胞减少的发生率、影响因素及免疫干预对疗效的影响。
既往关于HIV阴性结核病患者中CD4+T淋巴细胞减少发生率的报道较少,且结果不一致。Skogmar等[9]和Baluku等[10]研究发现CD4+T淋巴细胞减少发生率分别为24.7%和25.0%,与本研究的28.6%较为接近。Kony等[11]和Jones等[5]报道的发生率分别为14.4%和43.5%,与本研究差别较大。造成差异的原因可能与研究对象的种族、地域、样本量及CD4+T淋巴细胞减少界值的不同有关,尚需进行多中心、大样本研究进一步探讨。本研究28.6%的CD4+T淋巴细胞减少发生率仍提示相当一部分肺结核患者对抗MTB感染的免疫功能受损,这可能导致感染播散和疗效不佳,应予以足够的重视。本研究61例CD4+T淋巴细胞减少患者中,28例行常规治疗,33例在常规治疗的基础上进行了免疫干预治疗,尽管治疗后痰培养阴性率两组差异无统计学意义,但在治疗2~4个月干预组患者的痰涂片阴性率更高,这说明对CD4+T淋巴细胞减少肺结核患者进行免疫干预,能够加快患者的痰菌阴转,对控制疾病的传播具有积极意义。此外,治疗5~7个月时,干预组患者的肺部病灶吸收情况亦优于对照组。因此,及时对肺结核患者进行CD4+T淋巴细胞检测,辅助评价其免疫状况,合理进行免疫干预对提高疗效和改善预后具有重要价值。
我国第五次结核病流行病学抽样调查发现,老年肺结核患者的占比高达48.8%[12]。成诗明等[13]研究发现,老年痰涂片阳性(涂阳)肺结核患病率是其他年龄组平均涂阳患病率的3.6倍,占全国涂阳患者例数的28.6%。此外,老年肺结核患者治疗有效率低,不良反应发生率和病死率高[14],因此对老年肺结核的诊治已成为结核病防治工作的重点和难点。本研究中,60岁及以上的老年患者发生CD4+T淋巴细胞减少的几率是其余患者的4.816倍,与邹莉萍等[15]研究结论相似。可能的原因是随着年龄增长,人体T淋巴细胞增殖功能减退。本研究表明肺结核患者的CD4+T淋巴细胞水平与年龄相关,老年患者更易出现CD4+T淋巴细胞减少和免疫功能受损。这也是老年患者疗效和预后欠佳的重要原因之一。因此,建议临床上对老年肺结核患者进行CD4+T淋巴细胞检测,了解其免疫状况,及时进行干预治疗,以更好地控制结核病的流行。
我们发现CD4+T淋巴细胞计数与患者病变范围相关,病变累及4~6个肺野的患者CD4+T淋巴细胞减少的几率约为病变累及1~3个肺野的3.669倍,与其他学者的研究结论一致[6, 16]。这提示随着肺部病变严重程度的增加,CD4+T淋巴细胞减少的风险增大,机体抗MTB的保护性防御机制下降。可能因为肺部病变范围较大者外周血T淋巴细胞在肺组织严重感染部位积聚,而外周血中T淋巴细胞的数量相对减少[17]。具体机制还需要进一步研究明确。对于肺部病变范围较大的肺结核患者,需考虑CD4+T淋巴细胞减少和机体免疫状态的恶化。
血小板是宿主调节炎症反应的关键效应细胞之一,参与局部和全身炎症过程的启动和传递[18]。血小板通过分泌化学诱导剂趋化因子配体5(CCL5)刺激T淋巴细胞黏附,从而调节T淋巴细胞功能[19]。本研究发现,血小板减少是HIV阴性肺结核患者CD4+T淋巴细胞减少的独立危险因素,这与Li等[6]研究结论一致。提示血小板减少的肺结核患者,临床上需考虑CD4+T淋巴细胞减少可能。但目前鲜有肺结核患者血小板和CD4+T淋巴细胞存在相关性的报道,尚无法明确两者之间的具体影响机制,值得进一步探索。
早期观点认为在宿主对MTB的免疫应答中,CD8+T淋巴细胞的作用不大,但之后研究逐渐发现CD8+T淋巴细胞亦发挥着重要而复杂的作用[20-21]。它可以通过分泌穿孔素、颗粒酶等物质直接杀死MTB,并可通过Fas/FasL途径诱导细胞凋亡[22-23]。病情越严重,CD8+T淋巴细胞计数下降越明显[16]。这表明机体调动CD8+T淋巴细胞直接杀伤MTB而导致其细胞耗竭,提示机体免疫状态的恶化。CD4+T淋巴细胞是CD8+T淋巴细胞增殖所必需的[24],它们间的效应机制可有助于MTB感染的控制[3]。本研究发现CD8+T淋巴细胞减少患者CD4+T淋巴细胞减少的风险约增大到3.908倍,这提示CD8+T淋巴细胞减少者往往伴随CD4+T细胞的减少,该类人群的免疫功能更加紊乱,可能预示着病情加重或预后不良,需及时抗菌治疗和免疫干预。
有学者发现其他一些因素也与肺结核患者外周血CD4+T淋巴细胞相关,如翟慧等[25]发现初治和复治患者之间、有无空洞及空洞占肺野数之间CD4+T淋巴细胞表达率存在统计学差异。本研究中未观察到上述结果,可能因为本研究采用的是细胞绝对计数分析,而不是表达率。当然,后续将扩大样本量全面探讨外周血T淋巴细胞亚群与上述指标的相关性。关于耐药方面,有报道肺结核患者CD4+T淋巴细胞表达率不随耐药程度加重而变化[26-27],但何纲等[27]发现耐多药肺结核患者CD4+T淋巴细胞绝对计数低于敏感患者。我们发现CD4+T淋巴细胞减少组和对照组耐药患者构成比无明显差异,可能因为耐药的范围不同。本研究的耐药患者是对任何一种抗结核药物耐药者,而何纲等[27]的研究人群为耐多药患者。此外,有研究发现,贫血[10]、白蛋白降低[5]的结核病患者更易发生CD4+T淋巴细胞减少。我们在单因素分析中发现贫血和白蛋白降低在CD4+T淋巴细胞减少组和对照组中确实存在统计学差异,但多因素分析中由于其他因素的综合影响,显示该两项指标不是CD4+T淋巴细胞减少的独立危险因素,后续仍需大样本及分层分析进一步探索。
本研究亦存在一定的局限性。首先,本次为回顾性研究,且对象均为住院患者,存在一定的选择偏倚,需要前瞻性、大规模研究验证结论。其次,没有动态监测治疗后患者外周血T淋巴细胞亚群变化,后续拟根据患者治疗时间动态监测该指标,以进一步验证该指标对疗效和预后的判断价值。
综上所述,HIV阴性肺结核患者具有较高的CD4+T淋巴细胞减少发生率。免疫干预治疗对提高该类人群疗效具有积极意义。高龄、肺部病变累及范围大、血小板减少和CD8+T淋巴细胞减少均是肺结核患者CD4+T淋巴细胞减少的危险因素。因此,临床上对具有上述危险因素的患者进行CD4+T淋巴细胞检测,评估其免疫功能,有助于给予合理的免疫干预治疗,以提高疗效和改善预后。
志谢衷心感谢安徽省胸科医院倪敏敏、姚婷对本研究临床资料的录入及校对!
利益冲突所有作者均声明不存在利益冲突
作者贡献刘盛盛:采集数据、统计分析、论文撰写和修改;杨娟:采集数据,论文撰写;查兆煜、张超、许子炜:采集数据; 唐神结、林文红:研究设计,指导论文撰写和修改

