马尾神经冗余征及其临床意义的研究进展
文彦博,熊先,刘小康,盛伟斌,郭海龙
(新疆医科大学第一临床医学院脊柱外科,新疆 乌鲁木齐 830054)
马尾神经冗余征(redundant nerve roots,RNRs)是指马尾神经在蛛网膜下腔出现迂曲、细长、匐行等现象。最早由Verbiest在1954年行X线脊髓造影时发现[1],随后由Cressmen和Pawl在1968年将其命名为RNRs[2]。RNRs阻碍了造影剂的扩散,最初在脊髓造影中被描述为部分或全部阻塞的丝状充盈缺损[1-2],而现在无创的MRI则多被用于RNRs的诊断[3-7]。Papavero等[7]提出了一种分类标准,该标准通过RNRs的形态、部位、延伸长度、方向对其进行分类,其目的是更方便、规范的描述RNRs,为临床医生提供更多的信息。目前认为RNRs多与腰椎椎管狭窄症密切相关,对诊断有重要提示意义[3]。近年来,研究方向多为RNRs的形成机制、影像学表现和临床疗效,认为RNRs是术后功能恢复较差的预后指标[8-9],但缺乏腰椎椎管狭窄伴有RNRs临床意义的总结。本文就RNRs及其临床意义的研究进展综述如下。
1 RNRs的发生率
由于研究对象和研究方法不一样,研究报道RNRs的发生率也不同。有研究报道,在有症状的腰椎椎管狭窄症患者中发生率为33.8%~43.3%,而在国外老年人群报告中发生率仅为8.2%[9-11]。Poureisa等[6]回顾分析了500例腰椎椎管狭窄症患者,其RNRs的发生率为15%。一项国内研究对93例腰椎椎管狭窄症患者进行临床资料分析,检出37例(39.8%)伴有RNRs[11]。目前还未有大样本的流行病学调查。
2 RNRs产生的机制
目前RNRs发病机制暂不明确,最早认为RNRs产生的机制是先天发育异常的长神经根在通过狭窄的椎管时出现迂曲、匐行[2,12]。RNRs的发病机制多为机械压力学说,该学说认为RNRs产生是因为腰椎椎管狭窄对马尾神经的挤压作用,病变的狭窄部位会造成神经根的机械性卡压,限制其正常活动。随着长时间的卡压,导致近端阻塞的神经根在随躯干和腿部运动伸展过程中被拉长并最终形成冗余[13]。Hur等[10]测量了椎管内椎间盘突出的面积、骨性椎管的面积、黄韧带肥厚的面积以及腰椎动力位节段角度,他们认为前两者与马尾神经的挤压无关,而后两者与马尾神经挤压力的形成有关,这可能是形成RNRs的主要原因。Jeong等[14]则认为最小硬膜囊面积与RNRs发生有关,他们认为最小硬膜囊面积越小,施加在神经根上的力增加形成挤压力,从而造成RNRs的出现。Savarese等[15]研究界定最小硬膜囊面积小于50 mm2是RNRs发生的危险因素。硬膜囊面积是影响RNRs发生率的最重要因素,它与RNRs的发生率有很强的负相关性,证实硬膜囊面积对诊断RNRs有很强的预测作用[16-17]。
由于神经根机械性受压产生了马尾神经的血流紊乱,故Kobayashi等[18]提出循环障碍学说。他们认为马尾神经没有淋巴管,浸泡在蛛网膜下腔的脑脊液中,血液供应依靠外周方向(上行)和脊髓方向(下行)的血流。机械性压力产生冗余的神经根使脑脊液流动紊乱,从静脉充血的循环系统紊乱到血液-神经屏障的破坏,最终导致放射性水肿形成。这种水肿扩散到脑脊液中,促进了神经内膜中液压持续升高,同时伴有巨噬细胞和各种化学介质的释放,加剧运动症状和神经病变。之后又随着腰椎的反复运动,异常的神经根有延长和增粗趋势,加重了循环障碍[5,11]。任涛等[19]则认为微动脉中断及超灌注是RNRs发生的重要机制。良好的微循环保证马尾神经压力平衡和新陈代谢,任何原因造成微动脉超灌注、供血不足、静脉回流不畅均可使马尾神经的超微结构损害,这种损害影响了正常生理功能。椎管狭窄致马尾神经压迫,主要是由于动脉中断损害了神经组织的血供。他们推测位于狭窄上方的RNRs是因为该狭窄部位动脉中断和上方的马尾神经动脉超灌注,致使马尾神经急性缺血、缺氧,进而导致马尾神经营养、循环障碍,马尾神经在狭窄平面上方出现冗余、环绕;位于狭窄下方的RNRs则多是与微静脉回流受阻有关。临床中RNRs多出现在狭窄部位上方,故微动脉中断及超灌注为RNRs发生的重要机制。
3 RNRs的影像学表现
3.1 脊髓造影表现 早期是通过脊髓造影对RNRs进行诊断,造影剂的扩散被冗余的神经根所阻碍,表现为部分或全部阻塞的丝状充盈缺损[1-2]。腰椎伸展位可以更好的显示出冗余的神经根,检出率较屈曲位高。脊髓动脉畸形与RNRs在脊髓造影上表现类似,但前者为锯齿状充盈缺损,且通常与体位和椎管狭窄无关,因此构成了重要的鉴别诊断[20-21]。神经鞘瘤与丛状神经纤维瘤少数情况下有可能导致神经根增厚和冗余,也需与RNRs鉴别[5,22]。
3.2 MRI表现 RNRs在MRI T2加权像上被描述为腰椎椎管狭窄处临近的神经根出现迂曲、细长、匐行的高信号影[3-5,16,23],根据其形态分为环形和蛇形,前者为迂曲的神经环绕成环、成团,后者则类似多条正弦曲线相缠绕[24](见图1)。Ono等[3]对比了脊髓造影和MRI在腰椎椎管狭窄症的患者中RNRs的检测能力,发现MRI的阳性率低于脊髓造影。他们认为即使MRI在检测RNRs方面不如脊髓造影准确,但它是非侵入性的且能更好的显示神经根的形态,因此他们认为用MRI来检测和记录RNRs是可行的。
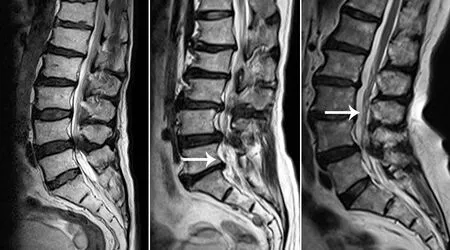
a RNRs为阴性 b RNRs为环形 c RNRs为蛇形
MRI检测RNRs的准确性可能受到两个因素影响:(1)患者的体位因素。因为脊髓造影通常取立位进行采集,而MRI则是取中立位进行采集,研究认为MRI伸展位的检出率高于屈曲位和中立位[3,6]。Papavero等[7]通过动态MRI比较站立位、中立坐位和屈曲坐位RNRs变化的研究,结果显示站立位检测RNRs时的患病率为80%,而中立坐位和屈曲坐位的患病率则分别为26.7%和16.7%。他们认为RNRs是腰椎椎管狭窄症的一种功能性征象,与体位有关;同时RNRs是使腰椎椎管狭窄症患者产生症状的病变神经根,通过改变体位缓解疼痛和步行距离的逐渐缩短是机体为防范RNRs发生和进展的一种保护机制。(2)RNRs的形态因素。有研究发现脊髓造影RNRs呈环状病变时,MRI检测的阳性率为97.6%;而RNRs呈蛇形病变时,MRI检测的阳性率仅为23.5%。目前尚不能确定MRI对蛇形RNRs准确率下降的原因,作者推测可能是蛇形RNRs出现频率较低和MRI在检测RNRs方面上还不够完善[3,6],该影响因素还需要进一步的研究。
尽管MRI相比脊髓造影在RNRs的检测能力上较弱,但由于其相对便捷和无创,且能够更清楚的显示RNRs形态,所以目前国内外大都使用MRI进行研究。
4 RNRs在腰椎椎管狭窄症中的临床意义
4.1 RNRs与疗效的关系 研究人员普遍认为存在RNRs是预后较差的指标,与不伴有RNRs的腰椎椎管狭窄症患者相比,伴有RNRs的腰椎椎管狭窄症患者年龄更大、症状持续时间更长、术前的临床评分更差、腰椎狭窄程度更高。这些存在RNRs的患者在减压手术后症状改善较差,术后临床评分也较差[3,5,9-11,25-26]。Chen等[11]对93例腰椎椎管狭窄症患者的疗效对比中,认为伴有RNRs组的术后疗效较差,两组术后日本骨科协会(Japanese orthopaedic association,JOA)评分及改善率的差异有统计学意义。两项Meta分析表明,RNRs可以被视为腰椎椎管狭窄症患者的一个负面预后的潜在预测征象[8-9]。而Min等[5]对68例腰椎椎管狭窄症患者的研究中,结果示不伴有RNRs组的恢复率、JOA评分优于伴有RNRs组,但两组之间差异没有统计学意义。
4.2 RNRs神经损害的可逆性 目前对RNRs神经损害的可逆性并未达到共识。病理学研究发现,RNRs中存在神经纤维数量的减少,这些神经纤维与脱髓鞘、神经内膜纤维化和雪旺细胞增殖相关。神经电生理学通过测量RNRs和非RNRs的神经传导速度,结果显示RNRs的动作电位在时间上分散,感觉神经传导速度减慢,表明神经元有不同程度的不可逆损伤[27-28]。这解释了RNRs患者术后症状改善较差的原因,研究认为术后RNRs的消退是不必要的[9,13]。而Yokoyama等[29]通过研究33例RNRs患者术后MRI图像,结果为67%的病例在术后7 d观察到RNRs的消退,91%的病例在术后12个月观察到RNRs的消退。且RNRs早期消退的患者症状改善优于RNRs长期消退的患者,RNRs消退的患者症状改善优于RNRs未消退的患者。他们认为RNRs是一种可逆的过程,这与之前病理学研究观点相矛盾。
4.3 腰椎椎管狭窄症合并RNRs的治疗 RNRs为症状性腰椎椎管狭窄症的重要征象,是椎管减压手术治疗的适应证[19,30]。腰椎椎管狭窄症合并RNRs手术治疗的目的在于充分减压扩大椎管容积、解除神经压迫和重建脊柱稳定性。有部分报道认为在神经功能不可逆损伤出现之前,应尽早充分减压并行硬脊膜成形术。将马尾神经的迂曲、缠绕解除并恢复正常排列后关闭硬脊膜且不施加张力,同时硬脊膜切开也可探查并排除椎管内肿瘤可能[4,31]。其他报道则认为RNRs是腰椎椎管狭窄进程的一部分,不需要行硬脊膜切开松解马尾神经等治疗,针对腰椎椎管狭窄进行治疗即可获得较好的疗效。大部分腰椎椎管狭窄症合并RNRs的患者在术后MRI T2加权像上可出现RNRs征象消散,所以多数对于RNRs的疗效研究中仅做减压而不做硬脊膜成形术。最新文献回顾研究经皮椎间孔成形术治疗椎间孔型腰椎椎管狭窄症合并RNRs患者的疗效,结果显示经皮椎间孔成形术对于伴有RNRs患者疗效低于不伴RNRs的椎间孔型椎管狭窄症患者,但是两组的差异没有统计学意义。因该研究存在样本量小、随访时间短且为回顾性研究等局限性,所以作者认为该治疗方法还需要进一步研究[14]。此外,腰椎椎管狭窄症合并RNRs在非手术治疗方面上研究很少。Lee等[32]通过腰椎硬膜外类固醇注射的研究,认为伴有RNRs的患者疗效低于不伴RNRs的患者。
在对腰椎椎管狭窄症合并RNRs患者手术减压范围的选择上,Papavero等[7]证实了关键狭窄节段(key stenotic level,KSL)与外科手术治疗的相关性。KSL是指改变马尾神经正常走形出现RNRs的狭窄节段,多数情况下马尾神经在KSL一侧呈直线状,另一侧则为蛇形或环形。他们的研究选取了126例接受减压手术的腰椎椎管狭窄症患者,122例(97%)的减压节段包含KSL,余下4例手术节段不包含KSL的病例中,2例手术节段狭窄程度大于KSL节段,2例手术节段则为与KSL相邻腰椎间盘突出的节段。
4.4 评估RNRs的指标及相应术前准备 Min等[5]通过研究RNRs的相对长度(MRI矢状位上关键狭窄节段到可以识别冗余神经根存在最远点的距离/关键狭窄节段上位椎体的椎体高度)和临床疗效的关系,结果显示相对长度越长的患者预后较好。他们认为较长的神经根在没有牵引力的情况下,有更大屈曲和伸展的调节能力。Lee等[32]则通过MRI测量狭窄平面到脊髓圆锥的距离,发现该段距离越短发生RNRs的可能性越大。他们解释为这两点距离短的时候,神经根适应脊柱运动的能力较低,进展为RNRs的机会较高。最新的研究引进了马尾神经激活征的概念,通过术中高分辨率超声检测到术前没有搏动性运动的马尾神经在完全减压后出现了搏动性运动(即马尾神经激活征),作者认为腰椎椎管狭窄症合并RNRs的患者减压成功的标志是术后出现马尾神经激活征[33]。
对于腰椎椎管狭窄症的患者,术前不应该忽略MRI上硬膜囊内神经受压的情况。观察马尾神经的位置与状态,判断患者是否存在RNRs是必要的。RNRs患者在狭窄处椎板与硬脑膜黏连严重,因此多数研究认为在行椎管减压时需谨慎操作,需做好硬膜修补术的准备。同时减压也需彻底,切除全部致压物(增生的骨赘、黄韧带、椎间盘、小关节),恢复神经根游离度。彻底的减压手术后可以看见硬膜囊膨隆明显[13,34-37]。
5 小 结
在腰椎椎管狭窄症的患者中,RNRs并不少见,它被视为一个负面预后的征象。但RNRs在日常工作中并未得到重视,目前还多停留在影像学的研究上。本文归纳总结了RNRs的临床相关性及其临床意义,帮助读者认识该征象,对腰椎椎管狭窄症有更深的了解,使患者能够得到及时且有效的治疗。目前对RNRs的形成机制还需要更深入的研究,在影像学研究和临床研究上也需要更大规模的样本及前瞻性的随机对照研究。

