超声联合血清性激素检查对女童性早熟的鉴别诊断价值
曹晓辉,尹旭,白健,陈琦,刘星余,刘荣佳
女童性早熟是指在8岁前呈现第二性征发育的异常性疾病,根据下丘脑—垂体—性腺轴(hypothalamus-pituitary-gonadal axis,HPGA)功能是否提前启动可将性早熟分为中枢性性早熟(central precocious puberty,CPP,又称GnRH依赖性、真性、完全性性早熟)、外周性性早熟(peripheral precocious puberty,PPP,又称非GnRH依赖性、假性性早熟)、不完全性性早熟(incomplete precocious puberty,IPP,又称部分性性早熟)3类[1],其中CPP、PPP最常见,但二者诊疗流程存在差异,能否及时准确诊断可能导致临床转归显著不同,故鉴别诊断至关重要。以往促性腺激素释放激素(GnRH)激发试验是性早熟诊断的金标准,但受检过程需多次采集血样,过程较长,依从性欠佳[2]。彩色多普勒超声检查可帮助临床医师直观评估子宫、卵巢及乳腺等的发育状况[3]。吴雄基[4]研究表明,血清性激素联合超声检查可提高诊断女童中枢性性早熟的准确率。现分析超声联合血清性激素检查对女童CPP与PPP、IPP的鉴别诊断价值,以帮助临床医师鉴别诊断3种类型性早熟,为诊疗提供参考,报道如下。
1 资料与方法
1.1 临床资料 选取2019年1月—2020年9月四川省绵阳市妇幼保健院超声科诊治性早熟女童231例,根据GnRH激发试验结果将女童分为CPP组109例,年龄3~7(5.32±1.47)岁;PPP组62例,年龄1~7(4.99±1.26)岁;IPP组60例,年龄4~7(5.18±1.24)岁。3组性早熟女童年龄比较差异无统计学意义(F=1.171,P=0.312),具有可比性。本研究经医院医学伦理委员会审核批准(2019LC011),患儿家属均知情同意并签署知情同意书。
1.2 病例选择标准 (1)纳入标准:①均符合“性早熟诊疗指南(试行)”[5]中性早熟诊断标准;②均接受超声检查(子宫、卵巢、乳腺),血清基础性激素水平测定,GnRH激发试验;③必要时进行MR检查,肾上腺功能检测,甲状腺功能等检测;④初次发病,年龄<8岁。(2)排除标准:①初次发病;②合并神经系统疾病;③其他引起乳房增大的相关内分泌疾病。
1.3 观测指标与方法
1.3.1 超声检查指标:采用飞依诺VINNO M80彩色多普勒超声诊断仪或东软NEUSOF N1500彩色多普勒超声诊断仪,使用凸阵探头,探头频率3.5~5.0 MHz。受检前嘱患儿饮水至膀胱适度充盈,受检时取平卧位,将探头置于下腹部,局部放大图像,多切面观察子宫、卵巢情况,测量并记录子宫体积、卵巢体积及卵巢直径≥0.4 cm卵泡个数。子宫体积(cm3)=长度(cm)×宽度(cm)×厚度(cm)×0.523 6≈子宫体积(ml);卵巢体积(cm3)=长径(cm)×左右径(cm)×前后径(cm)×0.523 6≈卵巢体积 (ml) 。如卵巢体积>1 ml,并可见多个直径≥0.4 cm的卵泡,提示青春期发育[6]。测量乳腺厚度时,采用高频线阵探头,探头频率7.5~10.0 MHz,取平卧位,双手上举,充分暴露乳房和腋窝,显示乳房组织和后方胸肌,最大深度以能够显示胸膜为宜,测量乳头上方乳腺最大厚度。
1.3.2 血清基础性激素水平测定:采集空腹静脉血2 ml,静置0.5 h后常规离心,提取上层血清,冰箱存放待测。应用LIAISON XL全自动化学发光免疫分析仪(意大利索灵公司),采用免疫化学发光法检测血清促黄体生成激素(luteinizing homone,LH)、雌二醇(estrogen,E2)、卵泡刺激素(follicle stimulating hormone,FSH)基础值。LH基础值可作为初筛,如LH基础值>5.0 IU/L,提示性腺轴启动,无需再进行GnRH激发试验[6]。当LH基础值不稳定,凭基础值不能确诊时需进行GnRH激发试验确诊。
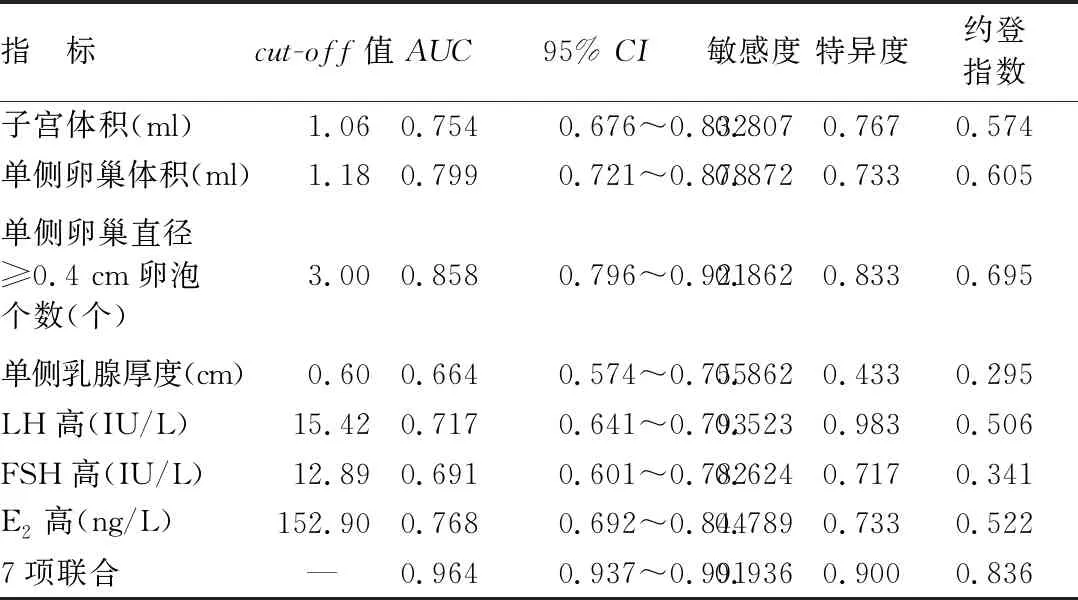
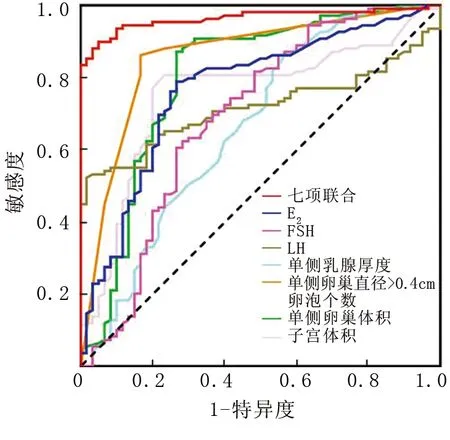
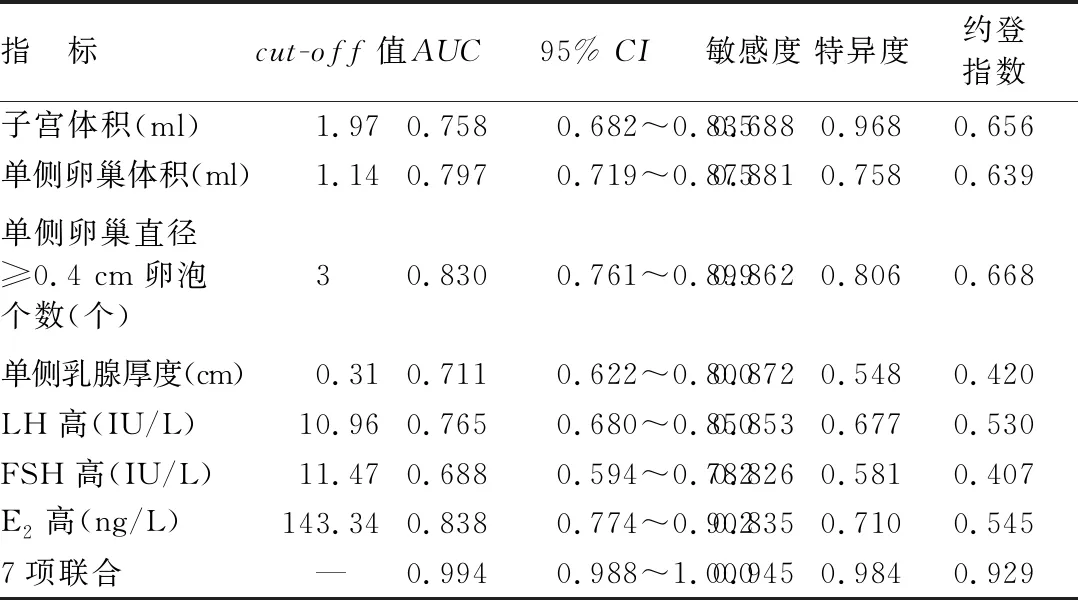
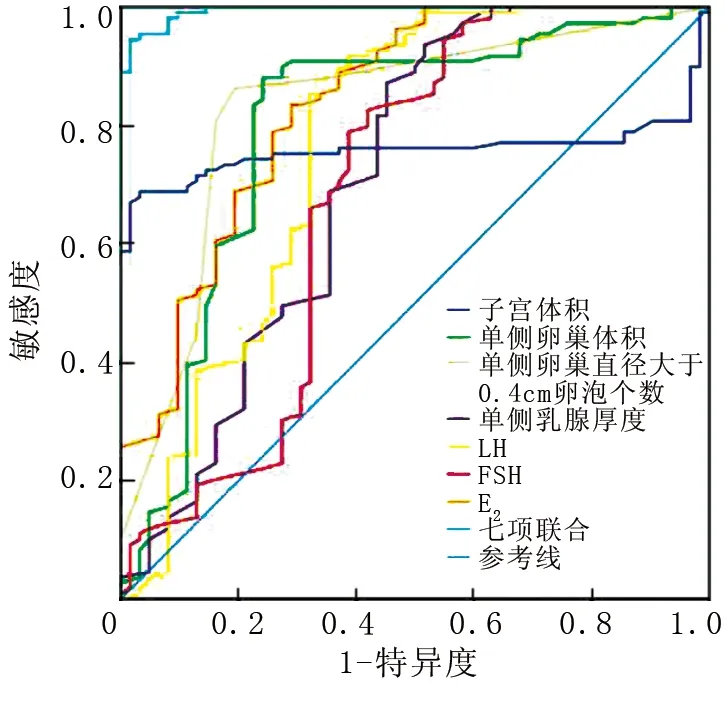
1.3.3 GnRH激发试验:以GnRH(戈那瑞林)2.5 μg/kg(最大剂量100 μg)皮下或静脉注射,于注射的0、30、60、90 min时采血样,采用免疫化学发光法测定血清LH、FSH浓度,如LH峰值>5.0 IU/L,同时LH峰值/FSH峰值>0.6,可诊断CPP;反之,则诊断PPP[7]。如0.3 2.1 3组超声检查指标比较 子宫体积、单侧卵巢体积、单侧卵巢直径≥0.4 cm卵泡个数比较,CPP组>PPP组>IPP组,而单侧乳腺厚度比较,IPP组>CPP组>PPP组,差异均有统计学意义(P<0.01),见表1。 表1 3组女童超声检查指标比较 2.2 3组血清基础性激素水平比较 血清基础LH、FSH、E2水平比较,CPP组>IPP组>PPP组,差异均有统计学意义(P<0.01),见表2。 表2 3组女童基础性激素水平比较 2.3 超声指标联合血清性激素检查对女童CPP与IPP的鉴别诊断价值 ROC曲线分析显示,子宫体积、单侧卵巢体积、单侧卵巢直径>0.4 cm卵泡个数、单侧乳腺厚度及血清LH、FSH、E2等7项联合鉴别诊断女童CPP与IPP的AUC为0.964,均高于单一指标检测(Z=4.955、3.893、3.034、6.239、5.961、5.677、4.730,P均<0.05),见表3、图1。 表3 超声指标联合血清性激素检查鉴别诊断女童CPP与IPP的ROC曲线分析 Fig1 超声指标联合血清性激素检查鉴别诊断女童CPP与IPP的ROC曲线 2.4 超声指标联合血清性激素检查对女童CPP与PPP的鉴别诊断价值 ROC曲线分析显示,子宫体积、单侧卵巢体积、单侧卵巢直径≥0.4 cm卵泡个数、单侧乳腺厚度及血清LH、FSH、E2等7项联合鉴别诊断女童CPP与PPP的AUC为0.994,均高于单一指标检测(Z=6.033、4.911、4.669、6.275、5.313、6.362、4.708,P均<0.05),见表4、图2。 表4 超声指标联合血清性激素检查鉴别诊断女童CPP与PPP的ROC曲线分析 Fig2 超声指标联合血清性激素检查鉴别诊断女童CPP与PPP的ROC曲线 目前认为,女童性早熟发病原因与营养结构不合理、激素长期摄入、遗传因素等有关[7]。其中CPP 是指下丘脑—垂体—性腺轴提前发动致使性腺发育,造成儿童内分泌失衡,表现为性激素异常及第二性征发育,需接受治疗干预[8]。而PPP具有自限性,无需特殊干预,但也有研究表明,部分PPP女童可进展为中枢性性早熟[9]。由于女童性早熟中以CPP、PPP最常见,而发病机制与处理方法存在差异,故准确的鉴别诊断至关重要。 超声检查可显示子宫、卵巢、乳腺形态学变化,具有无创、便捷、重复性强等优势。王华等[10]研究表明,子宫体积是诊断性早熟特异度最高的指标,卵巢体积是区分中枢性性早熟与外周性性早熟的最佳诊断指标。刘珍珍等[11]报道52例特发性CPP女童的研究中,子宫卵巢超声提示子宫体积变大37例,卵巢发育34例。本研究结果显示,子宫体积、单侧卵巢体积、单侧卵巢直径≥0.4 cm卵泡个数比较,CPP组>PPP组>IPP组;单侧乳腺厚度,IPP组>CPP组>PPP组。分析认为:正常女童下丘脑—垂体—性腺轴具有抑制性,不出现来自卵泡的雌激素分泌,子宫小、卵巢形态偏窄;而青春期则分泌激素增多,子宫肌细胞增多、卵巢增大、宫体明显增大[12]。CPP女童下丘脑—垂体—性腺轴激活,其身体发育状况与青春期相似,子宫、卵巢相较正常情况发育更明显,故其子宫体积与卵巢体积相比PPP、IPP女童大。本研究ROC曲线分析显示,子宫体积、单侧卵巢体积、单侧卵巢直径≥0.4 cm卵泡个数对女童CPP与IPP、PPP均有一定的鉴别诊断价值,考虑与上述机制有关。仲先玲等[13]研究表明,卵巢体积诊断女童CPP的曲线下面积为0.939,特异度为80.90%;子宫体长径诊断女童CPP的曲线下面积为0.839,特异度为85.10%;高于本研究结果,考虑与样本量、病例选取范围、个体差异、样本来源等因素有关。同时,超声检查子宫卵巢受盆腔周围肠管内气体干扰,可能影响检查效果,故受检前需嘱患儿排便。此外,由于女童子宫卵巢体积偏小,膀胱充盈情况也会影响超声检测结果,故患儿受检前需交代憋尿事项,确保在膀胱最佳充盈状态下检查,以减少超声参数测量误差。 LH可促胆固醇向性激素转化,并与FSH协同作用促卵泡成熟,分泌雌激素、孕激素,诱导第二性征呈现[14]。陈美元等[15]研究表明,CPP女童FSH基础值、FSH峰值、LH基础值、LH峰值均显著高于PPP女童。本研究结果显示,血清基础LH、E2、FSH水平比较,CPP组>IPP组>PPP组,与上述研究结果相似。分析认为与CPP下丘脑—垂体—性腺轴激活引起性激素分泌水平增高有关[16-18]。本研究ROC曲线分析显示,血清FSH、LH、E2对女童CPP与IPP、PPP均有一定的鉴别诊断价值,但胡胜娟[19]研究表明,LH、LH/FSH基础值是影响特发性中枢性性早熟(ICPP)诊断的危险因素,LH、LH/FSH基础值诊断ICPP的AUC分别为0.905、0.990,高于本研究结果,考虑与病例分类、样本量等有关。王海荣等[20]研究表明,中枢性性早熟女童卵巢体积、卵泡直径与血清LH、FSH水平呈正相关,提示超声联合性激素检查诊断女童中枢性性早熟可能更具有全面性。王婷等[21]研究表明,子宫体积、卵巢体积、FSH峰值、LH峰值、LH峰值/FSH峰值鉴别诊断女童性早熟的曲线下面积分别为0.834、0.804、0.802、0.753、0.873,彩色多普勒超声和性激素结合有助于提高女童性早熟的诊断价值。本研究ROC曲线分析显示,子宫体积、单侧卵巢体积、单侧卵巢直径≥0.4 cm卵泡个数、单侧乳腺厚度联合血清LH、FSH、E2鉴别诊断女童CPP与PPP、IPP的AUC、敏感度、特异度及约登指数均高于单一指标。提示超声指标联合血清性激素检查有助于提高女童CPP与PPP、IPP的鉴别诊断价值。 综上所述,CPP女童子宫体积、单侧卵巢体积、单侧卵巢直径≥0.4 cm卵泡个数、单侧乳腺厚度及血清LH、FSH、E2水平均高于PPP、IPP,上述指标联合检查有助于提高女童CPP与PPP、IPP的鉴别诊断价值,可为临床医师鉴别3种类型性早熟及诊疗提供指导。 利益冲突:所有作者声明无利益冲突 作者贡献声明 曹晓辉:论文撰写,论文修改、论文审核;尹旭:课题设计、设计研究方案;白健:提出研究思路;陈琦:分析试验数据、实施研究过程;刘星余:资料搜集整理;刘荣佳:进行统计学分析
2 结 果
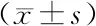
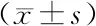
3 讨 论

