右侧前入路与左侧入路在腹腔镜远端胃癌根治术中的应用①
齐若谷
(南阳市南石医院,河南 南阳 473000)
腹腔镜远端胃癌根治术治疗胃癌虽具有安全性高,创伤小等优势,但由于胃癌解剖结构复杂,淋巴结清扫难度较大,使其器械操作范围存在一定局限性[1,2]。而合理的手术入路方式可保证病灶及淋巴组织的切除范围,因此对于腹腔镜远端胃癌根治术入路方式的选择尤为重要。目前,腹腔镜远端胃癌根治术手术入路方式以右侧前入路与左侧入路较为常见,但哪种临床效果较好临床尚未完全阐明。基于此,本研究旨在对比右侧前入路与左侧入路在腹腔镜远端胃癌根治术中的应用效果。现报道如下。
1 资料与方法
1.1 一般资料
采集2015-01~2017-12在南阳市南石医院行左侧入路腹腔镜远端胃癌根治术治疗的43例胃癌患者临床资料,将其纳入A组;采集医院同期行右侧前入路腹腔镜远端胃癌根治术治疗的43例胃癌患者临床资料,将其纳入B组。A组中男24例,女19例;年龄36~67岁,平均(56.48±7.34)岁;肿瘤直径2~8cm,平均(4.63±1.31)cm;TNM分期:Ⅰ期16例,Ⅱ期27例。B组中男23例,女20例;年龄38~68岁,平均(57.03±7.21)岁;肿瘤直径2~7cm,平均(4.52±1.29)cm;TNM分期:Ⅰ期13例,Ⅱ期30例。两组一般资料比较(P>0.05),有可对比性。
1.2 纳入及排除标准
(1)纳入标准:符合《胃癌规范化诊疗指南(试行)》[3]中胃癌诊断标准;临床资料完整;术前未发生远处转移。(2)排除标准:术前有新辅助化疗史;既往有胃癌手术史;伴其他恶性肿瘤。
1.3 方法
两组术前12h开始禁食,麻醉方式采用全身麻醉,术区常规消毒后建立气腹,压力维持在12~15mmHg。
1.3.1 A组: 实施左侧入路腹腔镜远端胃癌根治术治疗:术者站于患者左侧,充分暴露左上腹手术区域,助手将左侧大网膜向头侧掀起,超声手术刀沿横结肠上缘中部偏左进入,充分切开胃结肠韧带,进入网膜囊,向左分离大网膜至结肠脾区,离断韧带,并向右牵引胃大弯,离断胃网膜左血管根部,清扫胃大弯侧淋巴结,后先不离断球部,掀开胃体,于胃后方清扫淋巴结,最后离断十二指肠,切除病灶及其周围淋巴组织并取出,根据消化道重建方式吻合胃十二脂肠、胃空肠及食管,常规留置胃管。
1.3.2 B组: 实施右侧前入路腹腔镜远端胃癌根治术治疗:术者站于患者右侧,助手站于左侧,于右锁骨中线平脐处建立主操作孔,右侧腑前线肋条缘下建立辅助操作孔。切开大网膜并扩展至肝区、结肠脾区,游离胃窦方向,离断胃网膜右侧静脉、动脉清扫胃窦及幽门下区域淋巴结。之后裸化并切断十二指肠,牵起残胃,剥离横结肠系膜,达胰腺上缘。提起胰腺被膜并下压胰腺,完全拉直胃左动脉,充分显露脾动脉,直至胃后动脉,清扫胰腺上缘区域淋巴。助手右手钳夹提起胃左血管蒂,显露腹腔动脉干,游离并离断胃左动脉根部、胃冠状静脉,完成胰腺上缘区域淋巴清扫。离断胃左血管后,沿左右膈肌脚向上游离胃后壁,将腹段食道后壁充分显露。助手掀起肝左叶,右手向尾侧牵拉胃小弯,使胃小弯保持一定张力后,术者采用超声刀自贲门右侧紧贴胃壁清扫胃小弯后壁至前壁区域,之后清扫贲门右淋巴脂肪组织及胃小弯上段,离断胃小弯血供分支,裸化胃小弯,完成清扫。之后根据病灶位置切断食管或胃体,游离病灶标本取出,根据消化道重建方式吻合胃十二脂肠、胃空肠及食管,常规留置胃管。
1.4 评价指标
①围术期指标:记录两组手术时间、术中出血量、淋巴结清扫数目、术后下床活动时间;②统计两组术后1个月内肺部感染、切口感染、吻合口出血、吻合口漏并发症发生情况;③随访两组患者3年,统计两组3年内生存状况(生存/病死)、生存时间,对比两组3年内生存情况。
1.5 统计学方法
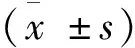
2 结果
2.1 围术期指标
与A组相比,B组手术时间、术后下床活动时间均较短,术中出血量较少,淋巴结清扫数目较多,差异有统计学意义(P<0.05)。见表1。

表1 两组患者围术期指标对比
2.2 并发症发生率
B组并发症发生率为9.30%,A组为13.95%,两组并发症发生率比较,差异无统计学意义(P>0.05)。见表2。
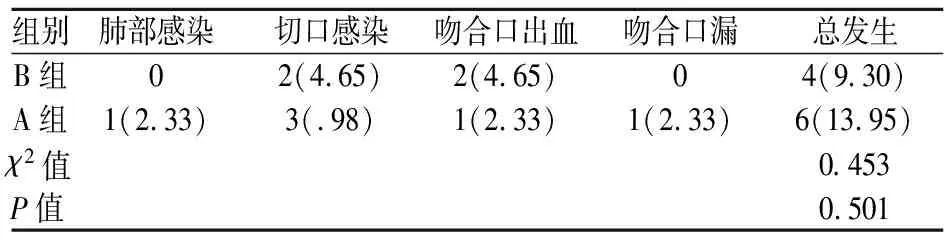
表2 两组患者并发症发生率对比[n=43,n(%)]
2.3 3年内生存情况
随访3年(随访期间无失访),A组平均生存时间为32.81(95%CI:30.423~35.205)个月,B组平均生存时间为33.88(95%CI:31.901~35.867)个月,两组总体生存时间比较,差异无统计学意义(χ2=0.454,P=0.500)。生存曲线见图1。

图1 右侧前入路与左侧入路腹腔镜远端胃癌根治术治疗胃癌的3年生存曲线
3 讨论
胃癌为消化系统常见的恶性肿瘤,手术是其主要治疗方式,通过切除病灶和可能受浸润胃部组织,重建消化道,延长患者生存期,改善其生存期生活质量[4~6]。腹腔镜远端胃癌根治术是临床治疗胃癌的常用术式,而其手术入路方式涉及胃周围组织分离和淋巴结清扫范围,若入路方式选择不当则可能增加腹腔镜远端胃癌根治术难度,影响临床疗效[7,8]。右侧前入路与左侧入路均是腹腔镜远端胃癌根治术中常用的入路方式,但哪种入路方式效果较好临床尚未明确,仍需进一步探讨。
本研究结果显示,与A组相比,B组手术时间、术后下床活动时间均较短,术中出血量较少,淋巴结清扫数目较多,提示与左侧入路相比,右侧前入路应用于腹腔镜远端胃癌根治术中可缩短手术时间,提高淋巴结清扫数目,且患者术后恢复快。分析原因为,左侧入路时术者站于患者左侧,在清扫胃体大弯区域淋巴结时,由于胃网膜左血管根部位于主操作孔的上方或左上方,需要术者反手操作,器械移动不能达到最大角度,不利于超声刀工作,进而使主刀操作困难,且在进行脾门区域淋巴结清扫时此种情况更加明显,不仅延长手术时间,还影响淋巴结的清扫[9]。而右侧入路手术过程中术者全程站于患者右侧,超声刀自右向左进行操作,淋巴结清扫视野位于主刀前方,且与助手器械保持一定角度,可防止与其器械相互干扰,使手术视野更加开阔,利于淋巴结的清扫[10]。同时,右侧入路与开腹手术清扫顺序相仿,术者操作顺手,手术全程术者无需与助手交换位置,也不必扭转头部、身体和手腕,使手术更顺利,加之可避免反复翻动胃,减少对胃的刺激,从而可缩短手术及术后下床时间。另外,腹腔镜远端胃癌根治术最大的难点在于淋巴结的清扫,而采用右侧入路时,超声刀操作方向与胃小弯可成接近互相垂直的角度,更利于超声刀工作,清扫胃小弯区域淋巴结更彻底。而在清扫胰腺上区淋巴结时,右侧入路手术中可将残胃置于腹腔左侧,通过左手钳下压胰腺可清楚的显露胰腺上缘,有利于彻底清扫淋巴结[11]。有相关研究指出,右侧入路手术操作过程中可避免胃体及大网膜的干扰,手术操作空间较广,对于肥胖患者,在清扫胰腺上缘区域淋巴结时较容易[12]。除此之外,本研究还发现,两组并发症发生率以及3年内总体生存时间比较无明显差异,说明两种入路方式术后并发症发生及中远期生存情况相当。
综上所述,左侧入路与右侧入路腹腔镜远端胃癌根治术治疗胃癌的术后并发症发生率及中远期生存情况相当,但右侧入路手术用时短,术中出血量少,淋巴结清扫数目多,患者术后恢复快。
——扶镜手

