硬膜外麻醉分娩镇痛技术在产科临床运用分析
王向晖
(白银市第二人民医院 甘肃白银 730900)
产妇自然分娩过程中可出现剧烈疼痛,虽然疼痛是分娩的正常生理表现,然而分娩疼痛不仅可使产妇降低对自然分娩的信心,还可使产妇产生焦虑、紧张、恐惧等不良情绪,产妇血液中肾上腺素浓度增高,引起心跳加快,心脏前后负荷加重,导致子宫-胎盘血流量减少、胎儿窘迫、低氧血症及代谢性中毒等,引起不良分娩结局,增加不必要的剖宫产率。分娩镇痛的价值已经被临床上多数学者所认可,硬膜外麻醉分娩镇痛是目前普遍采用的镇痛方法。但部分学者对其安全性存在一定的顾虑,临床上的产妇对于硬膜外麻醉分娩镇痛的接受程度不高,为了进一步探究硬膜外麻醉用于分娩时镇痛的效果以及安全性,开展了本次研究,现将研究情况进行分析。
1 资料与方法
1.1 临床资料
研究选择2020 年7 月~2021 年7 月于我院自然分娩的产妇100 例,所有的产妇均为单胎妊娠,未发现严重妊娠合并症及并发症以及头盆不称、产道异常、胎位异常、巨大儿等自然分娩禁忌症者。
对照组50 例不愿接受硬膜外麻醉分娩镇痛,仅接受音乐疗法、陪产以及心理护理等辅助性的镇痛措施。
观察组产妇在上述辅助措施的基础上,接受硬膜外麻醉镇痛。所有产妇对研究情况知情同意,医院方面负责人和产妇均签字同意本次研究。两组产妇的基础资料见表1。
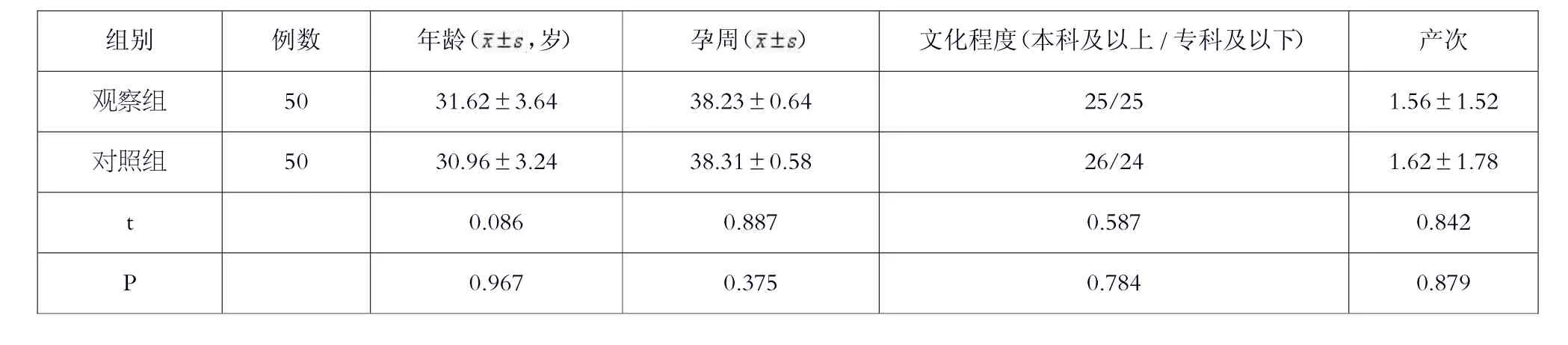
表1 研究患者的基础资料
纳入标准:产妇的孕周在37~42 周,单胎、足月、头位,超声及临床评估胎儿的大小正常,产妇的各项指标符合自然分娩的基本要求,不存在研究涉及到的药物的使用禁忌症。产妇自愿选择自然分娩。
排除标准:产妇本人不愿意接受自然分娩,主动要求剖宫产或者存在自然分娩禁忌症以及因为某些疾病需要提前终止妊娠者。精神疾病以及合并其他疾病,可能影响研究结果的产妇均不属于本次研究对象。
1.2 方法
对照组50 例产妇接受常规护理,给予陪产、音乐导乐等辅助性镇痛措施。
观察组50 例产妇采用连续硬膜外麻醉下无痛分娩,产妇第一产程宫口扩张约2~3cm 时,自愿要求无痛分娩,步骤如下:采用驼人公司生产的硬膜外穿刺针进行穿刺,穿刺点为L2-3间隙处;完成穿刺后,向头端置入硬膜外导管,深度为3cm,留置导管;产妇平卧后,硬膜外腔注射0.1%罗哌卡因+0.5ug/ml 舒芬太尼3ml,观察5 分钟后,无全脊麻及局麻药中毒征象,给予上述混合液10ml,建立镇痛平面(测试麻醉平面在T10以下)。随后硬膜外导管连接装好以上药液的电子镇痛泵,8ml/h 持续泵入,使感觉平面达到T10-L1。宫口开至7cm~10cm 疼痛最剧烈时可加PCA 量(病人自控量)5ml/次。直至宫颈开大至10cm 时停止麻醉。侧切时不使用局麻药。等所配药物全部使用完后再拔出硬膜外导管。两组产妇在分娩的过程中,均接受胎心监护、心电监护等,严密监测胎儿的心率以及产妇的血压、心率等情况,通过胎心监护、宫缩情况监测的数据分析母婴安全的情况。
1.3 观察指标
比较两组镇痛前(宫口开约2~3cm)、宫口开5~6cm、宫口开10cm 时视觉模拟评分法(VAS)评分,自“无痛”到“剧痛”以0-10 分表示,通过让产妇在规定时间根据自己的感受选择对应的表情来判断产妇的疼痛程度,记录产妇选择的表情对应的分数,评分越高表明疼痛程度越严重。
比较两组胎儿娩出后1min、5min 新生儿Apgar评分,8-10 分为正常,<7 分提示存在窒息。
比较两组新生儿窒息例数以及产妇的剖宫产例数。
1.4 统计学方法
将本组数据代入SPSS21.0 软件处理分析,计量资料用()表示,实施t 检验;计数资料用%表示,用X2检验。P<0.05 时,认为数据间的差异具有统计学意义。
2 结果
通过对两组产妇的产程进展过程中VAS 评分进行比较发现,镇痛前两组产妇均存在明显疼痛感,VAS 评分差异不大。实施镇痛以后,观察组产妇的VAS 评分显著低于对照组,P<0.05,具体结果见表2。
表2 两组产妇分娩期间VAS 评分比较(,分)
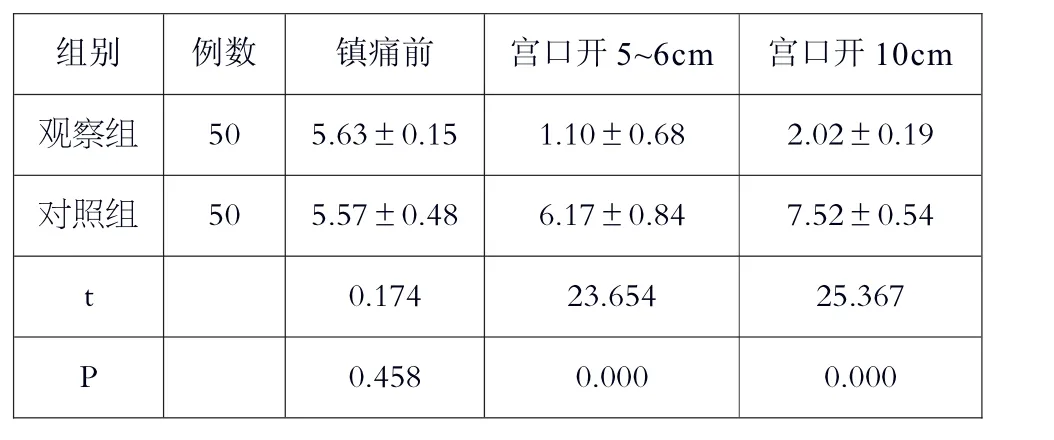
表2 两组产妇分娩期间VAS 评分比较(,分)
组别 例数 镇痛前 宫口开5~6cm 宫口开10cm观察组 50 5.63±0.15 1.10±0.68 2.02±0.19对照组 50 5.57±0.48 6.17±0.84 7.52±0.54 t 0.174 23.654 25.367 P 0.458 0.000 0.000
观察组产妇和新生儿未发生不良结局,对照组出现了产妇由自然分娩中转剖宫产以及新生儿窒息的情况,有1 例新生儿由于出生时出现重度窒息被送往新生儿科接受抢救,具体数据见表3。
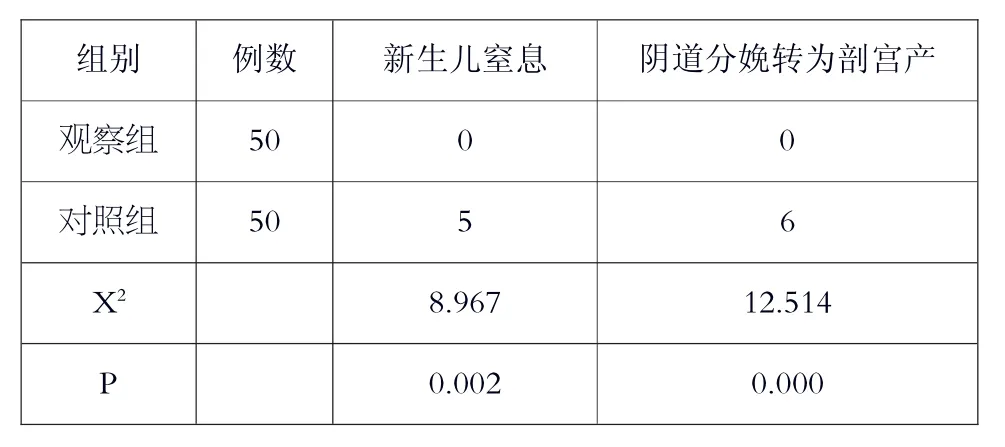
表3 两种产妇和新生儿的不良结局分析(n,%)
通过对两组新生儿的总体Apgar 评分的平均数值进行比较,发现P>0.05,这说明硬膜外麻醉的使用不会对新生儿的健康水平造成消极影响。具体结果见表4。
表4 两组新生儿娩出后1min、5min 时Apgar 评分比较()
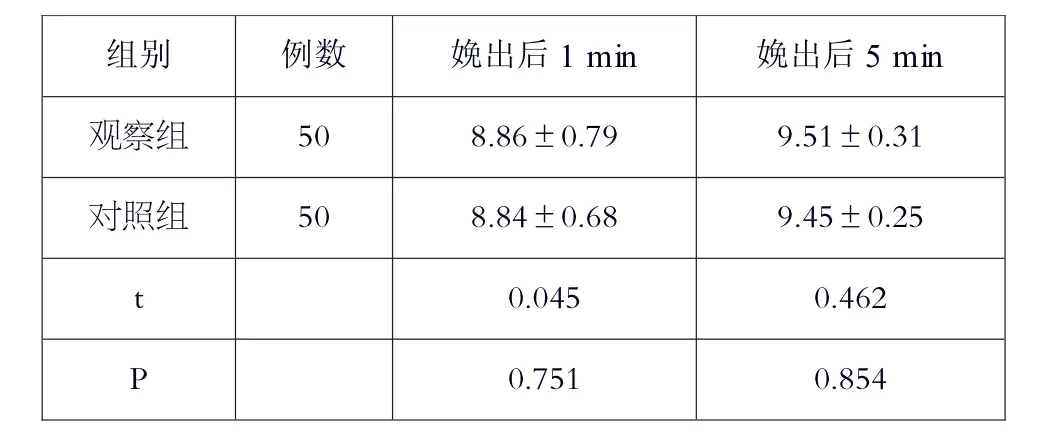
表4 两组新生儿娩出后1min、5min 时Apgar 评分比较()
?组别 例数 娩出后1 min 娩出后5 min观察组 50 8.86±0.79 9.51±0.31对照组 50 8.84±0.68 9.45±0.25 t 0.045 0.462 P 0.751 0.854
3 讨论
自然分娩是女性的一种生理过程,但在产程进展的过程中,产妇会感到难以忍受的疼痛,临床上,产妇在分娩时的疼痛程度与产妇的心理状态以及配合程度相关。严重的疼痛会导致产妇的注意力受到影响,进而延长产程,甚至还可能导致剖宫产的风险以及新生儿窒息、致残的风险增加。运用多种方式减轻分娩时疼痛的重要性已经被多数医护人员所认知,但是临床上对于硬膜外麻醉的镇痛效果和安全性仍然存在一定的争议。本次研究发现,分娩时采取硬膜外麻醉,有助于显著减轻分娩时产妇的疼痛感,同时,尚未发现硬膜外麻醉的运用对于分娩结局产生消极影响,同时,还发现及时有效的镇痛有助于降低不必要的剖宫产率和新生儿窒息的发生。
产程进展与产妇的疼痛程度相关,在剧烈的疼痛时,产妇会产生焦虑、恐惧等心理反应,甚至可能对自然分娩的成功完成失去信心,导致产程异常等多种不良后果。在产妇疼痛严重时,严密观察胎心监护的指标以及产程的进展情况,给予适当的心理护理的同时,也需要对胎儿的安全加以重视。一旦产程中出现产程异常、胎儿窘迫等现象,需要及时评估转为剖宫产的必要性。胎心监护提示胎儿的心率在110~160 次每分说明胎儿安全,一旦发现心率高于160 次/分时间大于10 分钟,说明胎儿已经存在宫内缺氧,需要加快产程进展,根据产妇的情况分析是否需要临时转为剖宫产,如果胎儿心率超过180 或者已经下降至100 以内较长时间,说明胎儿已经存在严重的宫内窘迫,应及时转剖宫产,以保证母婴安全。
综上所述,产妇连续硬膜外麻醉下无痛分娩可减轻分娩期间疼痛程度,有助于降低由于疼痛导致的产程异常而导致的剖宫产和新生儿窒息的发生风险,因此,具有较高的临床推广价值。

