个体化全程营养干预模式对妊娠期糖尿病孕妇的影响研究*
常 颖,章露文,丁雪雪
(1.河南中医药大学人民医院/郑州人民医院临床营养科,河南 郑州 450053;2.河南中医药大学第五临床医学院,河南 郑州 450001)
妊娠期糖尿病(GDM)是指妊娠期首次发现的不同程度的糖耐量异常[1]。随着高龄产妇的增加,GDM的发生率逐年增加[2]。妊娠期高血糖水平不仅给妊娠结局带来不利影响,同时也会增加巨大儿、新生儿窒息等风险;妊娠期血糖控制较差也会增加分娩后转为2型糖尿病的概率及给婴儿带来长久的健康风险[3]。个体化全程营养干预模式可帮助GDM孕妇形成良好并持久的饮食行为,使其血糖长期控制在理想水平。本研究探讨了个体化全程营养干预模式对GDM孕妇血糖水平、膳食及生活行为方式、妊娠结局等的影响,以期形成规范化的GDM全程营养干预模式,为GDM的早期预防和规范化医学营养治疗(MNT)提供依据。
1 资料与方法
1.1一般资料 选取2019年6月至2021年2月河南中医药大学人民医院确诊的GDM孕妇379例,按随机数字表法分为观察组(187例)和对照组(192例)。纳入标准:(1)年龄20~35岁;(2)初诊单胎(1年内做过体检或血糖检查,未发现血糖水平升高);(3)孕周24~30周;(4)妊娠24~28周行口服葡萄糖耐量试验,诊断标准参照《妊娠合并糖尿病诊治指南》[4-5];(5)患者知情同意。排除标准:(1)合并高血压、甲状腺疾病;(2)严重心、肝、肾及胃肠等疾病;(3)影响糖代谢的其他疾病或服用过影响糖代谢的药物;(4)有言语、认知或精神障碍;(5)胎盘前置等。2组一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。
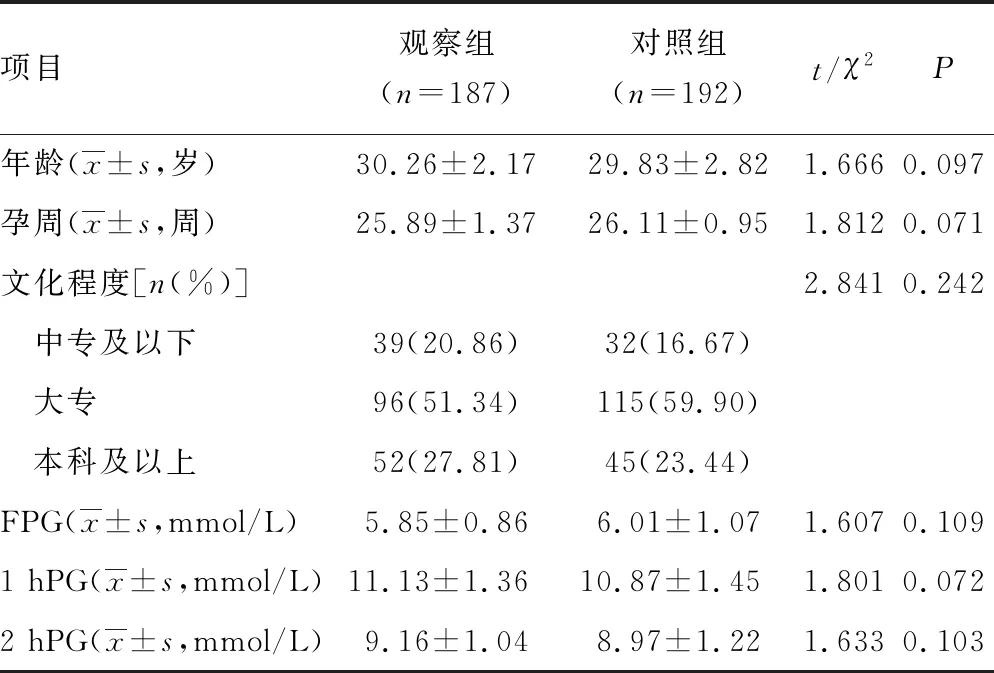
表1 2组一般资料比较
1.2方法
1.2.1治疗方法 2组均按照围产保健流程给予同质化治疗,包括基本治疗方案、常规饮食指导、妊娠期护理知识宣教和规律监测FPG及餐后2 hPG水平。观察组在上述基础上实施个体化全程营养干预模式,具体如下。(1)个体化饮食行为指导:由专科营养师根据孕妇基本情况进行全面评估(包括孕前体重指数、妊娠期增重、妊娠期检查结果、日常饮食习惯等),制定营养配比合理的个体化GDM食谱,同时对患者及家属给予一对一指导,培训饮食调整和合理搭配的相关知识,发放食谱、指导资料及饮食、血糖、体重增长记录表等,要求患者严格遵医嘱调整并记录每天膳食,同时每周记录2 d的FPG及餐后2 hPG水平。(2)标准化GDM饮食的制作与宣教:围产保健门诊每1~2周组织1次饮食制作和妊娠期运动集中宣教。宣教当天由膳食厨师按照营养科提供的GDM食谱准备3次正餐和2次加餐(根据患者的热量需求和口味做微调)。患者试餐的同时,膳食厨师现场进行GDM饮食的制作示范,确保患者及家属掌握制作原则和方法。(3)妊娠期运动:在集中宣教课程中安排运动课程,由专业运动教练在保障患者安全的前提下,参考国内外推荐的运动方式[6-7],设计妊娠期韵律操、瑜伽等课程并进行现场讲解。同时,根据患者的实际情况给予个体化运动指导。要求在健康状态下,每天餐后半小时运动30 min,以步行、踩脚踏车、坐位上肢运动、妊娠期韵律操和瑜伽为主,孕晚期会根据个体调整运动时间和方式。(4)日常饮食记录、监督和微信群日常随访:患者确诊当天即由营养护士将其纳入微信群进行管理,定期推送糖尿病相关知识。每天固定时间由营养护士和营养师进行线上跟踪随访,监督患者日常饮食、血糖水平、体重增长情况并沟通。
2组在分娩前(约38周)均接受膳食和生活行为方式问卷调查,包含GDM确诊后体重增长值(38周前)、糖化血红蛋白(HbA1c)水平、2 hPG水平、体力活动情况、3 d的24 h膳食摄入情况和日常饮食习惯及生活方式。
1.2.2观察指标 (1)干预2周后、分娩前(约38周)FPG、2 hPG、HbA1c水平和干预后每周体重增长值。(2)干预后能量、三大产能营养素和非产能营养素摄入量,包括能量、蛋白质、脂肪、碳水化合物、相关维生素、矿物质和膳食纤维。(3)干预前后血清营养学指标,包括血清清蛋白(ALB)、血红蛋白(Hb)、转铁蛋白(TRF)。(4)干预后日常饮食习惯、生活方式、分娩方式及妊娠结局。日常饮食生活行为方式调查包含近1周是否遵医嘱安排膳食、规律运动及饮料、甜点、油炸食物摄入情况等。妊娠结局由专业产科医生诊断,诊断标准参考人民卫生出版社的《妇产科学(第9版)》的诊断标准[8]。

2 结 果
2.12组血糖水平及每周体重增长值比较 干预后,观察组每周体重增长值低于对照组,差异有统计学意义(P<0.05)。2组干预后FPG水平比较,差异无统计学意义(P>0.05),而3餐2 hPG、HbA1c水平比较,差异有统计学意义(P<0.05)。观察组分娩前FPG、3餐2 hPG、HbA1c水平均低于对照组,差异有统计学意义(P<0.05)。见表2。
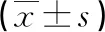
表2 2组血糖水平及每周体重增长值比较
注:-表示无此项。
2.22组能量、三大产能营养素和非产能营养素摄入量比较 观察组干预后蛋白质摄入量与产热比均高于对照组,而能量摄入量及脂肪、碳水化合物摄入量与产热比均低于对照组,差异有统计学意义(P<0.05)。见表3。观察组干预后非产能营养素(维生素A、E除外)摄入量与对照组比较,差异有统计学意义(P<0.05)。见表4。
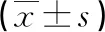
表3 2组能量、三大产能营养素摄入量比较
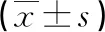
表4 2组非产能营养素摄入量比较
注:-表示无此项。
2.32组ALB、Hb、TRF水平比较 干预前,2组ALB、Hb、TFR水平比较,差异无统计学意义(P>0.05)。干预后,观察组ALB、Hb、TFR水平高于对照组,差异有统计学意义(P<0.05)。见表5。
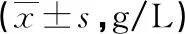
表5 2组ALB、Hb、TRF水平比较
2.42组日常饮食习惯及生活方式比较 干预后,2组日常饮食习惯及生活方式(不吃甜食、甜点及每周外出就餐小于1次除外)比较,差异有统计学意义(P<0.05)。见表6。

表6 2组日常饮食习惯及生活方式比较[n(%)]
2.52组分娩方式及妊娠结局比较 干预后,2组在分娩方式及羊水过多、巨大儿和胎儿窘迫发生率方面比较,差异有统计学意义(P<0.05)。见表7。

表7 2组分娩方式及妊娠结局比较[n(%)]
3 讨 论
GDM作为妊娠期常见的并发症之一,会导致体内糖类、蛋白质、脂肪等一系列营养物质代谢紊乱[9],其若不能得到有效控制,会增加一系列不良妊娠结局发生风险,如妊娠期流产、早产、感染及胎儿窘迫等[10-11],同时会增加母婴远期健康风险,如肥胖、早发2型糖尿病等[12-13]。目前,多数家庭由于传统观念限制,对药物和胰岛素调控血糖的接受度较低,而既往研究中的传统GDM营养宣教缺乏妊娠期全程的个体化调控,会降低孕后期的依从性,导致血糖水平很难实现长期稳定。因此,本研究探讨了如何将MNT真正落到实处,尝试摸索规范化且便于推广的个体化全程营养干预模式,帮助GDM孕妇形成良好并持久的饮食行为,以期对GDM孕妇的预后和健康产生长远影响。
本研究结果显示,观察组在整个妊娠期对体重和血糖水平的控制优于对照组,提示妊娠期全程规范化管理能提高GDM孕妇饮食行为调控的依从性,对帮助其维持血糖水平的长期稳定有正向作用。有研究显示,从预防性的角度来看,妊娠期体重的过度增长可能会增加GDM发生风险及血糖水平[14-15]。本研究对分娩前的每天饮食摄入情况进行调查后发现,观察组宏量营养素摄入量较均衡,且相关维生素微量元素摄入量高于对照组,其中对照组热量摄入较高,但维生素B1、维生素B2、铁、膳食纤维摄入水平均未达到《中国居民膳食营养素参考摄入量》孕晚期推荐标准。提示仅给予传统GDM营养宣教或孕妇学校的集体课程,GDM孕妇后期独自进行长期饮食控制时易产生懈怠、偏差,其依从性会逐渐降低,很难将科学健康的饮食行为理念深入到长期生活中,从而导致后期容易出现控制过于严格而导致的优质蛋白、维生素、矿物质等营养素摄入不足,或依从性下降后热量、碳水化合物和脂肪摄入量过多。
本研究结果显示,观察组ALB、Hb、TFR水平高于对照组。提示个体化全程营养干预模式可对GDM孕妇的饮食和营养状况进行跟踪和指导,帮助其动态调整营养饮食方案,并定时进行沟通,在调控血糖水平的同时保证了营养素的全面合理摄入,可避免因饮食摄入不均衡导致的高能量低蛋白、维生素矿物质缺乏或过度控制饮食造成的营养不良[16-17]。本研究结果显示,2组在日常饮食习惯、生活方式、分娩方式及妊娠结局方面具有显著差异,与文献[18]研究结果基本一致。提示个体化全程营养干预模式可对GDM孕妇的健康产生长远影响。
综上所述,在GDM的临床治疗中,临床医生逐渐接受并将MNT作为治疗方案必不可少的一环,但主诊医生因精力和专业知识限制,对于饮食仅限于口头指导,很难达到个体化跟踪调整。因此,多数GDM孕妇即使进行胰岛素注射治疗但血糖水平很难达到长期稳定的效果。采用全程营养干预的多学科协作模式,通过微信追踪、直观的现场配餐教学和个体化运动指导等一系列措施,可将营养指导拓展到整个围生产期,同时加强随访跟踪和陪伴,能提高GDM孕妇依从性和执行力,在帮助其达到理想血糖水平的同时,又能保证良好的营养状况和母婴健康,这为后续实施规范化的GDM全程MNT和进一步研究GDM预防策略[19-20]提供了依据。

