基线MRI中直肠癌原发灶与淋巴结交互特征预测新辅助治疗后淋巴结状态
朱海涛,张晓燕,李晓婷,史燕杰,朱汇慈,王 林,武爱文,孙应实
1. 北京大学肿瘤医院医学影像科,北京 100142;
2. 北京大学肿瘤医院结直肠肿瘤外科,北京 100142
直肠癌淋巴结状态的判断对于治疗方案的选择和优化具有重要的意义。如能在根治性手术之前准确预测无淋巴结转移(pN-),那么对于局限在T1期或T2期的直肠癌患者,临床可选择行内镜下局部切除替代传统根治性全直肠系膜切除术。如能在新辅助治疗后准确预测区域淋巴结转移(pN+),即使直肠癌原发灶已完全退缩(T0),临床也不能施予“等待观察”的非手术策略。
目前尚没有准确的转移淋巴结评价标准,影像科医师主要通过以下主观征象来判断淋巴结性质:淋巴结短径、淋巴结形态边缘是否规则以及淋巴结内部信号是否均匀,但这些方法或标准均为主观评价,主要依赖医师的个人经验,不仅重复性差,而且准确度欠佳,不能满足临床应用。此外,术前新辅助治疗所导致的部分纤维化、促纤维组织反应以及胶原反应等进一步增加了新辅助治疗后淋巴结再评价的难度[1]。淋巴结准确定性目前只能依赖手术后病理学检查,淋巴结评价的滞后性使得临床上无法对新辅助治疗或手术的方案进行个性化调整。
影像组学方法的兴起及其在临床医学问题中的广泛应用,为我们提供了新的思路和方法。Huang等[2]率先采用影像组学的方法,基于计算机体层成像(computed tomography,CT)图像预测结直肠癌患者的淋巴结病理学状态,该研究为解决结直肠癌淋巴结转移这一疑难问题提供了新的思路。目前淋巴结影像组学相关研究中所使用的主要影像学检查手段包括CT和磁共振成像(magnetic resonance imaging,MRI),选择的组学特征主要分为3类:仅使用肿瘤原发灶特征[3-8];仅使用淋巴结特征[9-11];联合使用肿瘤原发灶特征和淋巴结特征[12-13]。但是这里的联合仅是简单的合并,并没有考虑肿瘤原发灶特征和淋巴结特征的协同作用。我们推测肿瘤原发灶特征和淋巴结特征之间应该有某些共同特征与淋巴结的病理学特性关系更为密切,本研究拟应用影像组学方法,选择局部进展期直肠癌基线MRI图像,利用肿瘤原发灶特征和淋巴结特征的交互项预测淋巴结病理学状态。
1 资料和方法
1.1 研究对象
本研究为回顾性研究,得到了北京大学肿瘤医院医学伦理委员的批准(编号2019KT76)。纳入标准:① 2011年8月—2015年4月北京大学肿瘤医院直肠镜活检明确诊断为直肠癌;② 基线MRI证明为局部进展期(≥T3期或N+期);③ 此前未行抗肿瘤治疗;④ 于北京大学肿瘤医院行完整治疗(新辅助治疗后行直肠癌根治术);⑤ 病理学评价完整。排除标准:① MRI图像存在严重伪影或影响测量的噪声;② 肠镜病理学诊断为黏液腺癌。
1.2 MRI及淋巴结影像评价
采用美国GE公司的Discovery 750 3.0 T MRI扫描仪,使用8通道相控阵体部线圈。常用扫描序列和参数见表1。

表1 直肠癌常用MRI扫描序列及扫描参数
所有患者如无注射禁忌证(青光眼、心脏病、前列腺增生),需在扫描前30 min内肌内注射20 mg山莨菪碱抑制肠道蠕动。
获取的MRI图像将由3名高年资影像科医师双盲评价,主观评价为转移淋巴结的标准:① 淋巴结短径大于9 mm;② 淋巴结短径为5~9 mm,淋巴结边缘欠光整或淋巴结内部信号不均匀;③ 淋巴结短径小于5 mm,淋巴结边缘欠光整且淋巴结内部信号不均匀。
1.3 新辅助放化疗
采用适形调强长疗程放疗计划,总剂量50.0~55.0 Gy,大体肿瘤区2.3~2.5 Gy/次,临床靶区1.8~2.0 Gy/次,共22次。放疗同期给予同步口服卡培他滨(825 mg/m2,每日2次)化疗。化疗结束后8~11周接受手术。
1.4 病理学检查
病理学检查依据美国癌症联合会(American Joint Committee on Cancer,AJCC)第8版TNM分期标准,对所有根治性手术切除后的标本进行病理学检查。本研究以病理学检查结果显示淋巴结转移为1,非转移为0对模型进行训练和验证。
1.5 肿瘤原发灶与淋巴结的勾画
本研究由3名高年资影像科医师采用ITKSNAP软件在基线T2加权成像图像上对肿瘤原发灶和体积最大的区域淋巴结进行逐层勾画,并分别保存为不同的感兴趣区(region of interesting,ROI)。
1.6 影像组学特征提取
采用Matlab软件对原发灶和体积最大的淋巴结分别提取41个影像组学特征,包括9个灰度一阶特征、24个灰度共生矩阵(GLCM)的纹理特征和8个几何形状特征。41个肿瘤原发灶的特征标记为Ftumor,i(i=1,2,…,41);41个淋巴结特征标记为FLN,i(i=1,2,…,41)。其中灰度一阶特征为最大值、最小值、均值、中位值、标准差、方差、灰度总和、偏度、峰度;形状特征为体积、长轴长、短轴长、偏心率、延展度、方向、矩形框大小、周长;纹理特征为GLCM在距离(d值)分别取1和2时的以下特征:能量、熵、相关度、对比度、均匀度、变化度、和平均、惯性度、集群阴影、集群倾向性、最大概率值、倒方差。其中对比度特征(contrast)由于在后文中涉及,此处由公式⑴中给出,其中C为大小为LxL的GLCM,L为灰阶数,C(i,j)代表灰度为i和j的像素对的个数。

1.7 交互项与相加项
本研究依照以下步骤定义肿瘤原发灶与淋巴结特征的交互项。
将Ftumor,i和FLN,i按照公式⑵分别标准化到0~1的区间。

将pN-定义为pN=0;将pN+定义为pN=1,并分别计算Ftumor,i和FLN,i和pN之间的相关系数。对于相关系数为正值或0的特征,Ftumor,i和FLN,i保持不变;对于相关系数为负值的特征通过公式⑶变换。

1.8 受试者工作特征(receiver operating characteristic,ROC)曲线
本研究以pN为参照对Ftumor,i、FLN,i和Fmutual,i(i=1,2,…,41)绘制ROC曲线。因此,本研究共对123个特征(41个肿瘤原发灶特征,41个淋巴结特征,41个交互项)绘制了ROC曲线,并计算曲线下面积(area under curve,AUC)。
1.9 统计学处理
采用SPSS 22.0软件进行统计学分析。由3名医师共同勾画50例连续患者的ROI并测量其影像学特征,分别由影像组学模型计算其得分,再采用组内相关系数(intraclass correlation coefficient,ICC)计算医师间的一致性。ICC>0.80提示极高一致性,0.60<ICC≤0.80提示较高一致性,0.40<ICC≤0.60提示中等一致性,0.20<ICC≤0.40提示较差一致性,ICC≤0.20提示无一致性。连续变量年龄采用t检验计算,其他分类变量采用χ2检验。ROC曲线的比较采用DeLong检验[14]。P<0.05为差异有统计学意义。
2 结 果
2.1 患者一般临床资料
本研究纳入局部进展期直肠癌患者229例,临床及流行病学特征见表2,分为pN-和pN+两组进行比较。其中年龄和基线N分期在两组之间差异有统计学意义(P<0.05),年龄较小者淋巴结转移的风险更高,与文献[15]报道相符。
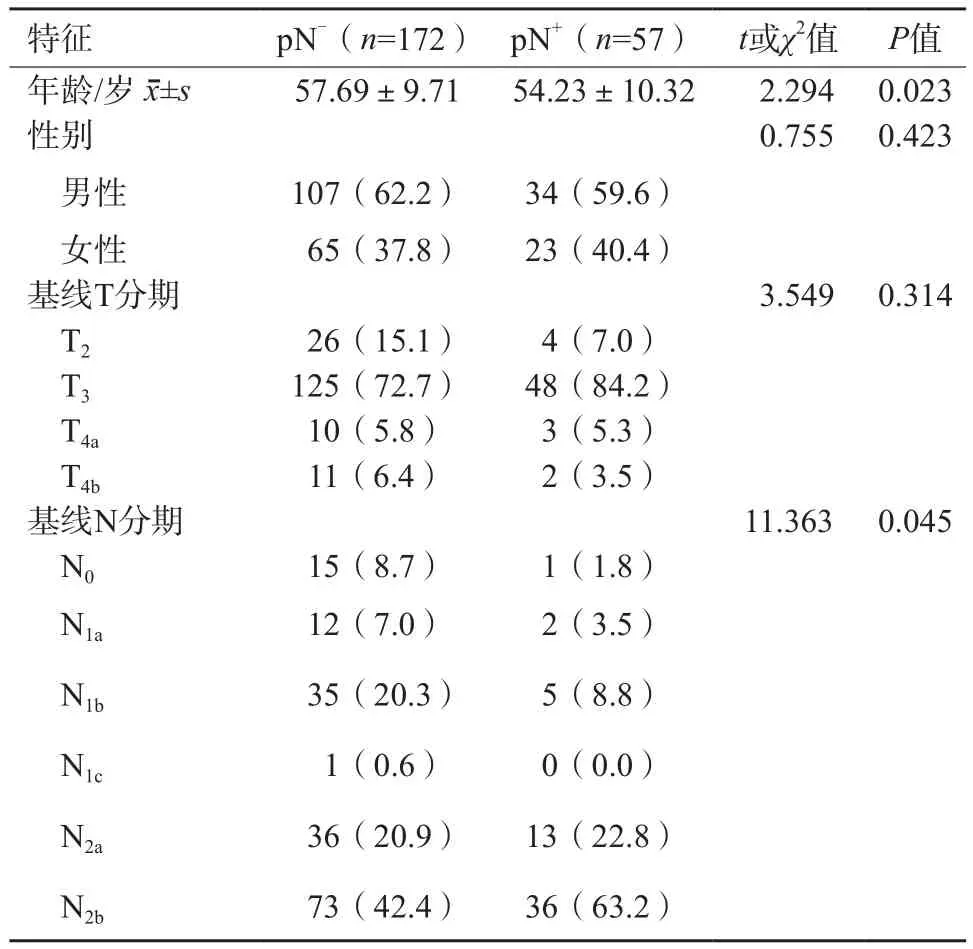
表2 临床及流行病学特征 n (%)
2.2 一致性分析
3名医师ROI勾画一致性分析结果显示达到了较高的一致性(ICC为0.779~0.914,P<0.05)。
2.3 直肠癌原发灶特征、淋巴结特征及两者交互特征预测淋巴结状态
本研究采用AUC来评价直肠癌原发灶与淋巴结交互特征对于淋巴结病理学状态的预测效能(表3)。如果将总共的123个特征按照AUC从大到小排列,前1/3的特征(即41个特征)中有21个特征是交互项。在所有的123条ROC曲线中,AUC最大的特征为GLCM_contrastmutual,即GLCM_contrasttumor和GLCM_contrastLN的交互项。GLCM_contrastmutual(AUC=0.727 6)的预测结果要优于单独使用GLCM_contrasttumor(AUC=0.555 3,P=0.000 8)或GLCM_contrastLN(AUC=0.713 9,P=0.038 4),差异有统计学意义。除GLCM_contrast特征,AUC最大的特征为firstorder_summutual,即肿瘤区域灰度总和firstorder_sumtumor与淋巴结区域灰度总和firstorder_sumLN的交互项。firstorder_summutual(AUC=0.713 5)的预测结果要优于单独使用firstorder_sumtumor(AUC=0.567 6,P=0.003 1)或firstorder_sumLN(AUC=0.690 8,P=0.012 0),差异有统计学意义。图1A和B分别为GLCM_contrast特征和firstorder_sum特征相对于淋巴结病理学检查结果的ROC曲线。
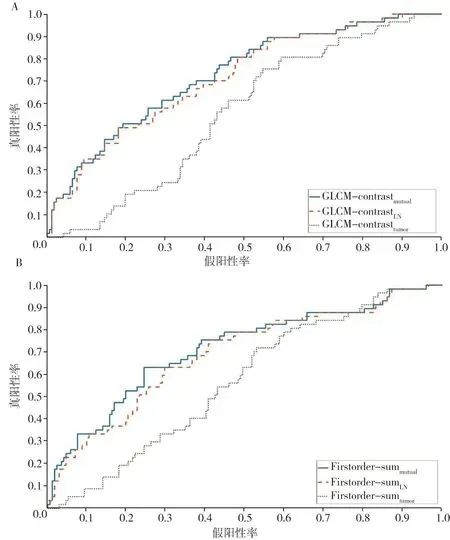
图1 利用肿瘤特征、淋巴结特征及两者交互项预测淋巴结病理学状态的ROC曲线
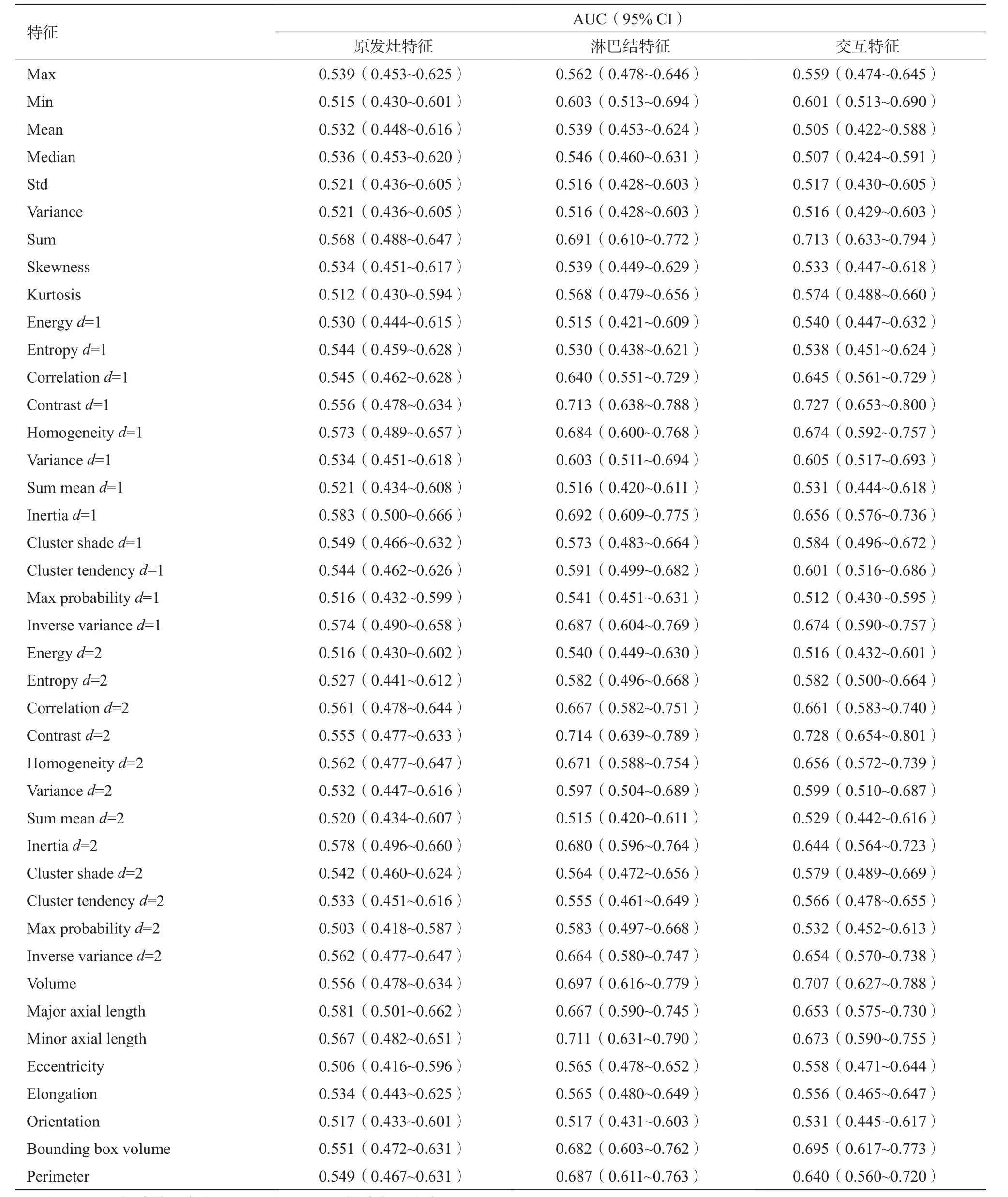
表3 原发灶特征、淋巴结特征和交互特征的ROC曲线的AUC及其95% CI
为了对比交互项,本研究还对淋巴结特征与肿瘤原发灶特征的相加值进行了同样的AUC计算。GLCM_contrastadd与 firstorder_sumadd的AUC分别为0.610 1和0.634 3,介于肿瘤原发灶与淋巴结的AUC之间。因此特征的简单相加无法体现出肿瘤原发灶与淋巴结特征在预测中的协同作用。
3 讨 论
本研究结果表明,在淋巴结病理学状态的预测中,肿瘤原发灶与淋巴结特征的交互项要优于单独的肿瘤原发灶特征或单独的淋巴结特征。如果仅将肿瘤原发灶与淋巴结的对应特征相加,我们无法得到优于单独肿瘤原发灶特征或单独淋巴结的结果。本研究中对淋巴结病理学状态预测效果最好的特征为GLCM中的对比度。根据方程⑴的定义,对比度与GLCM中灰度差及像素对数目成正比,即灰度差异越大的像素对的数目越多则对比度越大。因此,对比度越高说明该区域内成分的差异越大,更倾向于恶性;而且当肿瘤原发灶内部的对比度与淋巴结内部的对比度同时增高时,淋巴结病理学状态为恶性的概率更大。一阶特征中灰度总和的交互项是AUC排第二的特征,它是ROI内所有体素灰度值相加的结果。因此,该特征既包含了体积信息,也包含了信号强度信息。无论原发灶还是淋巴结,体积的增大均与恶性程度呈正相关。本研究的结果表明,原发灶与淋巴结体积的同时增大,能更好地预测淋巴结病理学状态。
本研究只对特征进行了单因素的分析,证明了肿瘤原发灶与淋巴结特征的交互项能够更好地预测淋巴结病理学状态。交互项在与其他特征联合的多因素分析中也会提高预测模型的准确度。尽管目前已有多个直肠癌影像组学的模型被提出,但尚没有研究将肿瘤原发灶与淋巴结特征的交互项纳入模型。包含交互项的影像组学模型不仅能够提高预测淋巴结病理学状态的准确度,而且有可能应用于其他目标,如远端转移或生存期的预测等。
本研究只提取了体积最大的淋巴结的特征,但体积最大的淋巴结不一定就是恶性的淋巴结。如何从1例患者的多个淋巴结中挑选出1个作为代表是有待解决的难题。有研究[16]从不同数目的淋巴结中提出其集体展现的特征,被证明优于选择体积最大淋巴结的特征。更准确的方法是在影像学勾画和病理学检查时做到影像学和病理学的淋巴结一一对应。这种情况将可以把同一例患者的每个淋巴结作为不同的对象进行研究。目前已有影像学与病理学一一对应的影像组学和深度学习方面的研究[10-11]。本研究所提出的方法也可以在淋巴结影像学与病理学一一对应的情况下应用。
本研究为回顾性研究,存在一定的局限性,无法做到淋巴结的MRI影像学与病理学一一对照,这是目前大多数淋巴结影像学研究面临的共性问题。但我们选择体积最大的、发生转移概率最高的淋巴结[16-19]作为研究对象,以患者个体为单位,评价是否有淋巴结转移,而不去关注淋巴结分期(淋巴结转移个数),不失为回顾性研究中新的研究思路和解决方法。本研究具有单中心的研究属性,且所有患者均在同一台MRI系统上完成。当图像数据的来源不同时,交互项是否优于单独特征仍需要进一步的验证。在使用不同来源的图像数据时,图像的标准化是必要的步骤,也需要更进一步的研究。
综上所述,相对于单独使用直肠癌新辅助治疗前MRI图像中的肿瘤原发灶特征或淋巴结特征,二者的交互项有可能对新辅助治疗后淋巴结病理学状态进行更准确的预测。

