临床路径联合动态监测降钙素原水平在慢性阻塞性肺疾病急性加重患者中的应用
许志明,莫海平,李 婷,温朝晖,林荣繁,刘 军
(1.廉江市人民医院呼吸内科,广东廉江 524400;2.广东医科大学病原生物学实验室,广东湛江 524023)
慢性阻塞性肺疾病(COPD)在我国总患病人数约1 亿,是一种与高血压和糖尿病“等量齐观”的常见慢性疾病[1]。COPD 患者的病情可在一年内发生数次急性加重[2]。研究表明,COPD 急性加重(AECOPD)与COPD 患者就诊、入院、死亡关系密切[3],因此提高AECOPD 的诊治水平对提高患者的生存率、改善生活质量、减轻家庭及社会负担、节约社会医疗资源和医疗成本具有重要的意义。AECOPD 最常见的诱因是呼吸道感染,然而感染AECOPD 患者的病原微生物种类繁多,确诊比较困难,因此在AECOPD 临床路径的过程中常出现经验性使用抗菌药物,从而影响临床路径的效果[4-5]。研究发现,AECOPD 患者入院后根据降钙素原水平指导使用抗菌药物能够降低抗菌药物的使用率及疗程,同时减少住院费用和住院时间,降低二重感染发生率[6-7]。本研究拟探讨临床路径联合动态监测降钙素水平在AECOPD 中的应用价值,以期为AECOPD 的诊治以及临床路径的优化提供理论依据。
1 资料和方法
1.1 一般资料
选取2019 年6 月至2020 年12 月在廉江人民医院住院治疗的AECOPD 患者120 例,均符合执行AECOPD 临床路径的条件[8]:(1)第1 诊断符合AECOPD疾病的编码(ICD-10:J44.001/J44.101);(2)并发症在治疗期间不需要特殊处理也不影响AECOPD 临床路径流程的实施。排除标准:(1)研究对象因其他疾病需转科;(2)因研究对象因素改变治疗方案或未完成AECOPD 临床路径流程;(3)研究对象入组后发现第1 诊断有误;(4)年龄<18 岁或年龄≥80 岁;(5)免疫抑制患者。120 例患者随机分为观察组和对照组,每组60 例,剔除在临床路径执行过程中退出的病例,两组均为57 例。其中对照组男44 例,女13 例;中度病情18 例,重度病情39 例;合并支气管扩张或肺炎15 例。观察组男41例,女16例;中度病情24例,重度病情33例;合并支气管扩张或肺炎10 例。两组一般情况差异无统计学意义(P>0.05),见表1。所有患者均签署知情同意书,本研究已经得到廉江市人民医院伦理委员会的批准(批准号:2019LY036)。
表1 两组一般情况的比较 (±s,n=57)

表1 两组一般情况的比较 (±s,n=57)
两组比较均P>0.05
1.2 方法
两组均采用临床路径处理AECOPD 患者:成立AECOPD 临床路径管理小组,个案管理员由本科室1 位主任医师担任。参考卫生部颁布的《慢性阻塞性肺疾病临床路径》[8],召集本院医疗、护理和相关专业的专家,根据本院实际情况和AECOPD 患者的病情制定临床路径。2 组治疗方案不同的是:观察组入院第1 天检测降钙素原,随后每隔48 h 检测1 次。抗菌药物使用依据参照以下标准[9]:(1)降钙素原血清浓度<0.1 μg/L 不给予抗菌药物;(2)降钙素原血清浓度≥0.1 μg/L 而<0.25 μg/L 时,一般不给予抗菌药物,但相关检查和临床症状提示或确诊患者有细菌感染则给予抗菌药物;(3)降钙素原血清浓度≥0.25 μg/L给予抗菌药物。对照组使用抗菌药物的标准依据《慢性阻塞性肺疾病急性加重抗感染治疗中国专家共识》、《慢性阻塞性肺疾病急性加重(AECOPD)诊治中国专家共识(2017年更新版)》和医生临床经验[4-5]。
1.3 评价标准
在用药72 h 时至临床路径执行完毕期间评价2组患者的近期疗效;对比2 组临床路径变异情况、远期疗效(半年内死亡构成比和半年内再次出现AECOPD 次数)、抗菌药物使用情况、主要住院费用和住院时间。近期疗效的判断标准:(1)体征、症状、病原学检查和实验室检查均恢复正常定义为痊愈;(2)病情明显好转,但上述4 项中有1 项未完全恢复正常定义为显效;(3)用药后病情有好转,但不够明显定义为进步;(4)用药72 h 后,病情无明显好转或加重为无效[10]。出院后间隔2 个月随访1 次,共随访6 个月。随访方式为电话或门诊。临床路径变异判断标准参照文献[11]。
1.4 统计学处理
采用SPSS 24.0统计软件分析数据。计量资料以表示,采用t检验;计数资料采用频数和百分比表示,采用Pearsonχ2或Yatesχ2检验;有序分类资料采用秩和检验。P<0.05表示差异有统计学意义。
2 结果
2.1 临床路径的变异情况
观察组变异率为21.7%(13 例),其中因患者恢复快,提前出院10例(16.7%),3例在治疗过程中因需要气管插管而退出。对照组变异率为15.0%(9 例),其中因患者恢复快,提前出院6 例(10.0%),1 例(1.7%)患者CT 结果显示为肺癌,2 例(3.3%)在治疗过程中因需要气管插管而退出。两组临床路径总变异率差异无统计学意义(χ2=0.890,P=0.345)。
2.2 临床疗效
观察组的近期疗效明显优于对照组(P<0.05),两组远期疗效的差异无统计学意义(P>0.05),见表2和表3。
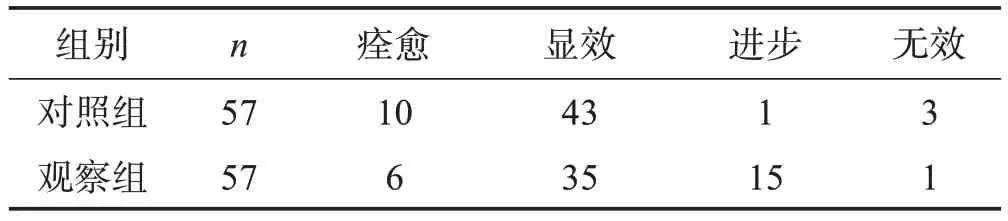
表2 2组近期疗效的比较 (例)

表3 2组远期疗效的比较
2.3 抗菌药物使用情况
观察组使用抗菌药物、抗菌药物需升级、使用抗菌药物种类≥2 类的构成比低于对照组,抗菌药物疗程[(7.6±2.1)dvs(8.9±2.4)d]对于对照组,抗菌药物费用[(1 001.6±99.6)元vs(1 105.6±107.1)元]少于对照组(P<0.05或0.01)。见表4。

表4 两组使用抗菌药物情况的比较 例(%)
2.4 主要住院费用和住院时间
观察组的检查费用明显高于对照组,药物费用、其他费用和住院总费用均明显少于对照组,住院时间短于对照组(P<0.01)。见表5。
表5 两组主要住院费用和住院时间的比较 (±s,n=57)
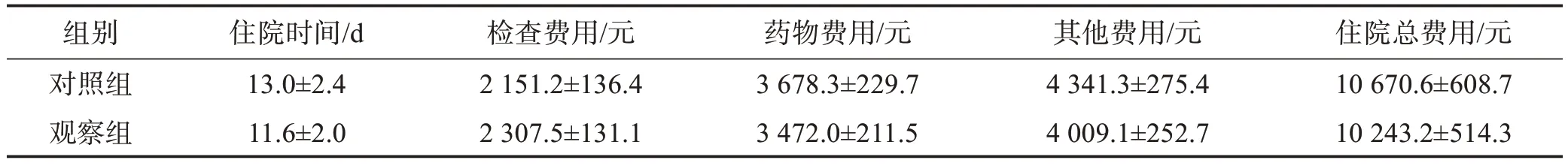
表5 两组主要住院费用和住院时间的比较 (±s,n=57)
两组各指标比较均P<0.01;其他费用包括材料费、护理费、床位费、治疗费、吸气费等;检查费包括放射费、化验费、B超费、CT费
3 讨论
AECOPD 易复发,每复发1 次病情往往会加重1次,而且远期疗效欠佳,从而严重影响患者的预后效果,也给患者及社会带来沉重的负担,因此提高AECOPD 的疗效是每位呼吸内科医护必须面对的问题[12]。本研究结果发现,两组临床路径的变异率差异无统计学意义(P>0.05),提示动态监测降钙素并不影响临床路径。因影响临床路径的因素较多,医护人员还需从多方面制定相应的措施以降低临床路径的变异率。
AECOPD 临床路径是根据AECOPD 诊疗指南、患者病情及医院实际情况制定的一种标准住院流程,内容涵盖适用对象、诊断依据、治疗方案、出院标准等,对AECOPD 患者住院期间每天的主要诊疗工作等都有详细的规定,可使AECOPD 的诊疗更具规范性和合理性[13]。AECOPD的重要诱因是感染,但患者个体差异大、病原微生物(包括细菌、病毒、支原体、衣原体等)种类多样化,因此及时鉴别及明确AECOPD患者感染的病原微生物,进行个体化治疗是治疗AECOPD 的关键[4,14]。本研究中观察组的近期疗效明显优于对照组,推测其原因如下:对照组是根据患者是否有呼吸困难加重、痰量增加、痰液变脓、机械通气等进行抗菌药物的使用,而这些指标往往在患者感染病原微生物几天后才出现,干扰因素多,特异性差,医护人员明确AECOPD 的病情往往滞后,从而导致医护人员不能及时制定恰当的治疗方案,错过最佳治疗时间而延误病情[4-5]。而观察组使用抗菌药物的依据是降钙素原的浓度。降钙素原是一种由116 个氨基酸组成的非甾体类抗炎物质,无感染者的降钙素原浓度非常低,当感染细菌>4 h,感染者的甲状腺髓质细胞等在炎性细胞因子和(或)细菌毒素的刺激下大量分泌降钙素原,从而导致降钙素原在血清中的浓度显著增加,峰值大约在患者感染细菌后6 h 出现(可维持6~24 h),而病毒、支原体、衣原体感染者的降钙素原浓度则变化不明显(轻度升高或正常),因此通过动态监测降钙素原浓度可及时准确地判断AECOPD 患者的病原微生物种类,从而为AECOPD 患者早期精准应用抗菌药物,制定恰当个体化治疗方案提供可靠依据[15-16]。本研究中两组的远期疗效差异无统计学意义(P>0.05),这与Zhao等[17]的研究结果相符。
目前,我国在医治AECOPD 过程中不合理使用抗菌药物的现象非常常见,是国家重点监管的公共卫生问题之一[18]。本研究中观察组患者使用抗菌药物的构成比明显少于对照组,提示采用动态监测降钙素原水平指导临床用药可减少AECOPD 临床路径抗菌药物的使用率。降钙素原是一种客观的指标,而经验性判断(痰色、痰量等)主观因素影响较多,因此当观察组使用客观指标做抗菌药物使用判断依据时,抗菌药物过度使用的概率必然比采用主观因素判断的对照组低[19]。观察组抗菌药物使用疗程短,抗菌药物需升级以及使用抗菌药物种类≥2 类的构成比均明显低于对照组,推测原因如下:(1)降钙素原是一种高度敏感的细菌感染生物标志物,AECOPD 发病早期可通过检测降钙素原的水平及时、准确地评估患者的感染病情、抗感染效果、AECOPD 病情进展及预后[20-21];(2)观察组的近期疗效明显优于对照组。
住院费用是COPD 患者的主要经济负担。本研究中观察组患者的检查费用明显高于对照组,分析原因可能与观察组需要动态明确降钙素原水平以便指导抗菌药物和评估病情有关。观察组患者的住院时间之所以比对照组短,分析原因可能与观察组的近期疗效好有关。与对照组相比,观察组的药物费用、其他费用和住院总费用均较低,提示临床路径联合动态检测降钙素原治疗可减少AECOPD的治疗费用。
总之,临床路径联合动态监测降钙素原可提高AECOPD 的近期疗效,优化抗菌药物的使用,缩短住院时间,降低住院费用。

