SGTB矫治器在AngleⅡ类1分类骨性错牙合畸形矫治中的临床应用研究
张 利,田瑞雪,张容秀 ,谢小飞,李建成
据统计在我国近四分之一的恒牙期青少年患有AngleⅡ类1分类错牙合畸形[1],其中骨性下颌后缩最为常见,占50%~60%[2]。上前牙唇倾、开唇露齿及下颌后缩为AngleⅡ类1分类的典型表现,对容貌的美观影响大,不利于青少年的身心健康。临床上针对处于生长发育期的AngleⅡ类1分类骨性错牙合畸形的病人,多采用功能性矫治器,利用其生长发育潜能,进行阻断性矫治,减少成年后进行正颌手术的概率[3-6]。近年来多位学者采用sagittal-guidance Twin-block(SGTB)矫治器联合固定矫治器对AngleⅡ类1分类骨性错牙合畸形进行矫治,并与一些功能性矫治器进行比较,结果尚有争论[7-8]。Forsus矫治器也是临床上矫治AngleⅡ类1分类错牙合畸形的常用功能性矫治器[9],少有学者将二者的临床矫治效果进行比较。本研究旨在分析SGTB矫治器在AngleⅡ类1分类骨性错牙合畸形方面的矫治效果并与Forsus矫治器进行对比,现作报道。
1 资料与方法
1.1 一般资料 选择蚌埠医学院第一附属医院口腔正畸科2017年1月至2020年9月就诊并结束治疗被诊断为AngleⅡ类1分类骨性错牙合畸形病人40例。纳入标准:(1)根据头颅侧位片上的颈椎影像选择处于CVMSⅡ期(生长发育高峰期)的病人;(2)口内检查前牙覆盖超过5 mm、上下颌牙齿轻中度拥挤、上下颌第一磨牙远中关系、符合AngleⅡ类1分类标准,上颌骨位置轻度或无前突的病人,ANB角>5°;(3)下颌平面角为低角或均角(FMA≤32°、SN-MP≤40°);(4)无其他影响错牙合畸形矫治的疾病,且首次进行错牙合畸形治疗的病人。将40例病人随机分为S组和F组,每组20例。S组采用SGTB矫治器联合固定矫治,男9例,女11例,平均年龄(12.5±0.4)岁;F组先行固定矫正再配合Forsus矫治器联合应用,男7例,女13例,平均年龄(12.1±0.6)岁。2组病人的性别、年龄差异均无统计学意义(P>0.05),具有可比性。本研究与病人签订研究协议,告知研究事项,并征得病人的同意与蚌埠医学院第一附属医院伦理委员会的审批。
1.2 头影测量分析法 在病人治疗前及治疗后,由相同医生拍摄X线头颅侧位片,并采用相同软件测量相关数据。Pancherz 分析法在应用中主要以牙合平面(OL)作为水平方向上的参照轴,过蝶鞍点做牙合平面的垂线记为OLP,作为垂直方向上的参照轴,重点对颌骨、牙槽组织在治疗前后的变化量进行对比分析,然后根据其改变量,定量计算分析上下颌的骨性及牙性变化,计算骨牙比。
本研究选取的标志点主要集中在鼻根点(N)、蝶鞍点(S)、上齿槽座点(A)、上中切牙的牙齿切缘点(ii)、下中切牙的牙齿切缘点(is)、下颌第一磨牙近中接触点(mi)、上颌第一磨牙近中接触点(ms)、髁顶点(Co)及颏前点(Pg)等部位。参考平面选取主要为OL、前颅底平面(NSL)、下颌平面(MP)。通过A、B、ii、is、mi、ms、Pg、Co分别做OLP的垂线,记为A/OLP、B/OLP、ii/OLP、is/OLP、mi/OLP、ms/OLP、Pg/OLP、Co/OLP并测量各垂线的距离。本研究还结合其他传统测量项目:(1)上切牙角(U1-NSL):上切牙长轴与前颅底平面交角;(2)下切牙角(L1-MP):下切牙长轴与下颌平面交角;(3) 牙合平面倾斜度(NSL-OL):牙合平面与前颅底平面交角;(4)下颌平面倾斜度(NSL-MP):下颌平面与前颅底平面交角;(5) SNA、SNB、ANB。
计量项目包括:(1)前牙覆盖: is/OLP-ii/OLP;(2) 上下颌第一恒磨牙关系:ms/OLP-mi/OLP;(3)上中切牙相对于上颌骨的矢状向位置变化:is/OLP-A/OLP;(4)下中切牙相对于下颌骨的矢状向位置变化:ii/OLP-Pg/OLP;(5)上颌第一恒磨牙相对于上颌骨的矢状向位置变化:ms/OLP-A/OLP;(6)下颌第一恒磨牙相对于下颌骨的矢状向位置变化:mi/OLP-Pg/OLP。
1.3 Pancherz 分析法骨牙比计算公式 覆盖减小量=骨性变化量+牙性变化量=(治疗前后下颌骨相对于OLP的位置变化量- 治疗前后上颌骨相对于OLP的位置变化量)+(治疗前后下中切牙相对于下颌骨的位置变化量-治疗前后上中切牙相对于上颌骨的位置变化量)。磨牙关系变化量=骨性变化量+牙性变化量=(治疗前后下颌骨相对于OLP的位置变化量-治疗前后上颌骨相对于OLP的位置变化量)+(治疗前后下颌第一恒磨牙相对于下颌骨的位置变化量-治疗前后上颌第一恒磨牙相对于上颌骨的位置变化量)。骨性变化比例=骨性变化量/(骨性变化量+牙性变化量)×100%。牙性变化比例=牙性变化量/(骨性变化量+牙性变化量)×100%。
1.4 治疗方法 首先对S 组进行Ⅰ期临床矫治,上下颌佩戴SGTB矫治器导下颌向前,平均时间为(8.0±1.6)个月。此期结束的标准为病人下颌无法自主后退、上下颌第一磨牙关系达到中性或轻度近中关系,然后进入Ⅱ期MBT固定矫治,平均时间为(10.3±2.5)个月。F 组先进行Ⅰ期MBT直丝弓矫治,治疗平均时间为(11.2±2.3)个月,换至1925英寸不锈钢方丝时安装Forsus矫治器,进行Ⅱ期导下颌向前,必要时配合Ⅱ类牵引,平均时间为(7.5±1.4)个月,将磨牙关系调整为中性或近似于轻度近中关系,确保前牙达到正常覆牙合覆盖关系。在治疗前和治疗结束后的第1天,由同一医生分别拍摄头颅侧位片。
1.5 统计学方法 采用χ2检验、两独立样本t检验和配对t检验。
2 结果
2.1 2组病人矫治前后骨骼变化的比较 矫治前后,2组病人间骨骼变化各指标差异均无统计学意义(P>0.05);与治疗前比较,2组病人B点与Pg点均向前移,下颌骨的长度(Pg/OLP+Co/OLP)均增加,SNB均增大、ANB均减小,差异均有统计学意义(P<0.01)(见表1)。

表1 2组病人矫治前后骨骼变化情况的比较
2.2 2组病人矫治前后牙合、下颌平面和牙齿变化的比较 矫治前,2组病人间牙合、下颌平面变化、牙齿变化各指标差异均无统计学意义(P>0.05);矫治后,F组L1-MP高于S组(P<0.05),其余各指标2组间差异均无统计学意义(P>0.05)。与矫治前相比,2组病人矫治后ii/OLP、mi/OLP均增大,is/OLP、U1-NSL均减小(P<0.05~P<0.01),F组L1-MP升高(P<0.01),其余各指标差异均无统计学意义(P>0.05)(见表2)。

表2 2组病人矫治前后牙合、下颌平面和牙齿变化的比较
2.3 2组病人矫治前后测量样本变化的比较 矫治前后,2组病人间测量样本各指标差异均无统计学意义(P>0.05);与治疗前相比,2组治疗后is/OLP-ii/OLP、ms/OLP-mi/OLP、is/OLP-A/OLP均减小,S组ii/OLP-Pg/OLP治疗后减小,差异均有统计学意义(P<0.05~P<0.01),其余各指标治疗前后差异均无统计学意义(P>0.05)(见表3)。
表3 2组病人矫治前后测量样本变化的比较
2.4 2组病人矫治前后前牙覆盖及磨牙关系的骨性、牙性变化情况 在前牙覆盖纠正及磨牙关系纠正方面,S组牙性因素和骨性因素引起变化的占比与F组比较差异均无统计学意义(P>0.05)(见表4)。
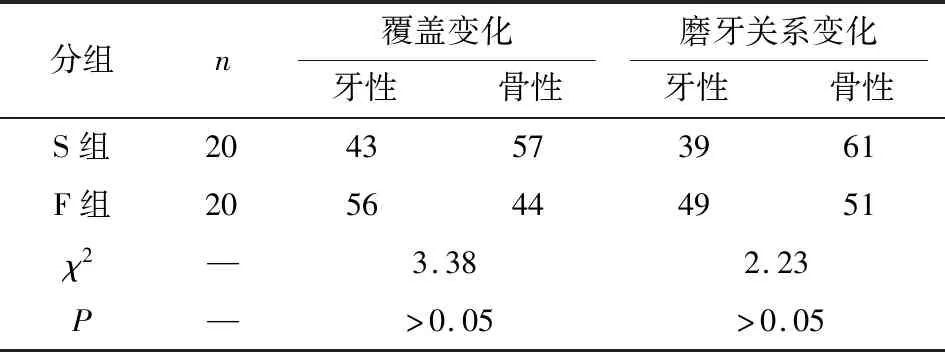
表4 2组病人矫治前后前牙覆盖及磨牙关系的骨性、牙性变化构成情况(%)
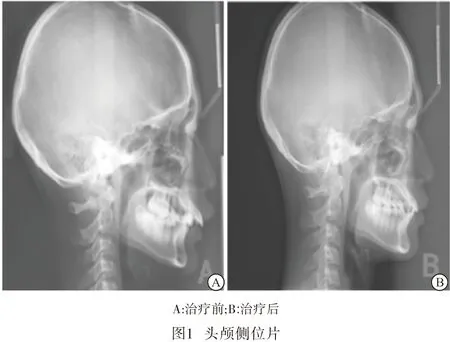
2.5 典型病例 病人,男,首诊年龄12岁;病人主诉:上牙前突影响美观;检查:恒牙列,尖牙、磨牙关系均为远中关系,前牙为Ⅲ度深覆牙合,深覆盖为 9 mm,上下牙列拥挤度为轻度,侧貌为凸面型,下颌明显后缩,两侧颞下颌关节无明显异常。根据头颅侧位片判断处于 CVMS Ⅱ期(见图1),诊断为AngleⅡ类1分类、骨性Ⅱ类、下颌后缩。采用SGTB矫治器联合固定矫治后效果良好(见图2)。
3 讨论
功能性矫治器主要是通过病人对矫治装置的持续佩戴,使下颌被迫处于持续的前伸状态,从而改善口颌系统的功能,将生长潜力充分发挥,实现对青少年儿童错牙合畸形最大限度的干预[10]。早期临床上使用的功能性矫治器以Twin-block(TB)为主,通过上下颌两个颌垫的锁结斜面,使病人在咬合的过程中下颌置于前伸位[11]。SGTB矫治器主要是通过对TB的结构改良和优化,使上颌的牙合垫可以粘结固定,还可以在双侧前磨牙的位置预置托槽,进行早期排齐,加快治疗速度[12]。上颌粘结固定也就意味着无法自行取下清洗,对于口腔卫生的控制就要严格要求,否则容易造成牙周问题。Forsus矫治器主要是借助弹簧的持续弹力对下颌骨产生持续作用力,结合固定矫治使用克服了因病人依从性不佳带来的不利影响。有学者[13-14]研究显示Forsus在使用过程中也会产生一些不良影响,比如下前牙脱落等。
本研究利用Pancherz分析法[15-16]将SGTB和Forsus 2种功能性矫治器进行对比分析。Pancherz分析法是在同一稳定坐标系OL/OLP中完成,能集中反映Ⅱ类错牙合病人骨及牙在矢状方向治疗前后的改变量及比例,多用于功能性矫治前后的疗效对比[17]。本研究对病人治疗前后的牙合平面OL进行统计后发现两者之间的差异性并不显著,说明治疗前后的水平参照轴无明显变化,测量所得出的数据较为可靠,进而为SGTB与Forsus功能性矫治器的临床应用效果评估提供了重要的参考依据。Ⅱ类错牙合的改善一般包括牙性和骨性两方面,Pancherz分析法能够将牙性和骨性分离开,为牙性与骨性矫治数据的计算提供支持,很好地评价功能性矫治器的主要骨性作用和次要牙性作用[18]。但Pancherz分析法的应用也存在一定的局限性,牙齿代偿性的倾斜、下颌平面的旋转等问题并没有涉及,本研究结合部分传统测量项目,为矫治前后的疗效做出相对全面的评价。
本研究2组病人治疗前后的指标出现了以下变化:(1) SNB均变大,ANB均减小,上下颌骨关系达到正常,主要由B点随下颌骨生长而前移来实现,B点分别平均前移4.57 mm和3.15 mm;(2) Pg/OLP、Pg/OLP+Co/OLP均增大,颏前点分别平均前移4.36 mm和3.49 mm,下颌骨长度分别平均增加4.55 mm和3.78 mm,而Co/OLP变化不明显说明下颌骨绝对长度的增加主要来自于下颌骨体部的生长而髁状突矢状向的生长并不明显,本研究未拍摄颞下颌关节片,针对于髁状突的改建机制有待进一步研究;(3)is/OLP均减小,ii/OLP随下颌骨的生长前移而增大使得is/OLP-ii/OLP减小,前牙覆盖平均减小6.20 mm和5.61 mm,由治疗前大于5 mm的深覆盖改善为浅覆盖;(4)ms/OLP均无明显变化,mi/OLP随下颌骨的生长前移而增大使得ms/OLP-mi/OLP减小,磨牙关系由治疗前的远中关系调整为治疗后轻度近中或中性关系;(5)治疗后U1-NSL均较治疗前减小,说明2组治疗后上切牙的唇倾度均得到改善。以上表明这2种矫治器对骨骼、牙齿方面的改善均有良好效果,与易颖煜等[7,19]的研究结果相符。F组L1-MP治疗后增大(P<0.01),且与S组比较差异亦具有统计学意义(P<0.05),说明SGTB矫治器对下切牙唇倾的控制优于Forsus矫治器,而Forsus矫治器导下颌向前存在导致下前牙过度唇倾的可能,后者与REKHAWAT等[20-21]的研究结果相符,对于治疗前下前牙已有唇倾的病人慎用,且临床上要注意采取辅助措施。S组治疗后ii/OLP -Pg/OLP值减小,差异有统计学意义,也在一定程度上说明SGTB矫治器对下切牙的控制较好或者对颏部发育的影响稍优于Forsus矫治器。
根据Pancherz分析法,在前牙覆盖的纠正中,牙性改变由上中切牙相对于上颌骨基骨的舌向移动及下切牙相对于下颌基骨的唇向移动共同完成,骨性改变由下颌骨相对于上颌骨的向前生长来实现。骨牙改变比例,S组牙性因素占43%,骨性因素占 57%;F组牙性56%和骨性44%;在对磨牙关系进行纠正的过程中,牙性改变由上颌磨牙相对于上颌基骨的向后移动及下颌磨牙相对于下颌基骨的向前移动来实现,骨性改变也是由下颌骨相对于上颌骨的向前生长来实现。S组病人中牙性与骨性因素的占比分别为39%、61%,F组分别为49%、 51%。2种矫治器在前牙覆盖减小和磨牙关系的改善方面骨牙改变量无明显差异。
综上所述,SGTB矫治器对AngleⅡ类1分类骨性错牙合畸形具有良好的矫治效果,且在下切牙唇倾的控制方面优于Forsus矫治器。

