局部组织氧饱和度对腰丛-坐骨神经阻滞后下肢麻醉效果的评估
姜慧 代开丽 谢本发
摘要:目的:評估局部组织氧饱和度对腰丛-坐骨神经阻滞后下肢麻醉效果。方法:2021年12月-2022年3月我院接受腰丛-坐骨神经阻滞下肢麻醉的62例患者,按阻滞效果分组,其中阻滞成功的31例设作成功组,阻滞不成功的31例设作不成功组,对两组麻醉效果比较。结果:成功组心率、患侧肌力差、平均动脉压均高于不成功组;成功组感觉神经恢复时间、运动神经恢复时间均长于不成功组;成功组阻滞侧股骨中段、远段区域局部组织氧饱和度高于不成功组,差异显著,P<0.05。结论:通过对局部组织氧饱和度的变化,评价经阻滞麻醉效果,具有重要价值,可推广应用。
关键词:局部组织氧饱和度;腰丛-坐骨神经阻滞;麻醉效果;
【中图分类号】 R745.4+2 【文献标识码】 A 【文章编号】2107-2306(2022)07--01
通过超声观察神经走向,对注射药物局部扩散情况进行观察,确保麻醉精确性,保证神经阻滞安全[1]。抑制局部神经感觉、运动的分支,抑制神经支配区域外周血管、腺体的自主神经功能。外周神经阻滞虽然会对肢体近端产生抑制作用,不易发生皮肤温度改变。通过观察肢端皮肤温度的变化,可以对外周神经支配肢体神经阻滞情况进行研究[2]。本研究通过对中段局部组织氧饱和度的监测,对神经支配区阻滞效果进行评价,报道如下。
1 资料与方法
1.1一般资料
2021年12月-2022年3月我院接受腰丛-坐骨神经阻滞下肢麻醉的62例患者,按阻滞效果分2组。成功组:男女比17:14;最小60岁,最大81岁,均(71.23±2.87);手术ASA分级:Ⅲ级22例、Ⅳ级9例;不成功组:男女比18:13;最小61岁,最大79岁,均(70.87±2.92);手术ASA分级:Ⅲ级21例、Ⅳ级10例;两组资料比较,无统计学差异,P>0.05可比较。
纳排标准:入选病例经影像学确诊接受单侧下肢相关手术,所有患者均签署手术和麻醉同意书,经ASA分级为Ⅲ级和Ⅳ级;排除凝血功能障碍,严重肝肾功能不全和穿刺处感染、肿瘤等疾病的患者。
1.2方法
两组在手术室连接心电监护,维持吸氧,超声引导下,通过线阵探头,开展腰丛-坐骨神经阻滞,以神经阻滞针1%利多卡因局麻。平面内法进针在神经根管L4使用0.5%罗哌卡因取20mL麻醉。于坐骨结节、股骨大转子连线中点实施坐骨神经阻滞,平面内法穿刺后,取25ml的0.4%罗哌卡因麻醉。
连接4个传感器探头局部组织氧饱和度监测器,对侧股神经支配区中段检测,以针刺试验确定对神经支配区阻滞情况,隔5min检测1次,共检测3次。
1.3观察指标
统计两组心率、患侧肌力差、平均动脉压、感觉神经恢复时间、运动神经恢复时间、阻滞侧股骨中段局部组织氧饱和度等数据,结果做统计学比较。
1.4统计学方法
数据SPSS22.0统计学分析,计数资料【n(%)】表示,χ2检验;计量资料【x±s】表示,t值检验,P<0.05说明差异明显。
2 结果
2.1分析心率、患侧肌力差、平均动脉压
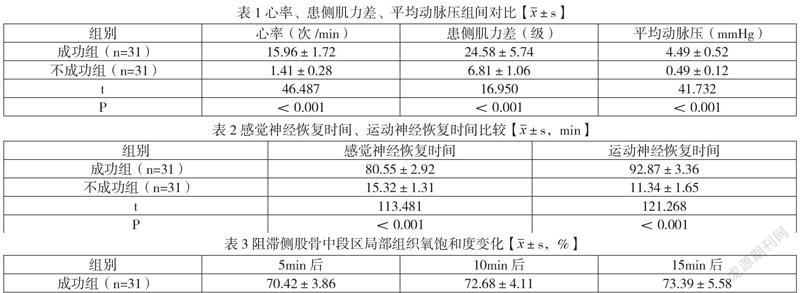
成功组心率、患侧肌力差、平均动脉压均高于不成功组P<0.05,见表1;
2.2分析感觉神经恢复时间、运动神经恢复时间
成功组感觉神经恢复时间、运动神经恢复时间均长于不成功组,见表2;
2.3分析局部组织氧饱和度
干预5min后、10min后、15min后,成功组阻滞侧股骨中段局部组织氧饱和度高于不成功组,P<0.05,见表3。
3 讨论
老年人由于身体机能退化,在手术过程中,会影响对手术的耐受力,有些患者麻醉后甚至不能顺利完成气管插管,使预后受到影响[3]。下肢手术多选择椎管内麻醉,能取得完全镇痛作用,可是,阻滞过广,会导致血流动力学发生紊乱,影响麻醉的安全性,进而对手术安全造成不良影响[4]。神经阻滞成功,神经支配区血流会发生改变,而局部组织氧饱和度会明显上升。所以,可以通过对此区域浓度观察,确定阻滞是否成功,评价麻醉效果[5]。
综上所述,通过对局部组织氧饱和度的变化,评价经阻滞麻醉效果,具有重要价值,可推广应用。
参考文献:
[1]王万平,盛木兰,江建庭.超声引导下腰丛-坐骨神经阻滞麻醉对行下肢骨科手术患者血流动力学的影响[J].医疗装备,2021,34(22):80-81.
[2]陈沛镔.老年下肢骨科手术中应用超声引导下改良髂筋膜腔隙阻滞联合坐骨神经阻滞麻醉的临床效果[J].影像研究与医学应用,2020,4(16):203-204.
[3]刘桦,谭间梅,林国锐.超声引导下腰丛联合坐骨神经阻滞麻醉用于老年下肢骨科手术的效果[J].中国医药指南,2020,18(12):77-78.
[4]董铁成.腰丛-坐骨神经联合阻滞在老年人下肢手术中的麻醉效果、安全性及血流动力学的影响分析[J].世界最新医学信息文摘,2019,19(A2):37+39.
[5]李思盈,雷鹤寿,李凯,等.局部组织氧饱和度对腰丛-坐骨神经阻滞后下肢麻醉效果的评估[J].重庆医学,2020,49(04):561-564+568.

