大组织切片技术应用于前列腺癌诊断中的有效性评价
张秀娟
前列腺癌(prostatic cancer,PCa)的临床发病率较高,且常规疗法为根治手术。术后正确判断病理结果可指导术后疗法,合理决定是否需要进行内分泌辅助治疗[1]。现阶段,常规切片是较常用的标本处理技术,其将切除后的前列腺组织切成20余个大小接近的组织块,而后进行病理检查。但是此种方法会破坏前列腺组织的完整度,加之癌细胞在整个前列腺组织中不等分散,可能会因多个切片处理影响癌细胞的原本生理结构。为此,大组织切片技术备受关注,其采取完整切面分层次取材的方法可以确保组织完整[2]。有研究证实[2],大组织切片可以高效检出手术切缘和微小病灶。为此,本研究回顾性分析2018年8月—2020年5月院内诊治的79例PCa患者,评价大组织切片的诊断效用。
1 资料与方法
1.1 一般资料
收集2018年8月—2020年5月院内诊治的PCa患者79例。本研究经医院医学伦理委员会审核后开展;所有患者以及家属对研究知情而且完全同意。回顾分析患者基本资料,依据不同切片方法分为A组41例,年龄42~75岁,平均(58.32±2.75)岁;体质量指数21~26 kg/m2,平均(23.52±1.32)kg/m2。B组38例,年龄41~77岁,平均(58.85±2.66)岁;体质量指数22~28 kg/m2,平均(23.84±1.82)kg/m2。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。研究开始前已通过法律文件取得了患者的授权。
纳入标准:(1)经病理切片明确诊断为PCa;(2)术前接受全身骨扫描、腹部B超与MRI等检查;(3)于我院接受治疗与护理,且留存的临床资料较为完整、详细;(4)患者依从性较高。排除标准:(1)癌细胞骨骼转移患者;(2)癌细胞内脏转移患者;(3)伴有精神类疾病或语言功能障碍,无法进行充分沟通患者。
1.2 方法
仪器选择电化学发光仪、数字病理扫描仪、全自动组织脱水机、大组织切片机、大组织包埋盒和盖玻片等、生物色标剂、超低温冰箱、室温石蜡切片柜。B组采用常规组织切片法:将组织离体后放置在甲醛溶液(4%)内固定24 h,切取输尿管、前列腺四周和精囊组织。以病灶穿刺位置为准,于冠状位取材后编号。进行脱水-浸蜡包埋-切片染色(HE染色)-封片处理。A组采用大组织切片法:离体标本左侧染色绿色、右侧染色黄色,并进行吹干。将大组织充分浸泡在甲醛溶液(4%)中有效固定。固定24 h后从前列腺尖部开始取材(厚度约为0.4 cm),至基底冠状面,编号。用大组织网状包埋盒(6.5 cm)平铺并展开组织,而后按压和固定。再次浸泡至甲醛溶液(4%)中,固定标本中央处组织,时间同为24 h,而后脱水-透明-浸蜡处理。操作时选择二次包埋法,充分冷冻后融蜡并修正。匀速平推切片,厚度5 μm,保证切片完整。载玻片捞片的规格为2.5 cm×6.0 cm×8.0 cm,取得切片样本后,进行HE染色后封片。借助数字病理扫描系统扫描图像,而后经NDP-Scan软件扫描焦点以及区域,区间为40~50倍,保存信息。
1.3 观察指标及评价标准
记录两组的手术时间与前列腺体积、病理特征,其中Gleason分级标准为:1级(1分),腺体互相分离且排列密集,边界清晰;2级(2分),肿瘤侵袭周边组织,腺体稀松排列,存在异型性;3级(3分),腺体大小不一,浸润性生长,且形态无规则,腺体间不融合,管腔清晰;4级(4分),腺体融合呈筛孔状,或细胞呈环形排列,细胞内不存在腺腔;5级(5分),低分化癌表现,腺管不明显,呈细胞条索单双排排列或实性细胞巢排列[3]。TNM病理分期标准:PT2a为癌细胞在器官内;PT3b为癌细胞侵袭前列腺包膜外;PT4为癌细胞侵袭精囊外组织。最后,通过对比图像情况,分析病灶边缘与微小病灶情况。
1.4 统计学分析
数据处理经由SPSS 21.0统计学软件完成,计量资料以(±s)表示,经t检验,计数资料以率(%)表示,经χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组手术时间与前列腺体积数值比较
A组的手术时间接近B组,前列腺体积略小于B组,差异无统计学意义(P>0.05)。见表1。
表1 两组的手术时间与前列腺体积数值比较(±s)

表1 两组的手术时间与前列腺体积数值比较(±s)
组别 例数 手术时间(min) 前列腺体积(cm3)A组 41 138.52±20.32 45.26±2.65 B组 38 139.85±20.49 46.01±2.77 t值 - 0.290 1.230 P值 - 0.773 0.223
2.2 两组病理特征比较
A组的病灶切缘阳性率和微小病灶检出率显著高于B组,差异有统计学意义(P<0.05)。两组淋巴结转移率、侵犯精囊率与术后Gleason评分提升率比较,差异无统计学意义(P>0.05)。A组术后Gleason评分为(7.75±1.02)分,B组为(7.86±1.09)分,差异无统计学意义(t=0.463,P=0.644)。见表2。

表2 两组病理特征比较[例(%)]
2.3 两组TNM病理分期情况比较
两组TNM病理分期情况比较,差异无统计学意义(P>0.05)。见表3。

表3 患者TNM病理分期情况比较[例(%)]
2.4 两组切缘阳性和微小病灶图像比较
图像显示A组可多层次且全面地显示病变类型,且能准确采集图像和定位病灶,进而高效分辨切缘阳性部位以及微小病灶。图1A为A组前列腺切缘图像,箭头处为切缘阳性部位,HE×100;图1B为B组前列腺切缘图像,箭头处为切缘阴性部位,HE×40。见图1所示。
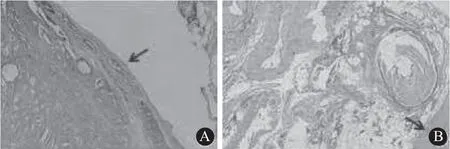
图1 两组前列腺切缘比较图像
图2C为A组微小病灶部位,HE×100;图2D为B组微小病灶部位,其较难被发现,HE×200。见图2所示。

图2 两组微小病灶比较图像
3 讨论
根治手术是前列腺癌的主要术式,术后病理诊断能够确定肿瘤性质,进而决定是否继续采取内分泌治疗,且能作为手术效果的评价指标,判断治疗预后。常规组织切片是较为常用的检查技术,临床研究提示[5],常规前列腺根治手术的标本病理检查中,需要将前列腺切成细碎的小块状,一般情况下,应切开40~60块,部分检查中要求切开的块数更多。临床处置程序较为繁琐,且病理诊断医师的阅片工作量也较大,会对检测造成较为严重的影响。且这种检测方式会对取得的前列腺组织造成一定破坏,无法充分体现前列腺组织的完整情况,对诊断效果造成影响。而大组织切片技术在制片时要求在最大程度上保留前列腺组织,临床研究提示[6],与常规切片技术的质量相比,大组织切片技术的质量较好。从厚度与染色两个角度进行比较后显示,大组织切片的制片质量与常规制片的质量无显著差异。但大组织切片技术无需将取样组织切碎,能在最大程度上保持取样组织的完整性,且临床中所需的制片数量相对较少,能在一定程度上减少制片的工作量。病理师在进行诊断时也能对组织进行全面的观察,从而提升诊断准确率。临床研究提示[4],大组织切片技术可以充分保留前列腺每个区域和各个切缘的肿瘤侵犯情况,具有较好的临床应用价值。
本研究结果显示,两种切片技术的手术时间、前列腺体积比较,差异无统计学意义(P>0.05)。提示两种技术的诊断价值比较排除了手术和腺体体积等因素,严谨性更强。能够基本维持的切片结构的相对完整,且具有较清晰形态。但B组对于切缘的取材局限性较明显,无法明确显示肿瘤与切缘之间的距离,从而导致无法提高切缘阳性率,也无法充分预防假阴性情况的发生[7-9]。A组病灶切缘阳性率和微小病灶检出率显著高于B组(P<0.05)。且A组对于淋巴结转移率、侵犯精囊率与术后Gleason评分提升率与B组接近(P>0.05),A两组TNM病理分期情况比较,差异无统计学意义(P>0.05)。本研究结果提示A、B两组均能明确PCa的病理分级,有效评估术后风险,且对于病灶的定位更为精准。此外,大组织切片技术能够保留腺体形态的完整性,临床医生通过学习病理标本特征可以有效判断前列腺形状与大小的个体差异,评估手术是否造成前列腺组织残留或是肠壁组织粘连等,进而制订下一阶段治疗方案[10-11]。PCa的主要特点是多灶性,影像学技术能够在术前判断肿瘤位置和大小,但其精准性有限[12]。
临床研究提示,大组织切片可以对比于术前影像学特征,进而判断肿瘤位置和影像学之间的关联性,可提升阅片技术,有效提高术前诊断准确率[13]。更为重要的是,临床医生和病理科医生能够根据大组织切片技术所得出的结果制订下一步治疗方案,改进手术流程。为保证大组织切片技术的诊断效果,在操作期间需要注意以下问题[14]:(1)按时更换试剂,由于切片制作所选用的试剂具有挥发性,会使其浓度降低,进而影响切片制作的准确度,因此需要及时更换试剂。(2)前列腺组织块需要平整性按压,取材时要保证切面平整,分片固定时也要适度按压,防止卷曲。包埋时要保证组织块平铺,必须保证切片平整。(3)操作熟练,切片期间需要操作者熟知切片机的操作原理,精细调节切片机参数,确保参数合理,且能及时发现切片问题,并立即解决,保证切片质量。(4)部分临床研究提示[15],在开始取样前,需注意对患者进行心理护理,保证患者取样时的心理情绪处于稳定的状态。避免因患者的情绪问题而对取样造成影响。院内可对护理人员进行适当的培训。
综上所述,大组织切片可以作为PCa病理诊断的首选技术,其可判断前列腺切缘的实际阳性率,高效检出微小病灶,诊断精准度更高,可以在病理诊断中广泛性使用。

