血管内栓塞介入治疗前交通动脉瘤的疗效及预后分析
李万军,李智鹏,王万卿,任增玺
(1.河南省平顶山市第二人民医院神经外一科,河南 平顶山 467000;2.南昌大学)
前交通动脉瘤在大脑前循环动脉瘤中较为常见,颅内动脉瘤高发于此,发生率占所有颅内动脉瘤的30%左右。临床上发现前交通动脉瘤的结构颇为复杂,以往采用血管外显微手术治疗动脉瘤,存在损伤血管的情况,严重影响患者预后,故寻求一种对神经血管损伤更小的治疗方法至关重要[1]。血管内栓塞介入治疗是一种新型微创手术,可减少蛛网膜下腔出血对神经的刺激,改善患者临床症状[2]。本文探讨血管内栓塞介入治疗前交通动脉瘤的疗效及预后,为该疾病的临床治疗提供参考,报道如下。
1 资料与方法
1.1 一般资料
选择2018年1月至2020年2月本院收治的前交通动脉瘤患者87例,分为显微手术组44例与介入组43例。介入组男27例,女16例;年龄31~58岁,平均(43.25±5.58)岁;Hunt-Hess分级:Ⅰ级3例、Ⅱ级7例、Ⅲ级14例、Ⅳ例17例、Ⅴ级2例;动脉瘤直径:<5mm 4例、5~10mm 15例、11~25mm 20例、>25mm 4例。显微手术组男25例,女19例;年龄32~59岁,平均(43.51±5.43)岁;Hunt-Hess分级:Ⅰ级4例、Ⅱ级8例、Ⅲ级13例、Ⅳ例18例、Ⅴ级1例;动脉瘤直径:<5mm 5例、5~10mm 17例、11~25mm 19例、>25mm 3例。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 入选标准
诊断标准:根据头颅CTA或者脑血管数字减影造影检查,确诊为前交通动脉瘤。纳入标准:(1)符合《欧洲卒中组织颅内动脉瘤和蛛网膜下腔出血处理指南》[3]中关于前交通动脉瘤的诊断;(2)术前Hunt-Hess分级Ⅰ~Ⅴ级;(3)患者临床资料完整。排除标准:(1)合并其天严重脏器疾病;(2)神经或精神异常;(3)合并其天恶性肿瘤;(4)活动性出血。
1.3 方法
介入组:患者全身麻醉取仰卧位,气管插管,行腰大池引流术,术前头颅CT和脑血管数字减影造影检查结果可用于精确定位病灶,高倍显微镜观察瘤颈,头架固定头部,切开硬膜,根据患者情况选择是否开放侧裂池、视交叉池等,使用三维DSA(美国通用电气公司,Innova4100)影像学工作站上重建的三维影像观察手术角度,放大造影,使用路线图进行栓塞手术,常规使用可脱式弹簧圈[国食药监械(进)字2013第3770981号(更)],栓塞完毕后即刻进行造影,以显示动脉瘤栓塞情况。显微手术组:患者全身麻醉取仰卧位,经翼点入路,进入头颅,在显微镜下夹闭前交通动脉瘤体,电凝残端,确定无出血后,采用罂粟碱棉片湿敷瘤体动脉。
1.4 观察指标
(1)围术期指标:比较两组患者手术时间、术后自主呼吸恢复时间、出血量及导管拔除时间。(2)神经功能:采用美国国立卫生研究院卒中量表(National institutes of health stroke scale,NIHSS)评价患者术前及术后1个月的神经功能[4],主要包括意识水平、凝视、视野等14项,分值范围为0~42分,得分越高表示患者神经功能受损越严重。(3)认知功能:采用简易智力状态检查量表(Mini-mental state examination,MMSE)评价患者术前及术后1个月的认知功能[5],共包括定向力、即刻记忆、注意力等5个方面,分值范围为0~39分,得分≥26分表示认知功能正常。(4)预后:采用门诊复诊的方式对患者预后情况进行随访,随访时间为术后1年,采用格拉斯哥预后量表(Glasgow outcome scale,GOS)评价患者预后[6],该量表共包括5级,Ⅰ级:死亡;Ⅱ级:持续性植物状态;Ⅲ级:重度残疾;Ⅳ级:中度残疾,基本能生活自理;Ⅴ级:恢复良好。
1.5 统计学方法
2 结果
2.1 围术期指标
介入组手术时间及导管拔除时间均短于显微手术组,术中出血量多于显微手术组,差异有统计学意义(P<0.05),两组自主呼吸恢复时间比较,差异无统计学意义(P>0.05)。见表1。

表1 两组患者围术期指标比较
2.2 NIHSS及MMSE评分
两组术前NIHSS及MMSE评分差异无统计学意义(P>0.05),术后介入组NIHSS低于显微手术组,MMSE评分高于显微手术组,差异有统计学意义(P<0.05)。见表2。
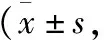
表2 两组患者NIHSS及MMSE评分比较分)
2.3 GOS分级
介入组GOS分级高于显微手术组(P<0.05)。见表3。
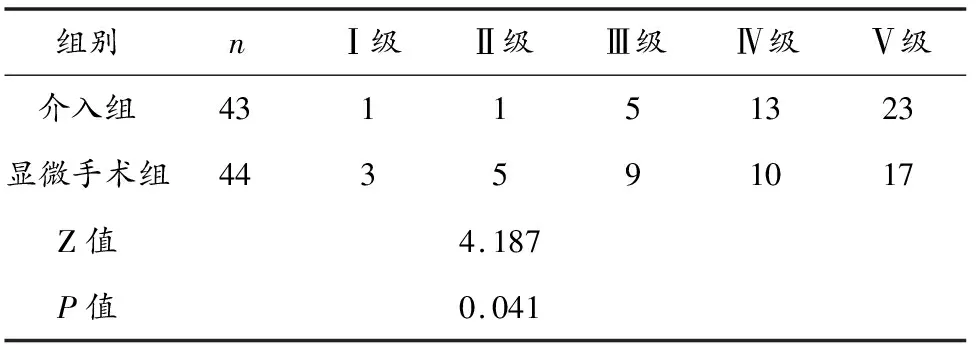
表3 两组患者GOS分级比较(例)
3 讨论
前交通动脉指大脑前动脉在视交叉外侧处由颈内动脉向前近直角发出、左右大脑前动脉中间以横支相连的动脉区域,主要组成大脑动脉环,颅内动脉瘤高发于此,临床表现为纵裂及大脑直回等部位的血肿[7-8]。显微手术是治疗前交通动脉瘤的常用术式,但近年来研究发现,显微手术治疗时术中暴露操作视野具有较大难度,可能会损伤正常穿支血管,影响患者神经功能[9-10]。随着临床上介入性材料使用经验不断增加,血管内栓塞介入治疗应用越来越广泛。研究显示,血管内栓塞介入治疗前交通动脉瘤,可达到永久完全闭塞动脉瘤的目的,且能防止破裂再次出血[11]。本文结果显示,介入组术后NIHSS评分低于显微手术组,MMSE评分高于显微手术组,说明应用血管内栓塞术治疗,可减轻患者神经功能缺损程度,改善其认知功能,这主要是因为血管内栓塞介入治疗可缩小肿瘤对神经搏动性冲击,减轻蛛网膜下腔出血对神经的刺激,起到改善神经功能的作用[12-13]。本文还发现,介入组手术时间及导管拔除时间均短于显微手术组,术中出血量多于显微手术组,说明血管内栓塞术治疗可缩短手术时间,促进术后恢复,但会增加术中出血量,与既往研究结果相符[14]。需注意的是前交通部位较深,破裂出血时会出现额叶血肿等并发症,手术治疗时需避免肿瘤破裂出血。
显微手术治疗前交通动脉瘤虽具有创伤小等优点,但术后较大概率出现再次出血,严重影响患者术后恢复。相关研究指出,血管内栓塞术治疗可在减少动脉瘤体积的同时,减轻其对神经的搏动性冲击,起到改善预后的作用[15]。本文发现,介入组GOS分级高于显微手术组,说明应用介入术治疗可改善患者预后,这主要是因为血管内栓塞介入治疗成像清晰,能更加精确地到达患处并栓塞动脉瘤,通过人为控制导入操作、稳定固定弹簧圈等,减少治疗时间及术后不良并发症的发生,改善患者预后。
综上所述,前交通动脉瘤使用血管内栓塞术可有效减短治疗时间,改善预后,减轻神经功能受损程度。

