全麻与腰麻对剖宫产产妇血流动力学波动及新生儿的影响
杨帆
(九江市妇幼保健院麻醉科,江西 九江 332000)
随着人们观念转变及医疗技术的发展,近年来剖宫产(cesarean section,CS)率不断升高。CS术中麻醉是重要环节之一,CS术中镇痛方式较多,如腰麻、全麻均为临床产妇常用的麻醉方式[1-3]。研究[4]表明,全麻药物可能会抑制新生儿呼吸,在实际操作及护理管理中的要求十分严格;腰麻镇痛水平易于控制,可显著松弛产妇肌肉,但术后发生低血压、胎儿缺氧可能性较高[5]。临床中关于全麻、腰麻产妇血流动力学波动和新生儿健康状态研究较少。基于此,本研究旨在探究全麻与腰麻对CS产妇血流动力学波动及新生儿的影响,现报道如下。
1 资料与方法
1.1 临床资料 选取2019年5月至2020年12月于本院分娩行全麻CS的41例产妇作为观察组,另选取同期行腰麻CS的43例产妇作为对照组。观察组年龄22~40岁,平均(28.64±6.00)岁;体质量43~84 kg,平均(68.04±10.69)kg;孕次1~3次,平均(2.40±0.91)次;孕龄38~42周,平均(40.65±0.91)周。对照组年龄20~39岁,平均(27.69±7.33)岁;体质量41~83 kg,平均(68.90±11.25)kg;孕次1~3次,平均(2.37±1.02)次;孕龄38~43周,平均(41.00±0.85)周。两组临床资料比较差异无统计学意义,具有可比性。所有产妇均对本研究知情同意并自愿签署知情同意书。本研究已通过本院伦理委员会审核批准。
1.2 纳入及排除标准 纳入标准:产妇产前各项指标正常;单胎且为足月生产;胎儿身体状况正常。排除标准:产妇有不良妊娠结局史;合并有严重产科、内科疾病;合并精神障碍。
1.3 方法 两组产妇均行常规产前检查,向产妇及家属详尽介绍剖宫产过程、注意事项及配合要点,护士向家属介绍需准备的物品;安抚产妇情绪,降低其机体应激能力,提高手术的安全性;术前,指导产妇排便,禁食禁饮,做好术前准备。术后根据产妇情况行静脉电子镇痛泵。
观察组采用全麻。采用1%瑞芬太尼1.5μg/kg、丙泊酚1.5 mg/kg、维库溴铵1.0 mg/kg进行麻醉诱导,注射时间控制在1 min内;待产妇肌肉放松后,选用合适的气管导管进行气管插管,术中采用微量泵持续泵入0.06 mg/(kg·h)的丙泊酚进行麻醉维持;期间密切关注产妇各项生理指标,尽量保持产妇术中血流动力学稳定。胎儿娩出后,静脉注射芬太尼4.0μg/kg及咪达锉伦0.05 mg/kg,手术结束前再给予芬太尼4.0μg/kg。
对照组采用腰麻。协助产妇取右侧卧位,在腰椎L3~4间隙行蛛网膜下腔穿刺,注射0.5%罗哌卡因3 ml,后协助产妇改为平卧位,手术床向左倾斜一定角度,期间密切观察产妇生理指标,保证产妇生命安全。
1.4 观察指标 ①术前、剖宫产切皮、取出胎儿时,检测两组产妇平均动脉压及心率。②新生儿娩出30 min后,检测氧分压、血氧饱和度及红细胞压积。③比较两组产妇手术相关参数,包括手术时间、术中输液量、麻黄素使用剂量及产后镇痛泵使用率。④产后第1、4、8、24、36、48小时,采用视觉模拟评分法(visual analogue scale,VAS)[6]评估产妇疼痛程度,要求产妇快速根据自身疼痛体验选择相应刻度,总分10分,分数与疼痛程度呈正相关。
1.5 统计学方法 采用SPSS 20.0统计软件进行数据分析,计量资料以“±s”表示,比较采用t检验,多组比较采用重复测量F检验,计数资料用[n(%)]表示,比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组产妇血流动力学比较 术前,两组产妇平均动脉压、心率比较差异无统计学意义;剖宫产切皮、取出胎儿时,两组产妇平均动脉压、心率均低于术前,但观察组高于对照组(P<0.05),见表1。
表1 两组产妇血流动力学比较(±s)

表1 两组产妇血流动力学比较(±s)
?
2.2 两组新生儿生理指标比较 两组氧分压、血氧饱和度、红细胞压积比较差异无统计学意义,见表2。
表2 两组新生儿生理指标比较(±s)
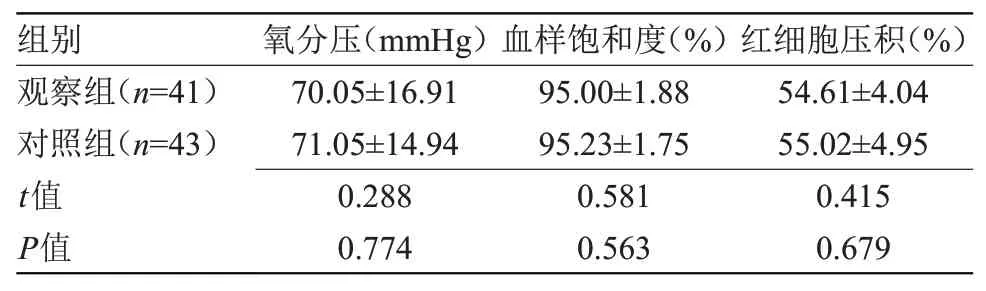
表2 两组新生儿生理指标比较(±s)
?
2.3 两组产妇术中相关参数、术后镇痛情况比较观察组手术时间短于对照组,术中输液量及麻黄素使用剂量均少于对照组,术后镇痛泵使用率低于对照组(P<0.05),见表3。

表3 两组产妇术中相关参数、术后镇痛情况比较
2.4 两组产妇不同时间点VAS评分比较 产后第1、4小时,观察组VAS评分高于对照组(P<0.05);产后第8小时,对照组VAS评分高于产后第1、4小时,观察组无显著变化,且观察组低于对照组(P<0.05);产后第24、36、48小时,两组VAS评分均逐渐降低,但观察组产后第24、36、48小时仍高于对照组(P<0.05)。两组分组因素与时间因素存在交互效应(P交互<0.001);分组因素与时间因素比较差异有统计学意义(P组间<0.001,P时间<0.001),见表4。
表4 两组产妇不同时间点VAS评分比较(±s,分)
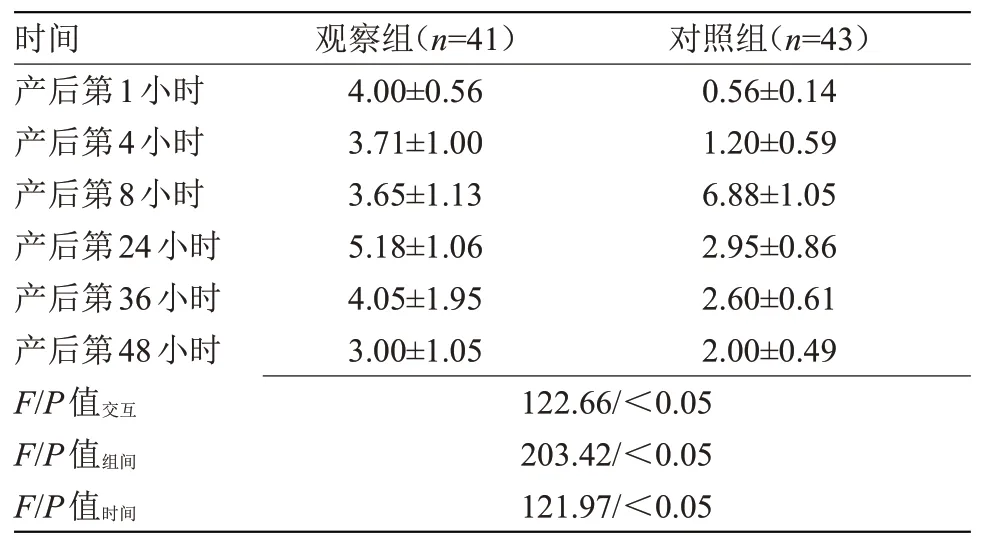
表4 两组产妇不同时间点VAS评分比较(±s,分)
?
3 讨论
本研究结果显示,术前,两组产妇平均动脉压、心率比较差异无统计学意义;剖宫产切皮和取出胎儿时,两组平均动脉压、心率均低于术前,但观察组高于对照组(P<0.05)。分析原因为,麻醉药物会促使血管扩张,从而降低母体的血压,减缓心率。而腰麻会阻滞交感神经,进一步降低心率。胎盘供血量会因母体血压的降低而减少,因此,使用腰麻的产妇需注意生理指标的变化,避免胎儿心率过度降低。本研究结果还显示,观察组手术时间短于对照组(P<0.05),分析原因为,全麻产妇处于入睡状态,医护人员可节约安抚产妇情绪时间[7]。王晓毅等[8]研究表明,全麻效果快、镇痛疗效好,能有效控制产妇呼吸,重度妊娠高血压及患有凝血功能异常的产妇更适合应用全麻。
腰麻引起的子宫压迫下腔静脉、体位转换不当等因素均会引起产妇低血压[9-10]。麻黄可素用于治疗腰麻产后低血压,因此,观察组麻黄素使用剂量多于对照组。胎盘的血流灌注对于胎儿的预后具有重要意义,腰麻产妇血压下降会影响新生儿预后,临床中常采用补充胶体液等方式进行缓解。本研究中,对照组产妇术中输液量大于观察组可能与此有关。杜唯佳等[11]研究表明,腰麻后低血压是腰麻产妇产后最常见的并发症,且会诱发恶心呕吐、胎盘低灌注等不良反应[12]。因此,需加强对腰麻产妇产后低血压的预测工作,指导产妇仰卧转换为左侧卧位,通过脉率变异性、仰卧位脉搏传导时间以评估其产后血压水平。与此同时,安抚产妇情绪,降低其焦虑等不良情绪,也可降低交感活性,从而降低产后低血压发生率。本研究中,对照组术后VAS评分低于观察组(P<0.05),可能与对照组产妇术后使用镇痛泵率较高有关。本研究结果显示,产后第8小时,对照组产妇VAS评分显著升高,可能是因腰麻的镇痛效果在6~8 h即消失,因此,此阶段产妇的疼痛感会增加。两组新生儿氧分压、血氧饱和度、红细胞压积比较差异无统计学意义,说明全麻、腰麻在规范操作下,对于新生儿健康影响无明显差异。
综上所述,全麻和腰麻均适用于CS,但与腰麻相比,全麻对CS产妇血流动力学影响较小,两种麻醉方式对新生儿的影响无明显差异,全麻产妇手术时间短,术中输液量、麻黄素使用剂量较少,值得临床推广应用。

