加减滋水清肝饮治疗肾虚肝郁型DOR的临床观察
叶晨书 沈明霞
卵巢储备功能减退(diminished ovarian reserve,DOR)即卵泡数量减少、卵子质量下降,临床可表现为月经规律改变、经量减少或不孕[1]。卵巢衰老会加速其他多个器官衰老[2],而DOR被视为卵巢开始衰老的早期阶段,此时若不及时干预,发展为卵巢早衰可能只需1~6年[3]。因此尽早诊断、干预DOR十分必要。目前激素替代治疗仍为主流,但其使用有较多禁忌证,且长期使用可能增加乳腺等激素靶器官潜在病变风险[4]。作者基于《傅青主女科》中“散肝郁、补肾水”的理论,立法滋水涵木,以滋水清肝饮为底方进行加减,治疗DOR肾虚肝郁型患者,疗效与西药人工周期相当,报道如下。
1 资料与方法
1.1 临床资料 选择2019年3月至2020年12月本院符合DOR肾虚肝郁型诊断的患者76例。西医诊断标准:参照《妇产科学》[5]及相关专家共识拟定。①月经第3天测定促卵泡素(follicle-stimulating hormone,FSH)10~25 U/L,或FSH/黄体生成素(luteinizing hormone,LH)值>3.0;②抗米勒管激素(anti-Müllerian hormone,AMH)<1.1 ng/mL;③窦卵泡计数(AFC)<6个。以上3项符合≥2项即可诊断[6]。中医诊断标准:参照《中医病证诊断疗效标准》和《中医妇科学》共同制定。①主症:月经周期改变,月经量少;②次症:头晕耳鸣、腰骶酸痛、情绪郁闷或烦躁、胸胁或乳房胀痛。③舌脉:舌淡黯苔薄,脉弦或沉。主症符合1项,次症符合≥3项,再参考舌象脉象即可诊断。纳入标准:①年龄18~40岁;②符合DOR肾虚肝郁证的诊断标准;③未同时使用其他药物;④愿意遵医嘱服药与复查。排除标准:①合并严重内科疾病;②严重肝肾功能不全;③因卵巢手术或化疗导致本病;④患有乳腺肿瘤或乳腺癌家族史;⑤未按规定用药或失访。按随机数字表法分为中药组和西药组各38例。中药组脱落3例,西药组脱落2例,最终纳入中药组35例、西药组36例统计。两组患者年龄、病程、治疗前卵巢功能指标、中医证候积分均无明显差异(P>0.05),具有可比性。见表1。
表1 两组患者基线资料比较(±s)
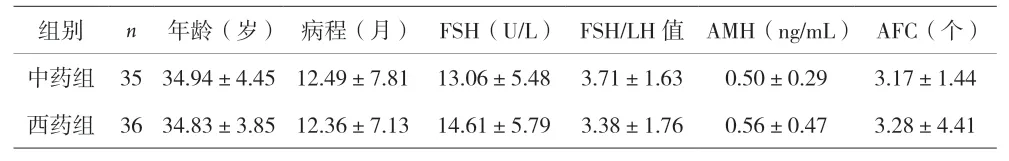
表1 两组患者基线资料比较(±s)
?
1.2 方法 (1)中药组:于月经干净第1天开始服用加减滋水清肝饮(柴胡9 g,白芍15 g,丹皮10 g,熟地20 g,杜仲10 g,菟丝子15 g,山药10 g,茯苓5 g,山茱萸10 g,当归10 g),1剂/d,早晚各服150 mL,经期停药,以3个月经周期为1个疗程。(2)西药组:于月经第5天开始服用戊酸雌二醇片(DELPHARM Lille S.A.S公司生产)2 mg,1次/d,共21 d。于服用戊酸雌二醇片第12天起加地屈孕酮片(Abbott Healthcare Products B.V公司生产)10 mg,2次/d,同服。连续治疗3个月经周期。
1.3 观察指标 (1)卵巢功能指标:血清FSH、FSH/LH值、AMH、窦卵泡计数。(2)中医证候积分:参照《中药新药临床研究指导原则》,对各项症状进行评分,按照无症状、轻、中、重将主症计为0、2、4、6分,次症计为0、1、2、3分。(3)安全性指标:化验血常规、肝肾功能,并将治疗过程中出现的其他不良反应进行记录。
1.4 疗效评定 疗效指数=[(疗前积分-疗后积分)/疗前积分]×100%[7]。①痊愈:月经周期、经量恢复至正常,临床症状完全或基本消失,疗效指数≥95%;②显效:月经周期恢复至(28±7)d,月经量少者经量较前增加1/3,临床症状明显改善,70%≤疗效指数<95%;③有效:月经周期、经量较治疗前改善,临床症状有所好转,30%≤疗效指数<70%;④无效:临床症状无改善甚至加重,疗效指数<30%。总有效率(%)=(痊愈例数+显效例数+有效例数)/总病例数×100%。
1.5 统计学方法 釆用SPSS21.0 统计软件。计量资料用(±s)表示,采用t检验。计数资料采用χ2检验。等级资料釆用秩和检验,P<0.05为差异有统计学意义。
2 结果
2.1 卵巢功能治疗前后比较 两组患者血清FSH、FSH/LH在治疗后均有所下降,且AMH、AFC较疗前提高(P<0.05)。治疗后两组FSH、FSH/LH、AMH、AFC差异无统计学意义(P>0.05)。见表2。
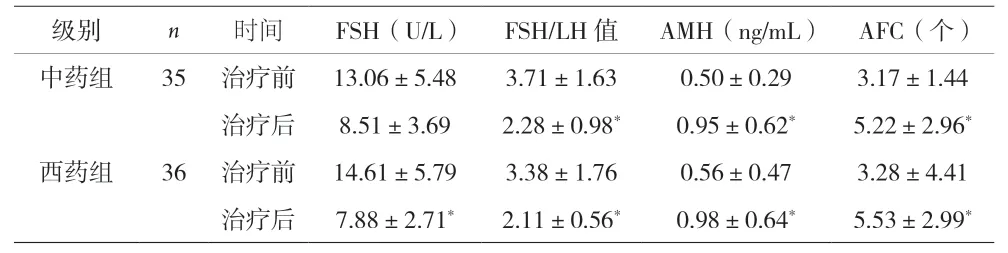
表2 两组患者治疗前后卵巢功能比较
2.2 中医证候积分治疗前后比较 两组患者中医主症、次症及总积分在治疗后均较疗前降低(P<0.05)。治疗后中药组次症积分与总积分均低于西药组(P<0.05)。见表3。
表3 两组患者治疗前后中医证候积分比较(±s)

表3 两组患者治疗前后中医证候积分比较(±s)
注:与治疗前比较,*P<0.05;与中药组比较,△P<0.05
?
2.3 两组临床疗效比较 中药组总有效率91%,西药组总有效率92%,两组比较差异无统计学意义(P>0.05)。见表4。

表4 两组患者总体疗效比较
2.4 安全性比较 服药期间,中药组无不良反应,西药组1例患者诉服药后头痛、头晕,2例患者诉服药后乳房胀痛明显。血常规及肝肾功能未见异常。
3 讨论
DOR的病因与发病机制较为复杂,一方面可能由于染色体异常、先天性17-α羟化酶缺失等先天因素造成基础卵泡储备过少,另一方面则是由于卵巢手术或放化疗、感染、免疫疾病、环境与心理因素导致卵泡数量过早耗竭,此外仍有一些DOR无明确病因,被称为特发性DOR[8]。目前临床治疗DOR的方案有雌孕激素、脱氢表雄酮(DHEA)等[9]。雌孕激素序贯使用能建立人工周期,有效改善DOR患者性激素水平。但其使用有较多禁忌证,且可能发生头痛、阴道出血等不良反应,长期应用可能导致乳腺等激素靶器官的潜在病变风险,患者接受度不高。近年来,中医学以其“整体调节、治病求本”的特点,治疗DOR疗效甚佳,正日益受到重视。
DOR在中医可归为“经乱”“月经衍期”“不孕”。女子月经依赖于肾精的化生和肝气的疏泻。临床上所见DOR患者,多是肾虚与肝郁兼而有之。女性经、孕、产均耗伤精血肾气,且随年龄渐长,肾精日益衰弱,加之现代生活、工作的压力,又多有肝气郁结。
滋水清肝饮是调补肝肾的名方,载于《医宗己任编》,由清代医家高鼓峰创立,作者在原方基础上进行加减,药用柴胡、当归、丹皮、菟丝子、山茱萸、熟地、山药、茯苓、白芍、杜仲。方中熟地大补肾精;菟丝子、杜仲温补肾阳;当归、白芍滋养阴血;山药滋养脾阴;茯苓利湿化浊;山茱萸补养肝肾;柴胡疏肝解郁;丹皮清泄虚火,能散血分郁热,亦能避免温补太过。全方清、补兼施,滋肾阴、散肝郁、养肝血三管齐下。药理学研究表明,熟地、杜仲、菟丝子等药具有类雌激素样作用,其能作用于下丘脑-垂体-卵巢轴的不同环节调控生殖内分泌活动,其有效成分提取液能使雌性大鼠卵巢对促性腺激素的反应性升高,从而分泌更多的雌二醇。本资料结果表明,加减滋水清肝饮能有效降低DOR患者的FSH、FSH/LH值,提升AMH、AFC,且对临床症状有显著改善。
综上所述,加减滋水清肝饮能有效提升DOR患者的卵巢储备功能,还能显著改善耳鸣、腰酸、乳房胀痛等伴随症状,值得进一步研究与应用。

