老年人口腔衰弱的研究进展*
刘星,张雪梅
(1 四川大学华西护理学院/四川大学华西医院老年医学中心,四川成都,610041;2 四川大学华西医院老年医学中心,四川成都,610041)
随着人口老龄化加剧,与增龄相关的衰弱(Frailty) 逐渐成为老年医学领域的研究热点之一。衰弱是一种多维度的临床综合征,其核心特征是多系统生理储备下降及抗应激能力的减退,外界较小的刺激即可引发一系列的不良健康结局[1]。 既往关于衰弱的研究主要涉及身体衰弱(physical frailty,PF)、认知衰弱(cognitive frailty,CF)、社交衰弱(social frailty,SF)等[2-5]。 近年来有学者提出口腔衰弱(oral frailty,OF)也是衰弱的一种类型[6]。 OF 是PF早期的一个可逆阶段,如不加以干预,会逐渐进展到不可逆的PF 阶段,从而增加老年人多种不良健康结局风险[7]。 因此,早期识别OF 并尽早进行针对性干预,有助于避免或延缓不良健康结局的发生,对健康老龄化具有十分重要的意义。 此外,OF 是一个区别于口腔健康问题的新概念,其从老年人综合口腔功能改变对PF 的影响出发,有助于医护人员深层次理解和认知两者之间的关联,为PF 的早期干预提供新的途径和方法。 目前,国外对OF 相关研究开展较早,但研究主要聚焦于社区老年人OF 现状及影响因素,而国内尚未见相关临床研究报道。本研究对OF 定义、筛查与评估方法、流行病学、影响因素、不良结局进行综述,旨在为国内学者开展老年人OF相关研究及制定干预策略提供参考依据。
1 OF 的定义
OF 是2013年日本提出的一个新概念[8],是指与年龄相关的口腔功能减退。2014年东京大学高龄社会综合研究机构学者描述了OF 的特征,即口齿不清,存在吃饭时食物从口中溢出或出现呛咳以及咀嚼能力下降,能吃的食物越来越少等表现,但并未对OF 提出明确的定义。 2016年日本老年牙科协会提出了口腔功能减退症的诊断标准,并将OF 视为口腔功能减退症的早期阶段,而非一个独立的概念[9]。 2018年TANAKA 等[7]发表的一项纵向研究提出了OF 诊断的6 个指标,并明确了各指标的诊断界值,对比OF 和口腔功能减退症的评估指标及其界值,两者呈现出明显差别,由此日本老年牙科医学会正式提出OF 是一个区别于口腔功能减退症的独立概念[10]。2020年日本牙科协会将OF 定义为:一系列与衰老相关的导致口腔状况(牙齿数量、口腔卫生、口腔功能等)发生改变的现象或过程,并伴随着对口腔健康兴趣减退,身心储备下降,以及OF 发展导致进食障碍,总体影响是身心功能的恶化[11]。 OF是一个关注口腔功能的新概念,口腔健康问题累积起来可导致老年人身心功能的下降。
2 OF 的筛查和评估工具
2.1 OF 主客观筛查法
该方法由TANAKA 等[7]基于一项队列研究提出,包括6 个条目(见表1),其中前4 条为客观指标,后2 条为主观指标。 该方法采用二分制计分,回答“是”计1 分,回答“否”计0 分,总分0~6 分,≥3分为OF;1~2 分为OF 前期,0 分为非OF。 该评估方法是目前国外研究最常使用的方法,但缺点是需要牙科相关专业人员借助专业设备进行评估,难以用于日常筛查。
2.2 OF 指数-8(oral frailty index-8,OFI-8)
该量表由TANAKA 等[12-13]基于专家咨询法编制,包括8 个主观条目(见表2)。 如①②③项回答“是”,则每项计2 分;如④⑤项回答“是”,每项计1分;如⑥⑦⑧项回答“否”,每项计1 分。 得分范围为0~11 分,分数越高表明发生OF 的风险越高。量表总的Cronbach’s a 系数为0.692,具有良好的内部一致性,且OFI-8 得分每增加1 分,OF 发生风险增加1.3倍,需要长期照护的风险增加1.1 倍[12]。 该量表操作简便,无需借助专业设备,适宜于社区及门诊快速筛查OF 高风险患者,然而该量表是否适用于其他人群还有待验证。

表2 OFI-8 量表
2.3 OF 问卷
2017年HIHARA 等[14]参考日本老年牙科协会提出的口腔功能减退症的定义开发了该问卷,包括7个主观条目(见表3)。 问卷条目采用4 个等级进行评分,1 分不适用,4 分适用,总分越高表示发生OF的风险越高。该问卷仅在牙科老年患者中应用过,且未见信度、效度报道。
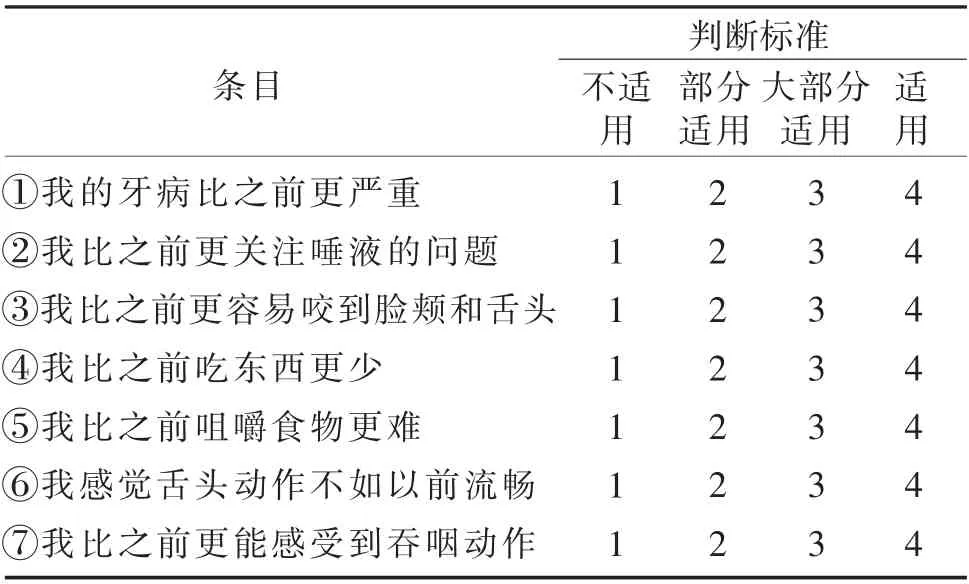
表3 OF 问卷
3 OF 的流行病学
目前,仅在日本相关研究中报道了OF 流行病学结果,大多数研究采用了TANAKA[7]主客观筛查法进行OF 筛查,且研究关注的对象主要为社区老年人。由于调查对象年龄、研究设计及样本量等因素影响,各文献报道的患病率有所差异。但尚未发现性别的差异。横断面研究中,2020年NISHIMOTO 等[15]对在日本千叶县柏市开展的队列研究数据进行分析,测得940 名平均年龄(76.3±5.1)岁老年人OF 的患病率为8.4%。 HIRONAKA 等[16]对682 名≥65 岁社区老年人的研究显示,男性与女性OF 的患病率分别为7.5%和10.8%,差异无统计学意义(P>0.05)。OHARA 等[17]对722 名平均年龄(79.1±4.5)岁社区老年人的研究显示,OF 的患病率为19.3%,这与I WASAKI 等[18]对1 054 名平均年龄77 岁社区老年人的研究结果(20.4%)相近。 HOSHINO 等[19]对769名≥65 岁社区老年人的研究显示,OF 的患病率为21.2%,OF 前期患病率为62.4%。KUGIMIYA 等[11]对679 名≥65 岁社区老年人的调查显示,OF 的总体患病率为22.5%,这也是关于日本社区老年人OF 患病率最高的数据。 不同于以上研究,KOMATSU 等[20]对380 名≥65 岁社区老年人研究中,将客观咀嚼能力评估材料由“变色口香糖”替换为“口香糖样的果冻”的结果显示,OF 患病率为14.0%。 纵向研究中,TANAKA 等[7]对2011 名≥65 岁社区老年人的研究显示,OF 的患病率为16.0%,OF 前期患病率为50.0%。HASEGAWA 等[21]采用6 个口腔功能状况指标(即牙齿数量、牙龈状况、咬合力、主观咀嚼功能、主观吞咽功能、口腔干燥)评估OF 的严重程度,测得427名≥65 岁老年人OF 的患病率为15.9%,OF 前期患病率为33.7%。综合以上数据,社区老年人OF 患病率为8.4%~22.5%,OF 前期患病率为33.7%~62.4%。
4 OF 的影响因素
4.1 人口社会学因素
4.1.1 年龄 调查结果显示[17-18,22],OF 的老年人较无OF 老年人年龄更大。HIRONAKA 等[16]研究显示,高龄是社区老年人OF 的独立影响因素(OR=1.075,95%CI=1.045~1.104,P<0.001)。 KUGIMIYA 等[11]的横断面研究发现,社区老年人OF 的患病率随着年龄的增大呈现出不断上升的趋势,65 ~69 岁为11.4%,70~74 岁为13.0%,75~79 岁为26.6%,80~84岁为31.4%,85 岁以上为43.9%。可能是随着年龄的增长,老年人口腔结构及功能发生增龄性改变,口腔生理储备功能逐渐下降,导致OF 发生发展。
4.1.2 文化程度和婚姻状况 研究发现[7,12,18],不同OF 状况的老年人受教育年限存在差异,OF 的老年人较无OF 老年人受教育年限更短。 NAGAYOSHI等[23]的研究结果显示,婚姻状况与男性的舌压呈正相关,但婚姻状况与女性的舌压之间没有得到有关联的证据。 舌压是OF 评估标准中的一项重要指标,由此可认为婚姻状况与OF 具有相关性,但仅限于男性。 有伴侣的男性与无伴侣的男性相比,舌压更高,可能的原因是已婚男性拥有社交网络和参加休闲活动的比例高于未婚男性[23],而日常社交与休闲活动更丰富的男性,与他人交谈和沟通更多,这有利于舌唇运动功能的维持,因此舌压更高。
4.2 不良饮食习惯
HIHARA 等[24]对744 名65 岁以上老年人的研究发现,“我不好好地咀嚼食物”这一条目与老年人OF 的主观症状相关。 OHARA 等[17]对722 名平均年龄(79.1±4.5)岁社区老年人的研究发现,单独进食是OF 的独立影响因素(OR=1.820,95%CI=1.140~2.900,P=0.012)。 可能的原因是单独进食对于老年人而言意味着一大块社交时间的减少,与和他人一起进餐相比,当老年人单独进食时由于交谈和咀嚼行为的减少,口腔功能会降低。 提示应加强对老年人的进食指导,帮助其养成良好的咀嚼习惯,并鼓励其与他人共同进餐,减少OF 的发生。
4.3 疾病史与多重用药
HIRONAKA 等[16]的研究结果显示,卒中(OR=2.423,95%CI=1.197~4.899)和服用药物≥5 种(OR=1.127,95%CI=1.010~1.259)均与OF 显著相关。可能的原因是卒中后的老年人出现了唇、舌、咀嚼肌等多方面口腔功能受损。多重用药在老年人中十分普遍,也可能是影响老年人OF 的重要因素。 老年人常用药多可致口腔干燥,而口腔干燥又与龋齿、咀嚼及吞咽功能的下降相关,进而影响老年人口腔功能。提示医护人员在病史采集中应重点关注脑卒中病史者的口腔功能状况,同时可在药剂师共同参与下做好老年人的药物管理,减少多重用药带来的副作用。
4.4 身体功能下降
PF 与OF 有着密切关系,两者相互作用,相互影响。 KOMATSU 等[20]的横断面研究中评估了社区老年人PF 指标(其中PF 指标包括步速缓慢、握力减弱、疲乏、低体力活动和体重下降)与OF 的相关性,结果显示,PF 前期(OR=2.400,95%CI=1.220~4.750,P=0.012)和步速(OR=0.850,95%CI=0.730~0.970,P=0.019)均与OF 显著相关。 HIRONAKA等[16]的研究显示,PF 前期(OR=1.726,95%CI=1.202~2.479)与OF 患病风险增加相关。 IWASAKI 等[25]的纵向研究显示,OF 也可致老年人出现营养不良及体重下降,进而增加PF 发生风险。 此外,TANAKA等[7]的研究发现,有OF 的老年人发生PF 的风险是无OF老年人的2.4 倍。
4.5 社会功能下降
HIRONAKA 等[16]的研究发现,SF 是OF 的独立影响因素(OR=1.680,95%CI=1.080~2.612),且SF 对OF 有直接作用,路径系数为0.141。 NAGAYOSHI等[23]的横断面研究结果显示,有紧密邻里关系的社交圈和参加休闲活动的人的舌压更大。 可能是经常与邻居交谈、社会接触多的老年人日常交流更多,口咽部肌肉群活动量更大,有助于延缓口腔功能下降的速度。 提示经常与他人互动交流和参加社会活动对于老年人口腔功能的保持和维护具有积极作用。
5 OF 的不良结局
5.1 不良健康结局风险增加
TANAKA 等[7]对2011 名65 岁及以上社区老年人的纵向研究显示,基线时有OF 老年人发生PF、肌少症、失能、死亡的风险分别是无OF 老年人的2.4 倍、2.2 倍、2.3 倍和2.2 倍。 可能的原因是由于牙缺失、吞咽以及咀嚼困难等OF 症状,引起了老年人食欲下降以及硬质食物如蔬果、肉类的摄入受限,这些改变使老年人维生素、蛋白质摄入不足,进而导致其营养不良、肌肉质量下降,发生肌少症和PF 的风险增加。 此外,研究发现[26],咀嚼能力受损与低体力活动(OR=2.350,95%CI=1.290~4.280)和低步速(OR=3.120,95%CI=1.410~6.900)均存在显著相关性。 可以推断出有OF 的老年人因身体机能下降、日常活动减少,最终进展为衰弱、失能和死亡的风险增加。 说明OF 对老年人不良健康结局具有重要预测作用。 因此,及早识别OF 并进行针对性干预有助于扭转不良结局。
5.2 营养不良
IWASAKI 等[18]采用横断面研究分析了社区老年人OF 与营养状况的关系,结果显示,OF 与主观营养评分(OR=2.170,95%CI=1.580~2.980)和血清白蛋白水平(OR=1.590,95%CI=1.100~2.310)显著相关。 随后,IWASAKI 等[25]通过纵向研究证实,OF 可增加老年人营养不良的风险(OR=2.240,95%CI=1.080~4.630,P=0.030)。 由此可见,老年人口腔功能的维护和保持,有助于维持和改善其营养状况。
5.3 社交退缩
HASEGAWA 等[21]对427 名65 岁及以上老年人开展OF 与社交退缩的关系研究,结果显示,OF老年人发生社交退缩的风险更高(HR=1.820,95%CI=1.000~3.290),这与MIKAMI 等[27]的研究结果一致,表明口腔功能减退与老年人社交退缩的恶化有关。SHIRAIWA 等[28]的研究表明,社交退缩的原因不仅包括生理因素,也包括心理因素,这些因素共同作用会降低老年人外出的积极性和能力。 一方面,OF所伴有的牙缺失以及咀嚼、吞咽功能下降等症状会影响老年人的面容美观、饮食乐趣,增加他们的心理负担,阻碍其正常社交;另一方面,与OF 有关的肌少症[29]、PF[16]会导致老年人身体机能的下降,使他们外出能力逐渐丧失,基于这些心理、生理因素的共同作用,最终促使老年人产生社交退缩。 因此,老年人口腔功能的维持和保护,有助于预防社交退缩的发生发展。
5.4 饮食满足感下降
NISHIMOTO 等[15]对940 名年龄(76.3±5.1)岁老年人进行了OF 与主观饮食满足感(其中饮食满足感通过食物的美味程度、进食的愉悦程度、进食量来评价)的相关性研究,结果显示,OF 老年人饮食满足感更低,表现在对食物美味程度评价更低(OR=0.490,95%CI=0.290~0.830)、进食量更少(OR=0.360,95%CI=0.150~0.840)。 因此,OF 还可能通过影响老年人的饮食满足感,使老年人食欲下降,最终增加其营养不良发生风险。
6 小结与展望
目前,国外对于OF 的研究尚处于起步阶段,主要关注对象为社区老年人,缺乏发病机制和干预措施的研究。 同时,国外相关评估工具的信度、效度有待验证,其具体适用场所和适用人群也有待进一步研究和探讨。 OF 被认为是PF 早期的一个可逆阶段,如不加以干预,可逐渐进展到不可逆的PF 阶段,增加老年人多种不良结局发生风险。 因此,建议国内学者可尝试引入国外认可度高的OF 评估工具进行汉化和跨文化调试或者研制适合我国文化背景的本土化评估工具,为今后开展老年人OF 的流行现状调查、影响因素研究和干预性研究提供依据,早期识别老年人OF,避免或延缓老年人PF 的发生,促进健康老龄化。

