HFNC治疗重症肺炎并呼吸衰竭患儿的效果
钟卫彬
东莞市第八人民医院 急诊科,广东 东莞 523000
0 引言
肺炎患儿伴有低血压、休克等循环衰竭表现或其他器官功能障碍时可判定为重症肺炎(severe pneumonia,SP),SP为儿科常见疾病,是引起临床幼儿死亡的主要原因[1]。对于出现呼吸衰竭患儿常伴有肺通气及换气障碍,可进一步引起患儿的生理功能紊乱,需在常规抗感染、纠正水电解质平衡的基础上给予无创通气支持。经鼻连续气道正压通气(nasal continuos positive airway pressure,nCPAP)常用于小儿肺炎的辅助治疗,但在临床实践中发现,nCPAP的闭性回路装置会对患儿面部产生一定压力,易引起小儿鼻损伤[2],另外,nCPAP输注的气体未经加温及湿化,大幅低于体温的空气或能引起支气管痉挛风险,还可造成患儿的体温丢失,不利于血气及生命体征的恢复[3],加温湿化高流量鼻导管氧疗(high flow nasal cannula,HFNC)为一种新型无创呼吸支持模式,现临床广泛用于成人呼吸衰 竭[4]。HFNC将输注的氧气进行加温加湿,可提高患儿接受通气治疗时的舒适度,并稀释呼吸道内的分泌物,有助无分泌物的排出,或能有效改善患儿的氧合情况,并改善生命体征。基于此,本研究将探讨HFNC治疗SP并呼吸衰竭患儿的效果,研究结果报告如下。
1 资料与方法
1.1 一般资料
本研究经医院伦理委员会批准,患儿家属签订知情同意书。选择本院在2019年2月-2022年2月收治的40例SP并呼吸衰竭患儿作为观察对象,按随机数字表法分为A组和B组,每组各20例。其中A组男12例,女8例;年龄2~8岁,平均(5.43±1.40)岁;呼吸衰竭类型:Ⅰ型15例(75.00%),Ⅱ型5例(25.00%)。B组男9例,女11例;年龄2~8岁,平均(5.69±1.24)岁;呼吸衰竭类型:Ⅰ型12例(60.00%),女8例(40.00%)。两组患儿的性别分布、年龄、呼吸衰竭类型等资料对比差异无统计学意义(P>0.05),具有可比性。
纳入标准:①具有明显的肺炎临床症状和影像学证据,符合SP的诊断标准[5];②患儿有呼吸困难、间歇性呼吸暂停、呼吸呻吟等表现,判定为呼吸衰竭;③未满足机械通气指征。排除标准:①需立即行气管插管的患儿;②伴有先天性呼吸道畸形、先天性心脏病等先天性疾病患儿;③合并严重脑部疾病;④鼻出血、肺出血患儿。
1.2 方法
所有患儿均给予抗感染、纠正水电解质失衡、支气管扩张等常规治疗。
A组再给予nCPAP辅助治疗。采用西门子公司生产的迈柯维SERVO-s呼吸机,选择无创模式进行通气支持,氧气浓度为40%~60%,流量为48~20L/min,压力4~8cmH2O。
B组给予HFNC辅助治疗。采用新西兰Fisher &Paykel公司生产的高流量呼吸湿化仪(AIR V02)治疗,设置高流量给氧模式,氧气浓度及流量分别为40%~60%、2L/(kg·min),氧气温度湿度分别为34~36℃、>99%。可根据患儿血氧饱和度(SpO2)及动脉血气结果调节氧流量。
待患儿胸部X片及临床表现好转,呼吸机参数降低至FiO2≤0.3,血气指标基本恢复正常,可撤去呼吸机,改为经鼻导管通气。均观察至患儿出院。
1.3 观察指标
(1)康复相关指标:记录两组患儿的无创通气时间、ICU住院天数、总住院天数。
(2)血气分析:于治疗前(通气支持前)、治疗后12h,采集患儿的桡动脉血,用血气电解质分析仪(罗氏cobasb123型)测定患儿的PaO2、氧合指数(PcO2/FiO2)、动脉二氧化碳分压(PaCO2)、SpO2、pH。
(3)生命体征:于治疗前(通气支持前)、治疗后12h,应用心电监护仪(迈瑞PM800)测定患儿的呼吸频率(RR)、心率(HR)、平均动脉压(MAP)。
(4)各体征消失时间:记录两组患儿气促、发绀、三凹征、肺部啰音的消失时间。
(5)并发症:记录两组患儿在通气支持期间出现的鼻损伤(包括鼻部表皮脱落、鼻中隔损伤、鼻黏膜红肿、溃疡、鼻孔扩大)、气漏综合征(包括皮下、纵隔气肿、气胸)、腹胀(表现为腹壁紧张、膨隆)。
1.4 统计学分析
应用SPSS 22.0统计学软件进行统计分析。均数±标准差()描述计量资料,采用t检验;[n(%)]描述计数资料,采用χ2检验;当P<0.05时,差异有统计学意义。
2 结果
2.1 两组康复相关指标对比
B组的无创通气时间、ICU住院天数、总住院天数均较A组短(P<0.05),见表1。
表1 两组康复相关指标对比()
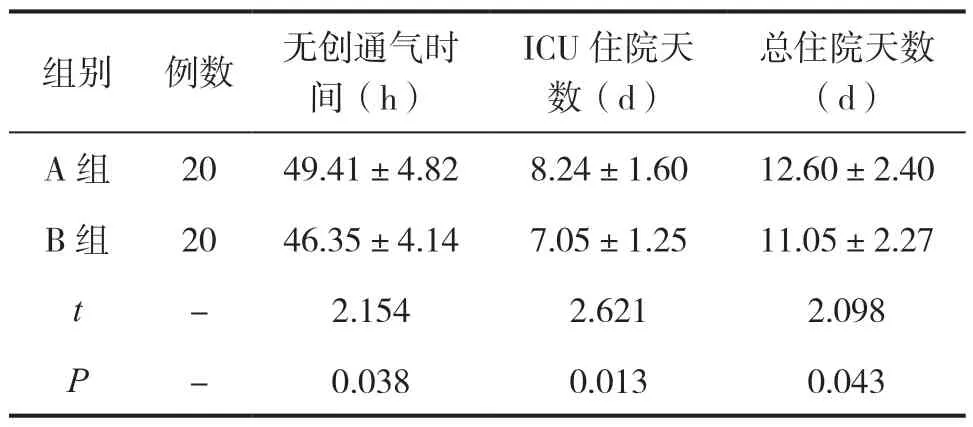
表1 两组康复相关指标对比()
2.2 两组血气分析对比
治疗前,两组的PaO2、PaCO2、PcO2/FiO2、pH、SpO2对比差异无统计学意义(P>0.05);治疗12h后,两组的PaCO2均下降,且B组低于A组,两组的PaO2、PcO2/FiO2、pH、SpO2均上升,且B组高于A组(P<0.05),见表2。
表2 两组血气分析对比()
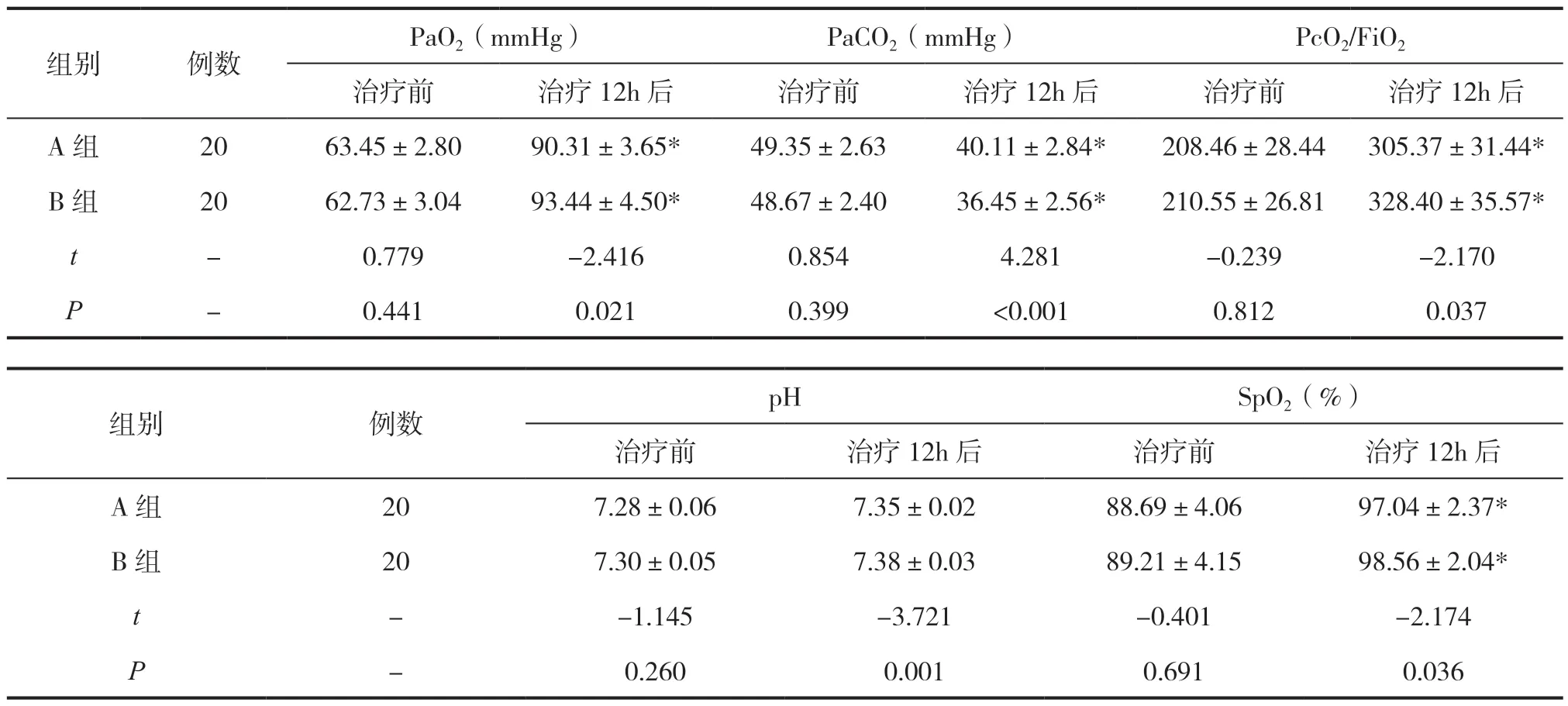
表2 两组血气分析对比()
注:*P<0.05,表示与同组治疗前比较。
2.3 两组生命体征对比
治疗前,两组的RR、HR、MAP对比差异无统计学意义(P>0.05);治疗12h后,两组的RR、HR、MAP均下降,且B组低于A组(P<0.05),见表3。
表3 两组生命体征对比()
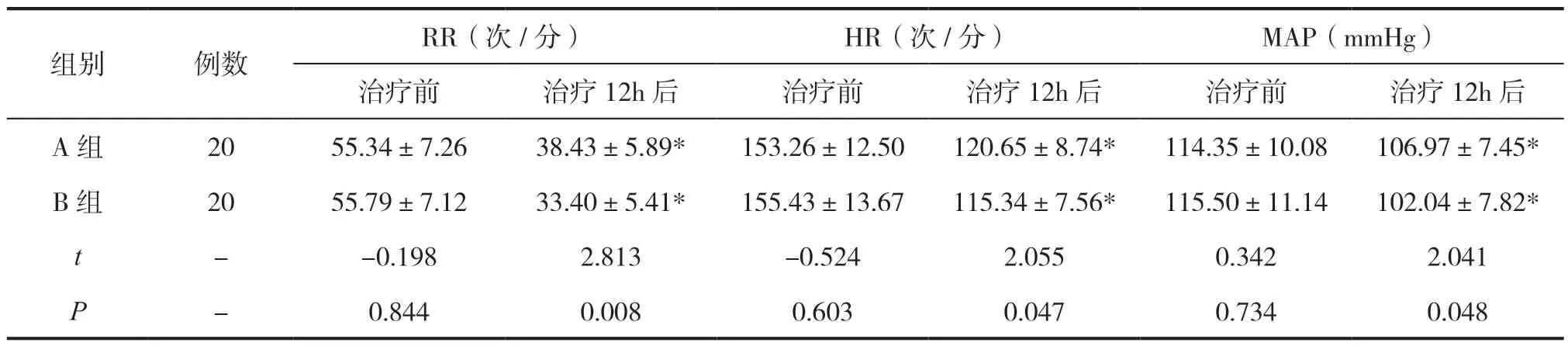
表3 两组生命体征对比()
注:*P<0.05,表示与同组治疗前比较。
2.4 两组各体征消失时间对比
B组患儿气促、发绀、三凹征、肺部啰音消失时间均短于A组(P<0.05),见表4。
表4 两组各体征消失时间对比(,d)
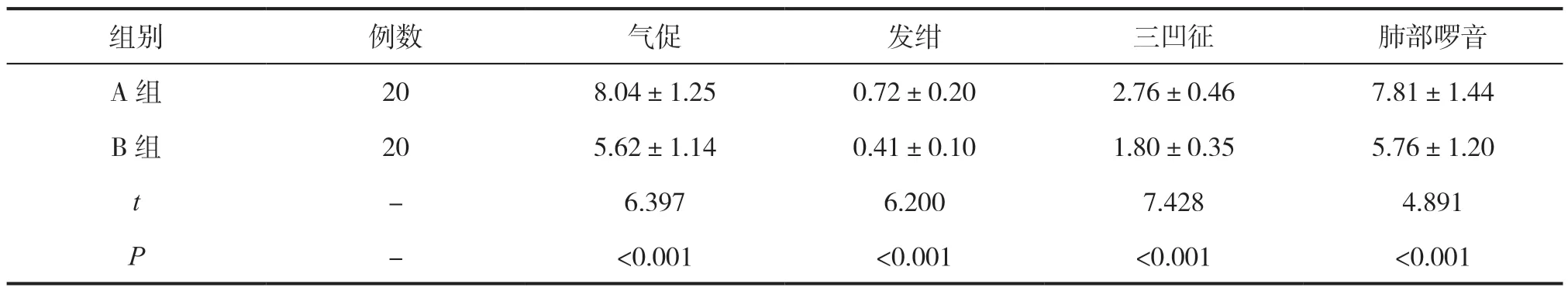
表4 两组各体征消失时间对比(,d)
2.5 两组并发症对比
A组并发症发生率为40.00%,B组的并发症发生率为25.00%。对比差异无统计学意义(P>0.05),见表5。
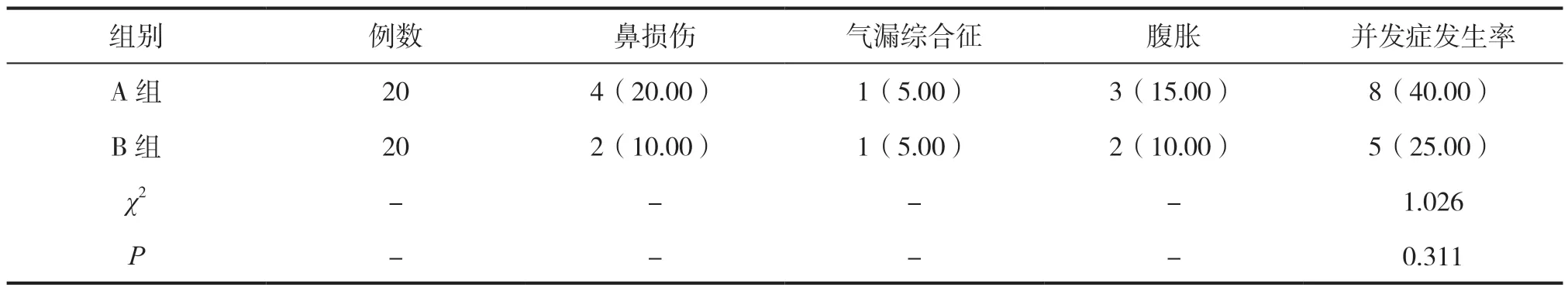
表5 两组并发症对比[n(%)]
3 讨论
由于婴幼儿的肺弹力组织发育差、肺泡数目少及免疫功能未发育完全,容易罹患肺炎,且肺炎的病情进展快,常累及全身多个系统,极易发展为SP[6],威胁患儿的生命健康。对于SP出现进行性呼吸困难的呼吸衰竭患儿,需在基础治疗上给予高氧浓度的无创呼吸支持,其中nCPAP为临床常用于辅助治疗SP伴呼吸衰竭患儿的方式,可持续输入恒定的氧浓度和氧流量,并配比口鼻密闭系统,以维持呼吸道内压力相对稳定。但这种通气支持方式会引起一定并发症,如引起鼻损伤、腹胀等并发症;另外,其气体未经湿化及加温,干冷气体可降低肺顺应性,进而影响血气及氧合的恢复[7]。HFNC是将输送的气体进行加温、加湿,且未采用密闭回路。将HFNC用于SP伴呼吸衰竭的辅助治疗,以期能加快患儿的血气恢复。
本研究结果显示:B组的无创通气时间、ICU住院天数、总住院天数均较A组短,B组治疗12h后的PaCO2低于A组,B组的PaO2、PcO2/FiO2、pH、SpO2高于A组(P<0.05),说明HFNC可快速改善SP并呼吸衰竭患儿的血气相关指标,可加快患儿康复。nCPAP可持续为患儿输注恒量及浓度的氧气,且具有口鼻密闭系统,可维持气道内相对稳定的压力和稳定的呼气末正压,从而促使肺内肺泡扩张,并避免气道萎缩,减轻呼吸做功,从而改善患儿的血气及氧合[8]。HFNC是应用加温加湿系统将空气、氧气混合气体加温至接近人体温度,并将气体湿化接近100%,可快速改善氧合,减少鼻咽部和上呼吸道的生理无效腔,有助于提高鼻黏膜的清除功能,并促进肺泡开放,加强肺部气体交换;另外HFNC可根据患儿通气情况调节氧浓度和流速,在其病情严重时给予更高浓度的氧,从而快速有效改善患儿血气和肺部氧合情况。与黄红霞[9]等学者的研究一致,本研究进一步证实了HFNC用于治疗呼吸衰竭的有效性及临床价值。
B组治疗12h后的RR、HR、MAP低于A组,B组患儿各体征消失时间均短于A组(P<0.05),说明HFNC可快速促进SP并呼吸衰竭患儿生命体征恢复,并加快各临床症状体征缓解。HFNC可充分湿化气道,确保患儿的气道处于生理湿化状态,利于患儿的气道纤毛恢复运动功能;同时可稀释呼吸道内的分泌物,有利于分泌物的排出,保持呼吸道通畅,减少患儿降低呼吸阻力和呼吸肌做功,从而减轻呼吸困难引起的心率、呼吸频率加快,促进患儿各症状体征的恢复。以及HFNC可提高患儿的给氧舒适度,减少鼻黏膜干燥损伤,且该给氧系统不需要密封回路,可减少腹胀、鼻损伤并发症发生,减少了患儿不适感,也有利于生命体征的稳定。此外,俞春梅[10]研究表示HFNC治疗SP并呼吸衰竭患儿的并发症少于nCPAP,而本研究发现两组的并发症发生率无显著差异,与石丹英等报道的结果不一致,可能由于本研究纳入观察的样本量偏少,不足以形成统计学差异。
综上所述,HFNC及nCPAP辅助治疗SP并呼吸衰竭患儿的并发症发生情况相当,但HFNC在患儿血气相关指标、生命体征恢复及促进各症状缓解方面更具优势,有利于患儿康复出院。

