腹腔镜C型宫颈癌根治术中一种安全的寻找子宫深静脉的方法
张 婷 秦珊珊 郁胜胜 于鹃鹏 宋禹辰 高迎春
(南京医科大学附属淮安第一医院妇科,淮安 223300)
广泛性子宫切除(radical hysterectomy,RH)联合盆腔淋巴结清扫术是早期宫颈癌[国际妇产科联盟(FIGO)2018分期ⅠA2~ⅡA期]的标准手术方式,而子宫深静脉全程游离并在其回流入髂内静脉前夹闭是广泛性子宫切除(即C型子宫切除)主韧带切除足够的重要解剖学标志。子宫深静脉是髂内静脉的属支,深处盆腔底部,暴露困难,如何暴露子宫深静脉是手术的关键。2021年Horie等[1]报道一种新的直接的腹腔镜宫颈癌根治术寻找子宫深静脉的方法。我们借鉴该方法在手术开始即寻找子宫深静脉,并做了一定的改进,于2021年2~8月完成17例,认为该方式更适用于保留盆腔自主神经的广泛子宫切除(即C1型子宫切除),报道如下。
1 临床资料与方法
1.1 一般资料
本组17例,年龄29~74岁,平均49.6岁。BMI 19.2~32.3,平均24.8。阴道不规则出血12例,阴道排液3例,体检发现宫颈病变2例。宫颈活检或宫颈LEEP术后病理明确诊断为宫颈鳞癌或腺癌,妇科检查、MRI、CT提示病灶局限于宫颈,无宫旁、阴道壁浸润,无淋巴结及远处转移。其中1例为残端癌(24年前因“子宫肌瘤”于当地医院行次全子宫切除术)。根据FIGO 2018分期[2],术前诊断宫颈癌ⅠA2期1例,宫颈癌ⅠB1期10例,宫颈残端癌ⅠB1期1例,宫颈癌ⅠB2期5例。具体见表1。
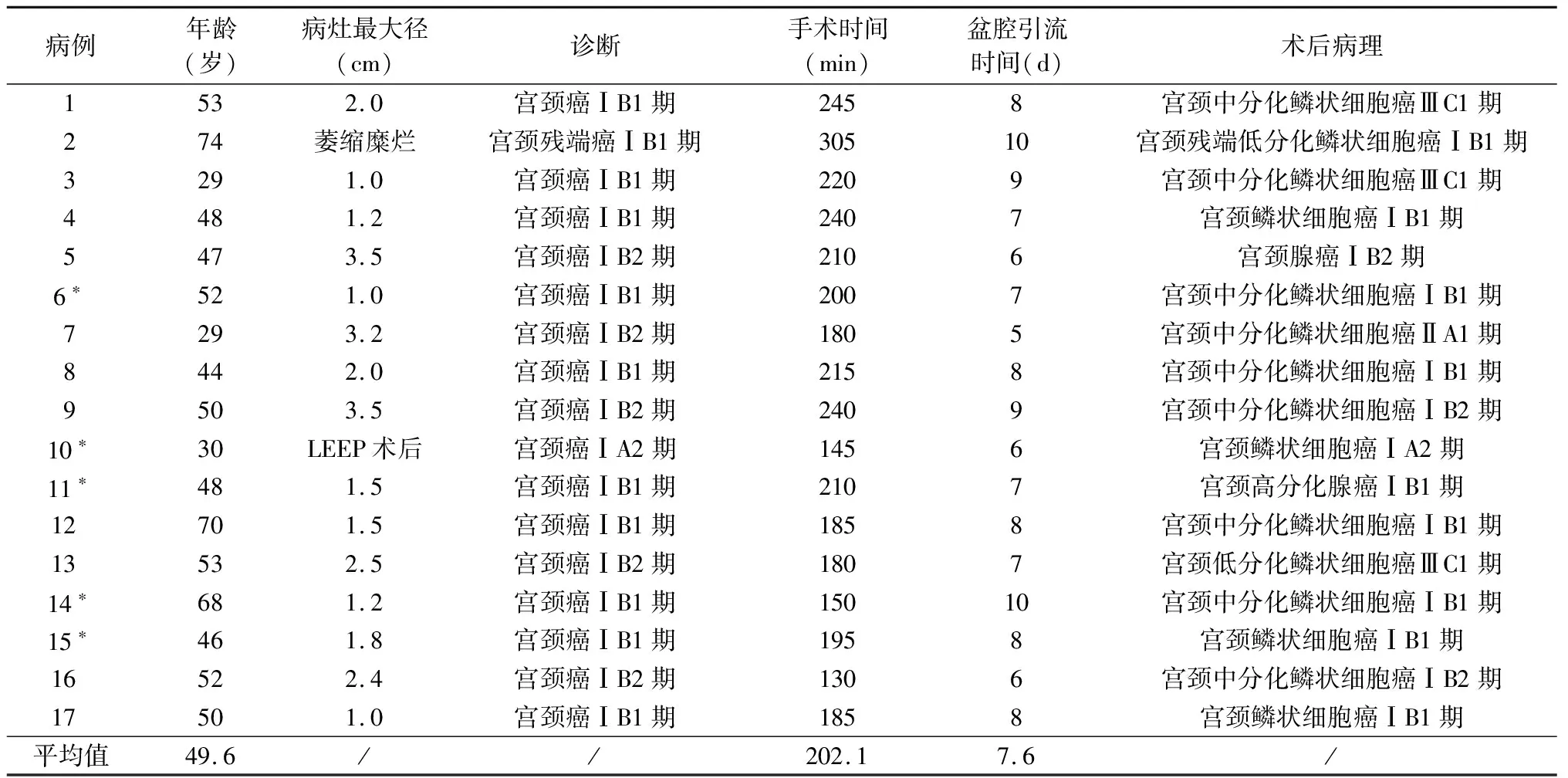
表1 17例采用新方法行C型子宫切除术的资料
病例选择标准:①结合病理学诊断、妇科检查及MRI诊断为宫颈癌ⅠA1[淋巴血管间隙浸润(lymph-vascular space invasion,LVSI)+]~ⅠB2期(妇检由同一位主任和副主任医师完成,影像学读片均由同一位影像科主任医师复核),需行腹腔镜广泛子宫切除及盆腔淋巴结清扫术;②术前评估能耐受腹腔镜及全麻。
病例排除标准:①有严重合并症;②术前行新辅助化疗;③有其他主要腹部手术史;④特殊病理类型的宫颈癌。
1.2 手术方法
(1)气管插管全身麻醉,膀胱截石位,脐部气腹针建立气腹,CO2压力12 mm Hg(1 mm Hg=0.133 kPa),置入10 mm trocar及腹腔镜,探查全腹腔无明显异常后置入其余trocar同常规宫颈癌根治术(左、右髂前上棘与脐连线中下1/3处,脐左下、右下约5 cm处)。双极凝闭双侧输卵管峡部,在宫底缝线八字缝合,于结上方做一套圈,耻骨上2 cm处辅助孔置入持针器夹持套圈用于悬吊子宫。
(2)腹腔镜下直接定位子宫深静脉:①在阔韧带后叶定位输尿管,打开输尿管正上方表面腹膜,分离输尿管周围筋膜组织(图1A);②提起输尿管继续向膀胱方向分离其背侧筋膜直达盆底,逐渐暴露子宫深静脉(图1B);③将包绕子宫深静脉周围的宫旁淋巴结组织切除(图1C),单独送病理;④继续向膀胱方向追踪子宫深静脉,可以看到膀胱上静脉(有时可有2~3支);⑤血管夹双重夹闭子宫深静脉及其属支和膀胱上静脉(图1D);⑥游离并夹闭输尿管外上方的子宫动脉。
如切除附件,接下来需要夹闭的血管是卵巢动静脉。至此,子宫主要的供血和回流血管均被夹闭但并不切断,目的是作为后面手术的解剖标记,子宫主要血管夹闭后将大大减少后面手术步骤的出血。后面手术步骤同常规腹腔镜手术。
如要保留神经,则在输尿管和骶韧带之间打开冈林间隙,于输尿管系膜下方可见腹下神经平面,外推该平面并予以保留。处理宫旁主韧带的下界是子宫深静脉,切断子宫深静脉后向宫颈方向进行全程游离,其下方是S2~S4骶神经发出的盆腔内脏神经走行部位,要注意避免损伤。腹下神经和盆腔内脏神经形成十字交叉,穿出主韧带形成盆腔神经丛,盆腔神经丛再向下继续分为膀胱支和宫颈支。膀胱支位于膀胱上静脉的下方,C1型广泛子宫切除需要保留膀胱支,切断向宫颈方向走行的宫颈支(图2)。
(3)其余骶韧带和膀胱宫颈韧带处理同标准宫颈癌根治术,在距穹隆3.0 cm处套扎线套扎阴道前后壁,环行切开阴道壁,标本置入标本袋内,从阴道内完整取出。
(4)清除髂总、髂内、髂外血管周围及闭孔窝内的淋巴脂肪组织,置入标本袋内从阴道取出。缝合阴道残端。
2 结果
17例手术均顺利完成,其中5例行保留神经的宫颈癌手术,手术时间130~305 min,平均202.1 min,术中失血量10~50 ml,平均24.4 ml。术后盆腔引流时间5~10 d,平均7.6 d(拔除盆腔引流管指征:连续2天引流液<200 ml)。5例保留神经的宫颈癌手术患者术后14天尝试拔除尿管均成功,其余12例术后20~34 d拔除尿管。均无并发症发生。具体见表1。目前17例均在随访中,第1例已完成术后放化疗,随访半年,均暂未发现复发转移。
3 讨论
因腹腔镜具有空间感明显、放大和术野清晰的特点,子宫深静脉入路这一方法适用于腹腔镜宫颈癌根治术。2018年,《新英格兰医学杂志》刊登了美国妇科肿瘤学组(Gynecologic Oncology Group,GOG)牵头的多中心宫颈癌腹腔镜手术临床试验(Laparoscopic Approach to Cervical Cancer,LACC)[3],提出微创手术较开腹手术的复发率升高而无瘤生存率下降;同期发表的美国西北大学的回顾性文章[4]表明,微创手术的4年病死率高于开腹手术。但也有学者对LACC的结果提出质疑[5,6],认为其随访时间短,数据缺失严重,术者的经验和熟练程度也会对结果产生影响,仍需大样本的前瞻性研究进一步证实腹腔镜手术对预后的影响。2020年更新的《子宫颈癌腹腔镜手术治疗的中国专家共识》指出[7],腹腔镜在宫颈癌中的应用价值不应被目前的争议全盘否定,需要掌握宫颈癌微创手术的指征,如宫颈病灶小,分化好,无深肌层浸润等。同时注意术中无瘤原则,推荐“提吊举宫法”替代原来的举宫器举宫,避免对肿瘤组织的挤压;阴道离断前封闭肿瘤组织下方的阴道;切除的淋巴结组织置入标本袋中取出;注射用水冲洗腹腔等。我们选择低危病例,充分告知患者相关风险,尊重患者选择,采取子宫悬吊法(免举宫)行腹腔镜宫颈癌根治术,进腹后先凝闭双侧输卵管,套扎线套扎阴道前后壁,再环行切开,切除淋巴结置入标本袋取出,避免trocar频繁进出,手术结束前予43 ℃蒸馏水严格冲洗腹腔,防止肿瘤细胞扩散。
子宫深静脉是C型子宫切除术切除主韧带的下界的标志,是切除足够宫旁组织的解剖标志。同时,盆丛的上缘(腹侧)是子宫深静脉的深部(背侧),所以子宫深静脉也是保留盆腔自主神经的重要解剖标志。全程游离并结扎子宫深静脉可以降低术中癌细胞转移的风险[8]。对子宫深静脉及其属支走向理解不清,易导致术中出血。所以如果能在手术开始阶段即识别子宫深静脉,将使后续的手术更准确、安全地进行。2021年Horie等[1]报道腹腔镜宫颈癌根治术在手术开始寻找子宫深静脉的方法,即手术第一步先定位输尿管,然后分离输尿管周围的筋膜组织,并向盆腔深部分离,逐渐暴露子宫深静脉,将包绕子宫深静脉周围的宫旁淋巴结组织与血管分离后切除,夹闭子宫深静脉及其属支以及膀胱上静脉。我们借鉴这一手术方式开展17例,我们体会,这种子宫深静脉入路宫颈癌根治术,解剖层次清晰,易于掌握,可以推广。手术开始夹闭子宫深静脉可以防止术中癌细胞转移,对子宫深静脉及其属支和膀胱上静脉进行精细分离,逐根夹闭、切断,可以避免整体处理主韧带造成的血管钳夹不全引发的大出血,并且可以减少接下来处理膀胱宫颈韧带的出血量,提高手术安全性。精细分离子宫深静脉及其属支后切除子宫深静脉周围的宫旁淋巴结组织,符合单独切除宫旁淋巴结(parametrial lymph node,PLN)理念,提高PLN检出,避免遗漏转移[9]。
按照矢吹朗彦[8]在《新式广泛全子宫切除术》一书的介绍:主韧带的上界是子宫动脉,下界是子宫深静脉,外侧界是子宫动脉和子宫深静脉在髂内血管的分叉处,主韧带的实质除了子宫动脉和子宫深静脉之外是疏松的结缔组织。子宫动脉和子宫深静脉是夹着盆段输尿管走行的,理论上找到输尿管即可显露子宫深静脉。正是基于这样的解剖特点,首先在阔韧带后叶定位输尿管,游离输尿管后,充分利用超声刀的精细解剖功能分离宫旁疏松结缔组织,即可逐渐暴露子宫深静脉,沿着静脉的走行全程游离直至深静脉回流入髂内静脉处,至此,寻找深静脉即完成。我们在完成这17例后有了改进,在定位、分离输尿管后向内侧牵拉,分离输尿管外侧的疏松结缔组织,首先暴露子宫动脉,由于子宫动脉和子宫深静脉几乎平行走行,顺着子宫动脉背侧分离结缔组织可逐渐暴露子宫深静脉。改良后的益处是:①子宫动脉比较表浅,容易暴露;②可以尽可能保留输尿管的系膜(尿管板),保证输尿管的血供和尿管板下方的腹下神经平面。
早期宫颈癌患者首选手术治疗,其5年生存率可达88%~97%[10]。但宫颈癌根治性手术也带来一些近期和远期并发症。手术对盆腔自主神经的损伤引起术后膀胱(如尿失禁、排尿困难等),直肠(肠胀气、便秘、大便失禁等)及性功能障碍等问题[11]。近年来,宫颈癌发病年轻化趋势明显,更引起对术后生活质量的关注。2017年更新的Querleu-Morrow分型[12]再次强调C1型手术,即保留神经的宫颈癌根治术(nerve-sparing radical hysterectomy,NSRH)为主流手术。由于盆腔自主神经结构复杂,到目前为止,NSRH仍然缺乏手术技术和程序的标准化。本文的子宫深静脉入路也适用于C1型子宫切除,暴露子宫深静脉后,减少因为对盆腔内脏神经和盆腔神经丛辨识不清而造成的盆腔自主神经损伤。在输尿管和骶韧带之间打开冈林间隙,于输尿管系膜下方可见腹下神经平面,外推该平面并予以保留。处理宫旁主韧带的下界是子宫深静脉,切断子宫深静脉后向宫颈方向进行全程游离,其下方是S2~S4骶神经发出的盆腔内脏神经走行部位,要注意避免损伤。腹下神经和盆腔内脏神经形成“十”字交叉,穿出主韧带形成盆腔神经丛,盆腔神经丛再向下继续分为膀胱支和宫颈支,膀胱支位于膀胱深静脉的下方,C1型广泛子宫切除需要保留膀胱支,切断向宫颈方向走行的宫颈支。
本组平均手术时间较长(3.4 h),随着临床经验的积累,手术时间会逐渐缩短。本组术中出血量少,术后无并发症,NSRH术后14天尝试拔除尿管均成功,接下来我们将适当提早拔除尿管。尽管本组例数较少,但我们写这篇文章的目的是推广该技术,后续我们将进一步扩大样本量,对已开展病例,尤其是子宫深静脉入路的NSRH进行长期随访,对该术式的安全性和临床疗效进一步研究。

