不同剂量的纳布啡复合舒芬太尼对行腹腔镜全子宫切除术患者术后静脉自控镇痛效果的影响
邵泽蓉
(乐山市中医医院麻醉科,四川 乐山 614000)
腹腔镜全子宫切除术是妇科治疗子宫疾病的一种重要术式。进行该手术时需要为患者建立CO2人工气腹,会对其腹膜造成一定的刺激性,术后其会出现不同程度的内脏疼痛及肩颈部疼痛,需接受镇痛治疗[1]。舒芬太尼是接受术后静脉自控镇痛(PCIA)的患者常用的一种镇痛药,具有镇痛效果好、起效快等优点,但其药效持续的时间短较,且用药剂量较高时易引起呼吸抑制、恶心、呕吐等不良反应[2]。纳布啡是一种阿片受体激动拮抗剂,其对缓解内脏疼痛的效果较好,且其呼吸抑制作用较弱,引起的不良反应较少[3]。用纳布啡复合舒芬太尼对患者进行术后PCIA 的效果较好,但关于纳布啡的最佳使用剂量尚存在争议。本文主要是探讨用不同剂量的纳布啡复合舒芬太尼对接受腹腔镜全子宫切除术的患者进行术后PCIA 的效果及安全性。
1 资料与方法
1.1 一般资料
经我院医学伦理委员会的审核及批准,选取2020 年6 月至2021 年6 月期间在我院进行腹腔镜全子宫切除术的128 例患者作为研究对象。其纳入标准是:具有进行腹腔镜全子宫切除术的指征(参照《子宫颈癌腹腔镜手术治疗的中国专家共识》)[4];病历资料完整、真实;其本人及其家属充分了解本研究内容,自愿参与本研究,并在知情同意书上签字。其排除标准是:既往有腹部手术史;存在精神异常;对本研究中所用的药物过敏;合并有病毒性肝炎、血液系统疾病或结核病;存在严重的心肺功能异常。按照简单随机化法将其分为对照组、低剂量组、中剂量组和高剂量组,每组各有患者32 例。四组患者的一般资料相比,差异无统计学意义(P>0.05)。详见表1。
表1 四组患者一般资料的比较(岁,± s)
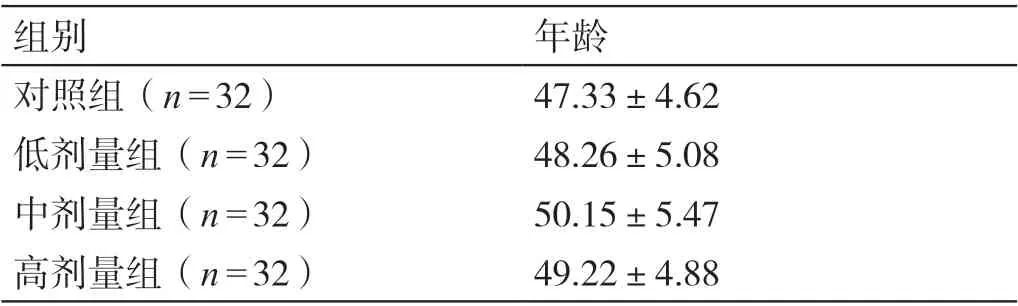
表1 四组患者一般资料的比较(岁,± s)
组别年龄对照组(n=32)47.33±4.62低剂量组(n=32)48.26±5.08中剂量组(n=32)50.15±5.47高剂量组(n=32)49.22±4.88
1.2 方法
对四组患者均进行腹腔镜全子宫切除术。术后单用2.0 μg/kg 的枸橼酸舒芬太尼注射液(生产厂家:宜昌人福药业有限责任公司;批准文号:国药准字H20054171 ;规格:1 mL:50 μg)对对照组患者进行PCIA。术后用0.2 mg/kg 的盐酸纳布啡注射液(生产厂家:宜昌人福药业有限责任公司;批准文号:国药准字H20130127 ;规格:2 mL:20 mg)复合2.0 μg/kg 的枸橼酸舒芬太尼注射液对低剂量组患者进行PCIA。术后用0.5 mg/kg 的盐酸纳布啡注射液复合2.0 μg/kg的枸橼酸舒芬太尼注射液对中剂量组患者进行PCIA。术后用0.8 mg/kg 的盐酸纳布啡注射液复合2.0 μg/kg 的枸橼酸舒芬太尼注射液对高剂量组患者进行PCIA。
1.3 观察指标
术后4 h(T1)及12 h(T2)时,分别采用疼痛数字评分法(NRS)[5]对患者疼痛的程度进行评估。NRS 的分值为0 ~10 分,患者的评分越高表示其疼痛越严重。T1、T2时,比较四组患者的Ramsay 镇静评分。Ramsay 镇静评分的分值为1 ~6 分。1 分:患者烦躁不安。2 分:患者意识清醒,可安静合作。3 分:患者嗜睡,但能听从指令。4 分:患者处于浅睡眠的状态,可被唤醒。5 分:患处于睡眠状态,对强烈刺激有反应但反应迟钝。6 分:患者处于深度睡眠的状态,呼唤不醒[6]。比较四组患者用药后发生不良反应(如恶心呕吐、头晕、嗜睡、呼吸抑制等)的情况。
1.4 统计学方法
用SPSS 25.0 软件处理本研究中的数据,计量资料用±s表示,组间比较用t检验,不同时间点各项指标的比较采用重复测量方差分析;计数资料用% 表示,用χ² 检验,P<0.05 表示差异有统计学意义。
2 结果
2.1 四组患者术后不同时间点NRS 评分的比较
四组患者NRS 评分的组间效应、时间效应、交互效应相比,差异有统计学意义(P<0.05)。与T1时比较,T2时四组患者的NRS 评分均降低,差异有统计学意义(P<0.05)。T1、T2时,低剂量组患者、中剂量组患者和高剂量组患者的NRS 评分均低于对照组患者,差异有统计学意义(P<0.05);中剂量组患者和高剂量组患者的NRS 评分均低于低剂量组患者,差异有统计学意义(P<0.05);高剂量组患者与中剂量组患者的NRS 评分相比,差异无统计学意义(P>0.05)。详见表2。
表2 四组患者术后不同时间点NRS 评分的比较(分,± s)
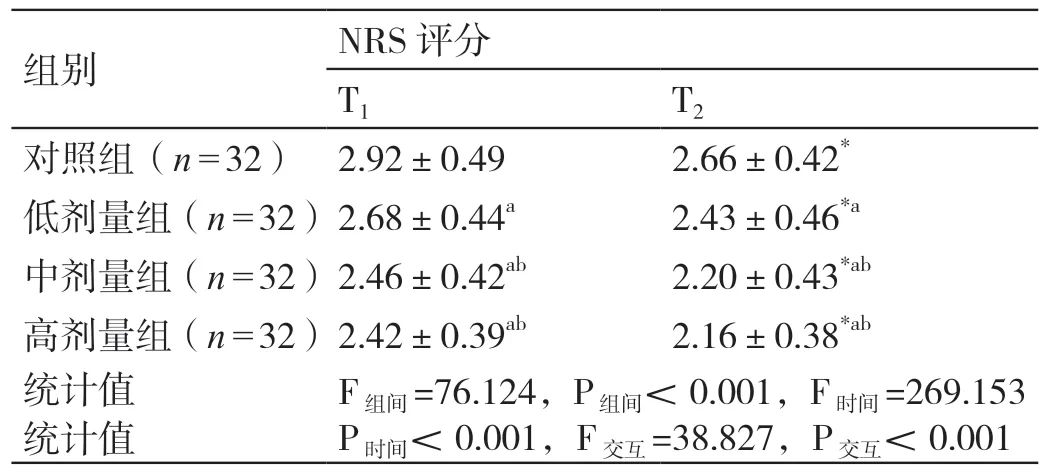
表2 四组患者术后不同时间点NRS 评分的比较(分,± s)
注:* 与本组T1 时比较,P <0.05 ;a 与对照组同时刻比较,P <0.05 ;b 与低剂量组同时刻比较,P <0.05。
?组别NRS 评分T1T2对照组(n=32) 2.92±0.492.66±0.42*低剂量组(n=32)2.68±0.44a2.43±0.46*a中剂量组(n=32)2.46±0.42ab2.20±0.43*ab高剂量组(n=32)2.42±0.39ab2.16±0.38*ab统计值F组间=76.124,P组间<0.001,F时间=269.153 P时间<0.001,F交互=38.827,P交互<0.001统计值
2.2 四组患者术后不同时间点Ramsay 镇静评分的比较
四组患者Ramsay 镇静评分的组间效应、时间效应、交互效应相比,差异有统计学意义(P<0.05)。 与T1时比较,T2时四组患者的Ramsay 镇静评分均升高,差异有统计学意义(P<0.05)。T1、T2时,中剂量组患者和高剂量组患者的Ramsay 镇静评分均高于对照组患者与低剂量组患者,差异有统计学意义(P<0.05);高剂量组患者与中剂量组患者的Ramsay 镇静评分相比,差异无统计学意义(P>0.05);对照组患者与低剂量患者的Ramsay 镇静评分相比,差异无统计学意义(P>0.05)。详见表3。
表3 四组患者术后不同时间点Ramsay 镇静评分的比较(分,± s)
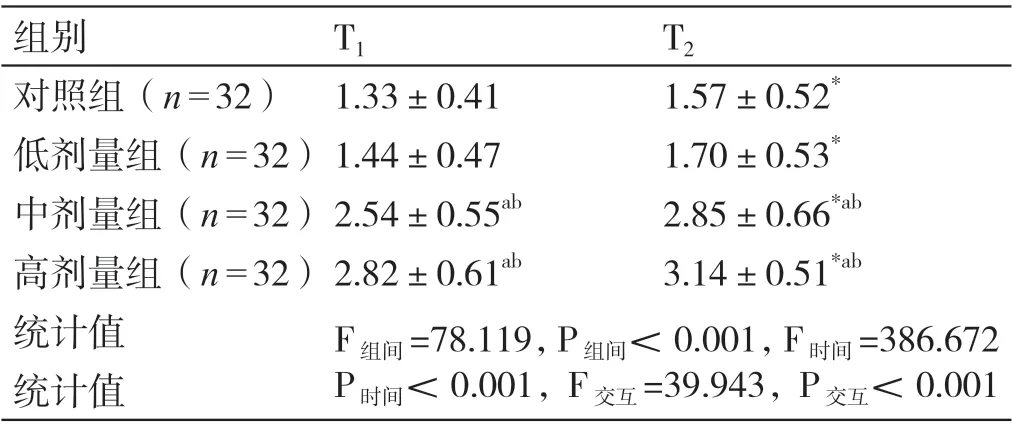
表3 四组患者术后不同时间点Ramsay 镇静评分的比较(分,± s)
注:* 与本组T1 时比较,P <0.05 ;a 与对照组同时刻比较,P <0.05 ;b 与低剂量组同时刻比较,P <0.05。
组别T1T2对照组(n=32) 1.33±0.411.57±0.52*低剂量组(n=32)1.44±0.471.70±0.53*中剂量组(n=32)2.54±0.55ab2.85±0.66*ab高剂量组(n=32)2.82±0.61ab3.14±0.51*ab统计值F组间=78.119,P组间<0.001,F时间=386.672 P时间<0.001,F交互=39.943,P交互<0.001统计值
2.3 用药后四组患者不良反应发生率的比较
用药后,四组患者恶心呕吐、头晕、呼吸抑制的发生率相比,差异无统计学差异(P>0.05);高剂量组患者嗜睡的发生率高于对照组患者与低剂量组患者(P<0.05);中剂量组患者、低剂量组患者、对照组患者嗜睡的发生率相比,差异无统计学差异(P>0.05);高剂量组患者不良反应的总发生率高于对照组患者,差异有统计学意义(P<0.05);中剂量组患者、低剂量组患者、对照组患者不良反应的总发生率相比,差异无统计学意义(P>0.05);高剂量组患者、中剂量组患者、低剂量组患者不良反应的总发生率相比,差异无统计学意义(P>0.05)。详见表4。
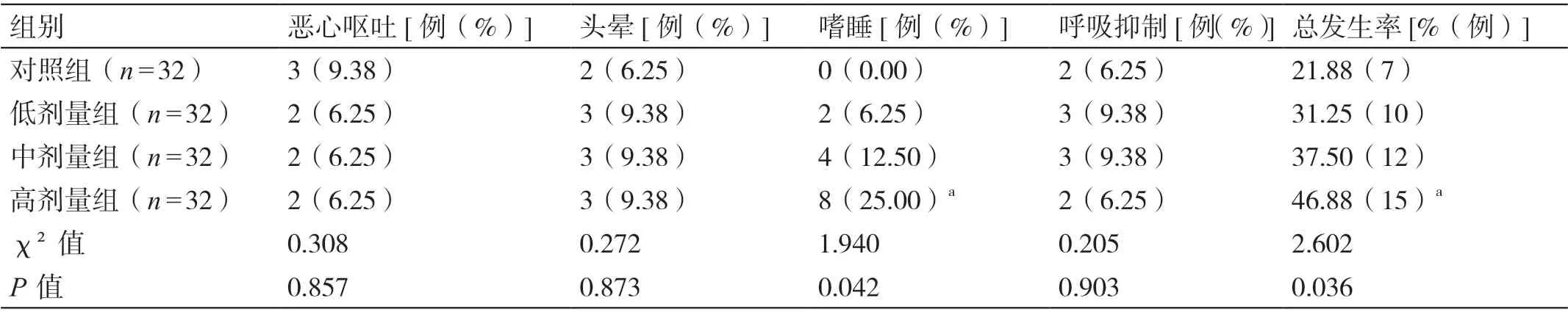
表4 用药后四组患者不良反应发生率的比较
3 讨论
腹腔镜手术是近年来临床上新兴起的内镜技术,在妇科疾病治疗中的应用越来越广泛。腹腔镜全子宫切除术是临床上治疗子宫肌瘤(肌瘤大小如孕4 个月左右)、子宫脱垂、子宫肌腺瘤、子宫肌腺症等子宫疾病的重要术式。与对患者进行开腹全子宫切除术相比,对其进行腹腔镜全子宫切除术具有创伤小、术后患者伤口愈合快等优点。对患者进行腹腔镜全子宫切除术后,需对其实施PCIA,以减轻其痛苦。舒芬太尼是一种可作用于μ 受体的阿片类镇痛药,具有起效快、镇痛效果好等优点。但舒芬太尼镇痛效果维持的时间较短,单用此药对患者进行术后镇痛的效果不理想[7]。纳布啡是一种新型的阿片类镇痛药,具有镇静和镇痛双重功效。本研究的结果证实,用0.5 mg/kg 和0.8 mg/kg 的纳布啡复合舒芬太尼对接受腹腔镜全子宫切除术的患者进行术后PCIA 均可取得良好的镇痛、镇静效果,且二者的镇痛、镇静效果相当。研究发现,纳布啡存在封顶效应,即当达到一定剂量时,继续增加其用量也不会继续提高患者的镇痛、镇静效果[8]。这与本研究的结果相一致。在不良反应的发生率方面,本研究的结果显示,用药后,高剂量组患者不良反应的总发生率高于对照组患者,差异有统计学意义(P<0.05);中剂量组患者、低剂量组患者、对照组患者不良反应的总发生率相比,差异无统计学意义(P>0.05)。这说明,纳布啡引起的不良反应与使用剂量有关,使用0.5 mg/kg 的纳布啡即能够获得良好的镇痛、镇静效果,又不会显著增加患者不良反应的发生率。纳布啡具有镇静麻醉的作用,其用量越高,患者越容易陷入睡眠状态,发生嗜睡的几率越高。
综上所述,用0.5 mg/kg 的纳布啡复合舒芬太尼对接受腹腔镜全子宫切除术的患者进行术后PCIA 的效果较为理想,既能取得良好的镇痛、镇静效果,又不会增加患者不良反应的发生率,用药的安全性较高。但因本研究选取的样本量较小,纳布啡的梯度浓度分布较少,可能导致本研究结果存在一定的误差,下一步将开展大样本、多中心、高质量的研究,以为临床上提供更有价值的研究数据。

