对急诊血液透析患者与维持性血液透析患者CRBSI发生现状及影响因素的分析
张 曦,廖 丹
(绵阳市中心医院,四川 绵阳 621000)
血液透析是临床上治疗终末期肾病的重要手段[1]。对患者进行血液透析可清除其血液中的代谢废物和多余的水分,维持其机体的水电解质平衡和酸碱平衡,进而可控制其病情的发展。目前临床上主要是通过建立动静脉内瘘对患者进行维持性血液透析。对于接受急诊血液透析的患者或接受维持性血液透析但血管条件差的患者来说,采用中心静脉置管的方式对其进行血液透析是最佳的选择。但采用这种方式对患者进行血液透析也存在一定的不足之处,如患者易发生导管相关性血流感染(CRBSI)[2]。本文主要是分析接受急诊血液透析与维持性血液透析患者CRSBI 的发生现状及影响因素。
1 资料和方法
1.1 一般资料
选择2019 年1 月至2020 年6 月期间在我院进行急诊血液透析与维持性血液透析的286 例患者作为研究对象。其纳入标准是:因患有急慢性肾病而接受血液透析;采用中心静脉导管进行血液透析;认知功能和沟通能力均正常;自愿参与本研究并签署了知情同意书。其排除标准是:存在精神异常;病历资料不全;未采用中心静脉导管进行血液透析。在这些患者中,有男性180 例,女性106 例;其年龄为42 ~83 岁,平均年龄为(56.41±3.64)岁。
1.2 方法
1.2.1 置管方法 对两组患者均进行中心静脉置管,方法是:对患者实施局部麻醉,采用Seldinger 技术对其股静脉或颈内静脉进行穿刺,穿刺成功后置入带涤纶套的双腔静脉导管或临时静脉导管,最后连接三通输液装置。上述所有操作均在门诊手术室完成。
1.2.2 研究方法 观察本研究中286 例患者在接受血液透析期间发生CRBSI 的情况及感染的病原菌种类,并按照透析期间是否发生CRBSI 将其分为CRBSI 组与无CRBSI 组。对两组患者的临床资料分别进行单因素分析与二元Logistic 回归分析,总结导致其发生CRBSI 的危险因素。两组患者的临床资料包括其性别、年龄、导管留置的时间、穿刺的部位、体质指数(BMI)、血清白蛋白和血红蛋白的水平、插管次数、有无糖尿病及原发疾病(慢性间质性肾病、糖尿病肾病、慢性肾小球肾炎等)。CRSBI 的诊断标准是:依据“血管内导管相关感染的预防与治疗指南”,为存在置管部位硬结、红肿、渗液伴寒战、发热症状的患者采集外周静脉血液标本及中心静脉导管内血液标本,并对血液标本进行病原菌培养。若两者(外周静脉血液标本和中心静脉导管内血液标本)的培养结果均呈阳性,且中心静脉导管内血液标本的阳性结果较外周静脉血液标本的阳性结果早出来2 h,即可诊断患者发生CRBSI。
1.3 统计学方法
用SPSS 22.0 软件处理本研究中的数据,计量资料用±s表示,用t检验,计数资料用% 表示,用χ² 检验,P<0.05 表示差异有统计学意义。对有统计学差异的相关因素进行二元Logistic回归分析。
2 结果
2.1 286 例患者CRBSI 的发生率及感染的病原菌种类
在286 例患者中,有43 例患者发生CRBSI,其CRBSI 的发生率为15.03%(43/286)。对43例发生CRBSI 的患者进行病原菌检测共分离出病原菌43 株,其中有革兰阳性菌(以金黄色葡萄球菌、表皮葡萄球菌为主)28 株、革兰阴性菌(以肺炎克雷伯菌、铜绿假单胞菌为主)12 株、真菌3 株。
2.2 对两组患者的临床资料进行单因素分析的结果
对两组患者的临床资料进行单因素分析的结果显示,两组患者的性别、穿刺的部位、BMI、血红蛋白的水平、插管次数及原发疾病相比,差异无统计学意义(P>0.05);与无CRBSI 组患者相比,CRBSI 组患者中年龄≥60 岁、导管留置的时间>14 d、血清白蛋白的水平<40 g/L 及合并有糖尿病患者的占比均更高,差异有统计学意义(P<0.05)。详见表1。
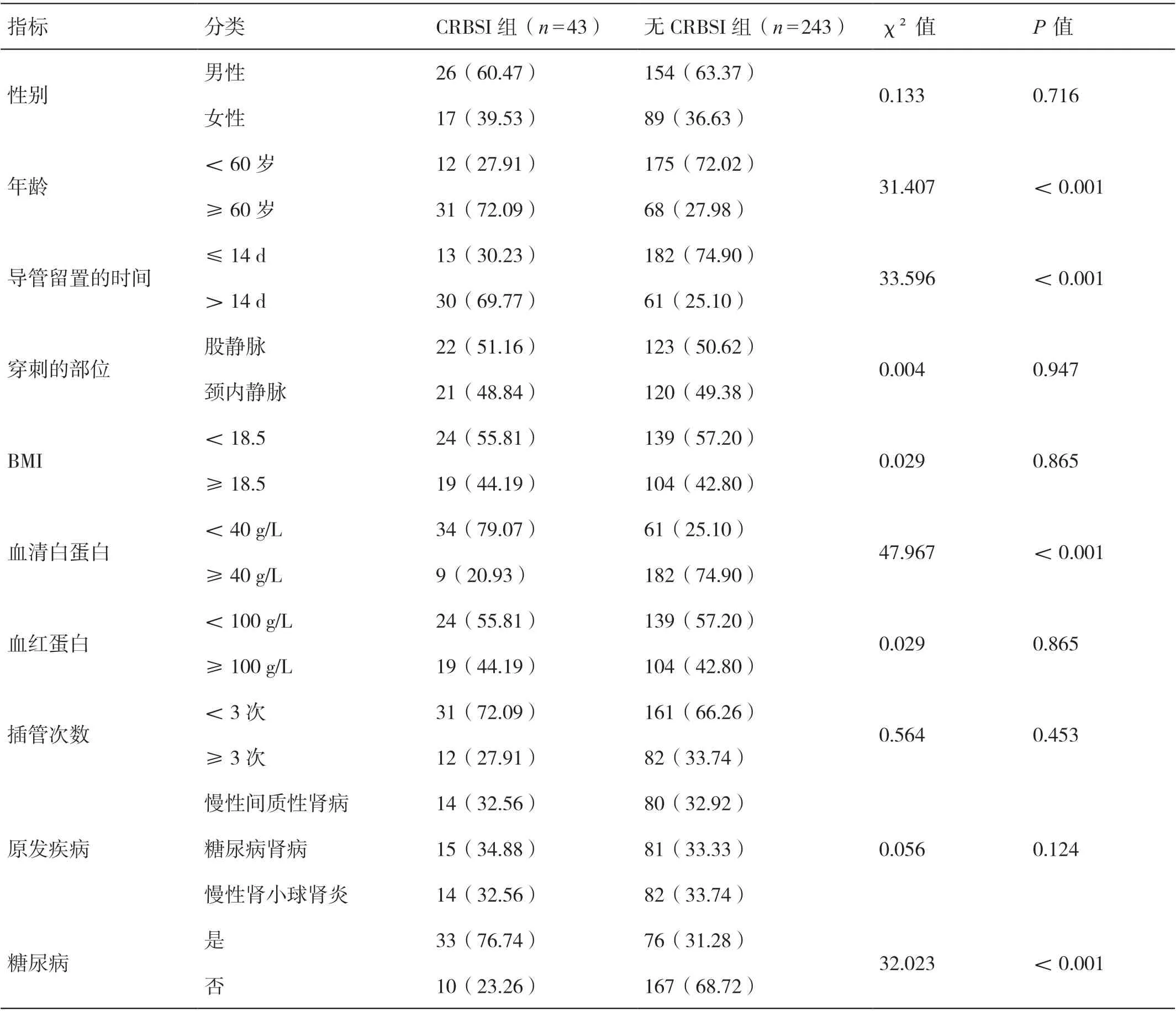
表1 对两组患者的临床资料进行单因素分析的结果[ 例(%)]
2.3 对导致患者发生CRBSI 的相关因素进行二元Logistic 回归分析的结果
以“是否发生CRBSI”为因变量(赋值:1= 发生CRBSI,0= 未发生CRBSI),以“年龄(0= <60 岁,1= ≥60 岁)、导管留置的时间(0= ≤14 d,1=>14 d)、血清白蛋白(0=≥40 g/L,1= <40 g/L)、糖尿病(0= 否,1= 是)”为自变量,进行二元Logistic 回归分析,结果显示,年龄≥60 岁、导管留置的时间>14 d、血清白蛋白的水平<40 g/L、合并有糖尿病是导致接受急诊血液透析与维持性血液透析的患者发生CRBSI的独立危险因素(P<0.05)。详见表2。
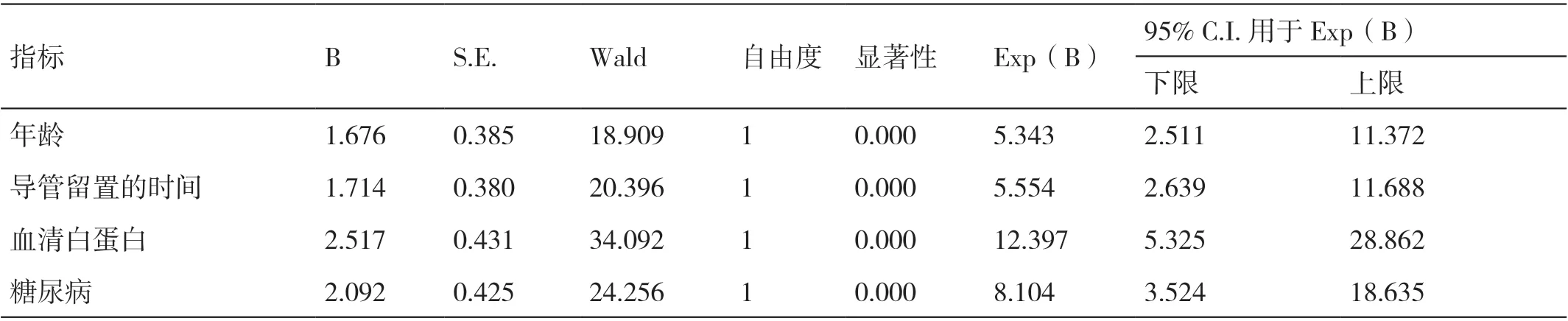
表2 对导致患者发生CRBSI 的相关因素进行二元Logistic 回归分析的结果
3 讨论
流行病学调查数据显示,近年来我国慢性肾功能衰竭的发病率不断升高[3]。目前临床上对慢性肾功能衰竭患者主要是进行血液透析治疗,而为其建立一条可靠的血管通路是保证治疗成功的前提。进行血液透析治疗时,血管通路应首选动静脉内瘘,其次为中心静脉导管。采用中心静脉导管对患者进行血液透析具有透析效果好、操作简便、损伤小等优点,但易导致患者发生CRBSI。据统计,在医院获得性血流感染患者中,CRBSI患者约占20%[4]。对于接受血液透析的患者来说,明确导致其发生CRBSI 的危险因素,能有效预防其发生感染,保证治疗的顺利实施,提高其生存质量[5]。本研究的结果显示,在286 例患者中,有43 例患者发生CRBSI,其CRBSI 的发生率为15.03%。这说明,接受急诊血液透析与维持性血液透析的患者CRBSI 的发生率较高。本研究中对43 例发生CRBSI 的患者进行病原菌检测共分离出病原菌43 株,其中有革兰阳性菌28 株、革兰阴性菌12 株、真菌3 株。这说明,接受急诊血液透析与维持性血液透析的患者感染的病原菌以革兰阳性菌为主,其次为革兰阴性菌。本研究中进行二元Logistic 回归分析的结果显示,年龄≥60 岁、导管留置的时间>14 d、血清白蛋白的水平<40 g/L、合并有糖尿病是导致接受急诊血液透析与维持性血液透析的患者发生CRBSI的独立危险因素(P<0.05)。年龄越大的患者体质越差,免疫力越低,其在接受中心静脉置管后越容易发生CRBSI。接受血液透析的患者留置中心静脉导管的时间越长,其血管内皮损伤和静脉炎的发生率就越高,因而易导致其发生CRBSI[6]。血清白蛋白是评估机体营养状况的重要指标。接受血液透析的患者血清白蛋白的水平若明显下降,提示其存在营养不良,易发生贫血和感染[7]。合并有糖尿病的慢性肾功能衰竭患者存在糖代谢异常,且多数患者伴有微血管病变,导致其机体对外界病原菌的抵抗能力和防御能力下降,因此其在留置中心静脉导管后易发生CRBSI[8-9]。针对进行急诊血液透析与维持性血液透析的患者,提前做好各项防护措施是预防其发生CRBSI 的重要途径。在进行血液透析期间,需加强对患者进行饮食指导和健康宣教,密切监测其血清白蛋白的水平,并严格控制其血糖水平。医院应采取多种模式和途径对医护人员进行培训,以提高其操作水平和无菌意识。另外,在对患者进行静脉穿刺置管的过程中,应严格执行无菌操作,并在超声定位下进行穿刺置管,以保障置管的安全性、准确性,减少穿刺的次数[10-11]。对于已经发生CRBSI 的患者,应根据病原菌检测和药敏试验结果对其实施有针对性的抗感染治疗[12]。
综上所述,接受急诊血液透析与维持性血液透析的患者CRBSI 的发生率较高,其感染的病原菌以革兰阳性菌为主。导致此类患者发生CRBSI的危险因素主要是其年龄≥60 岁、导管留置的时间>14 d、血清白蛋白的水平<40 g/L 及合并有糖尿病。

