不同雾化方法吸入布地奈德在慢阻肺急性加重期疗效及血药浓度对比研究
刘勇辉
新余市人民医院 江西 新余 338025
慢性阻塞性肺疾病(慢阻肺)是常见病,其病情进展多与其急性加重有关,近年来,在慢阻肺急性加重治疗中,应用雾化吸入糖皮质激素更加普遍,目前使用最为广泛的是布地奈德雾化溶液,但在临床使用上,雾化吸人方式有多种,有曾广泛应用而近年来使用较少的超声雾化吸人器,有目前使用较多的脉冲空气泵雾化吸人装置,以及较为简便直接使用氧气驱动的雾化器等,国内外相应临床研究主要针对疗效的差异,而具体何种雾化方法能更好地利用药物,同样剂量的药物通过不同雾化方式具体能吸收多少,还没有类似的量化临床研究;在近年来,有研究者开始尝试在无创通气管路中衔接入专用的雾化装置进行治疗,但由于无创通气的原理所限,会导致较潮气量大得多的漏气量,此种方法是否会因雾化药物大量漏出而达不到有效治疗浓度等问题而被临床医生所关注,针对以上问题,本研究对不同方法吸入布地奈德的疗效及血药浓度进行对比,以期对临床医师提供参考。本研究人选2014年1月至2014年12月在我院呼吸科就诊的42例中重度慢阻肺急性加重患者进行临床疗效对比及布地奈德血药浓度检测,以及10名相应年龄段稳定期慢阻肺患者进行单次雾化布地奈德后血药浓度检测。评估疗效指标有慢阻肺症状评分(CAT)、血气分析指标及副反应,如血糖水平;布地奈德血药浓度检测时间点为雾化吸入布地奈德完毕后15min及30min,稳定期参照组另增加测定60min及120min时血药浓度。
1 研究方法
1.1 病例选择标准 1.以下两项均须符合(1)年龄60~80岁,符合慢阻肺诊断标准:慢阻肺的诊断应根据临床表现、危险因素接触史、体征及实验室检查等资料综合分析确定,考虑慢阻肺的主要症状为慢性咳嗽、咳痰和(或)呼吸困难及危险因素接触史;存在不完全可逆性气流受限是诊断慢阻肺的必备条件,用支气管舒张剂后FEV1/FVC<70%可确定为不完全可逆性气流受限;(2)符合慢阻肺急性加重诊断标准:①有慢阻肺病史(a.明确诊断慢阻肺.有典型慢阻肺临床表现,需人院后肺功能进一步证实);②出现超越日常状况的持续恶化,并需改变常规用药者;③患者短期内咳嗽、咳痰、气短和(或)喘息加重,痰量增多,或痰的性状发生改变,可伴发热等炎症(感染)明显加重的表现。2.排除标准①病情危重需有创机械通气治疗(呼吸道分泌物较多无法使用无创机械通气者,或PaCO超过70mmHg);②合并有其他心、脑、肾、肝等疾病需住院期间治疗;③合并有气胸、肺栓塞、肺炎等其他呼吸系统疾病。
1.2 药品及雾化装置 药品:①布地奈德雾化液:0.5mg/ml,2ml/支,由阿斯利康制药公司生产;②甲泼尼龙粉针:商品名甲强龙,40mg/支,由辉瑞制药公司生产。雾化装置:①雾化泵:百瑞(PARI)SINUS028G型空气压缩泵;②雾化器:百瑞(PARI)LCPLUS型简易喷雾器;③无创呼吸机通用雾化连接装置:我院自制,专利登记号:201320578929.3。
1.3 研究方案及分组 空气泵组:脉冲空气泵连接简易喷雾器,使用布地奈德单药2mg雾化吸人,分别在雾化完毕后10min,30min留取静脉血样;氧驱动组:6L/min流量医用氧连接喷雾器,药物剂量及留取血样时间同上;无创串接组:无创呼吸机管路串联接入专用雾化吸入装置,药物剂量及留取血样时间同上;稳定慢阻肺组:稳定期慢阻肺患者,分别采用1mg、2mg布地奈德,使用脉冲空气泵雾化吸入,血样分别于雾化完毕后10min,30min,60min及120min留取。所有慢阻肺急性加重患者均按照常规治疗方案接受治疗,包括可能使用支气管舒张剂、静脉或口服抗生素、化痰药物,以及控制性氧疗(用于维持动脉血氧饱和度在90%以上)等,其方案选择未做特殊限定。上述研究方案经合肥市第一人民医院医学伦理委员会审查通过。
1.4 布地奈德血药浓度检测方法及标准品 采用高效液相一质谱联用法(LS—MS),检测仪为:沃特世(Waters)ACQUITYAPC型超高效聚合物色谱系统及xevoTQ—S型串联三重四极杆质谱仪。布地奈德标准品:购自中国食品药品检验研究院。
2 结果
2.1 治疗前各组基本情况 接受治疗的慢阻肺急性加重患者中,空气泵组(18例)、氧气驱动组(14例)年龄、体重、肺功能比较差异无显著性,所选病例肝。肾功能正常;无创呼吸机串联雾化组(10例)均为II型呼吸衰竭患者,年龄、体重、肺功能及肝肾功能指标较以上两组有统计学差异。稳定期慢阻肺患者(10例)基本情况与第空气泵组及氧驱动组相似,差异无显著性。(数据见表1)
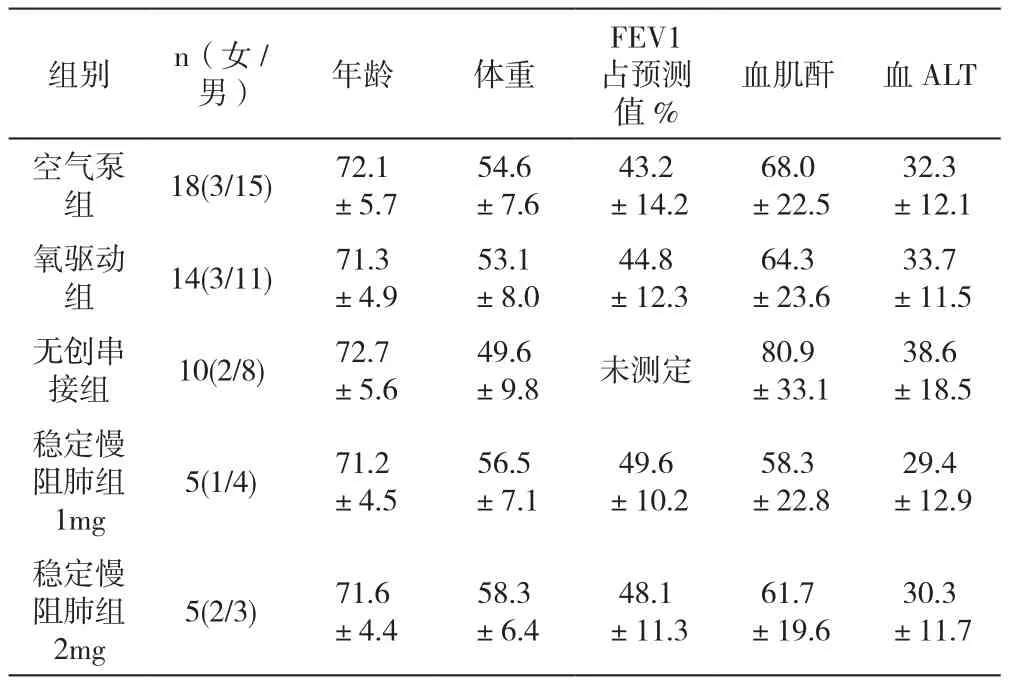
表1 各组基本情况
2.2 接受雾化吸入布地奈德后各组血药浓度情况 所有接受治疗的慢阻肺急性加重患者均在雾化治疗结束后的第10min及第30min进行静脉血采样,样本经离心留取血清,冻存,分批送测。稳定期慢阻肺组在单次布地奈德1mg(5例)或2mg(5例)雾化治疗结束后第10、30、60及120min进行静脉血采样,样本处理方法同上。血药浓度检测结果(见表2)。
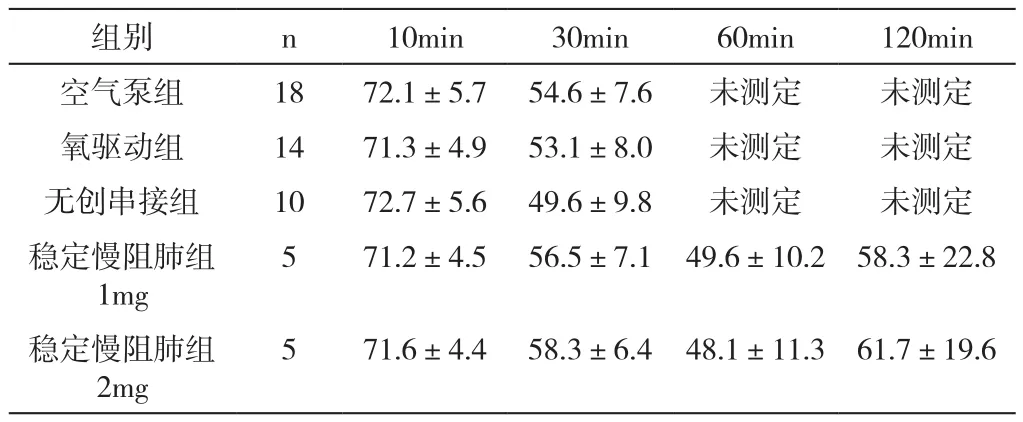
表2 布地奈德血药浓度测定结果
2.3 慢阻肺急性加重患者治疗前后情况对比:对各组治疗前后情况进行对比,治疗前数据采集时间为入院当日第一次获取“表3”中各项指标时,治疗后数据为治疗后第5日在非接受雾化治疗和(或)无创通气治疗时采集数据,其中空腹血糖为入院第一次晨采静脉血及治疗后第5日晨采静脉血时获得。压缩空气泵驱动及氧气驱动雾化吸入组临床症状改善情况相似,无统计学差异;对肺功能(FEV1绝对值)及动脉血氧分压(P aO2)改善情况相似;对空腹血糖,两组均无影响。氧驱动雾化吸入组治疗后PaCO2无明显改善,而另两组治疗后PaCO2较治疗前改善,差异有统计学意义(P<0.05)。无创通气串联雾化吸入组,治疗前后临床症状改善,CAT评分差异有统计学差异;FEV1及PaO2、Pa CO2改善均有统计学差异;对空腹血糖的影响无统计学差异。(见表3)
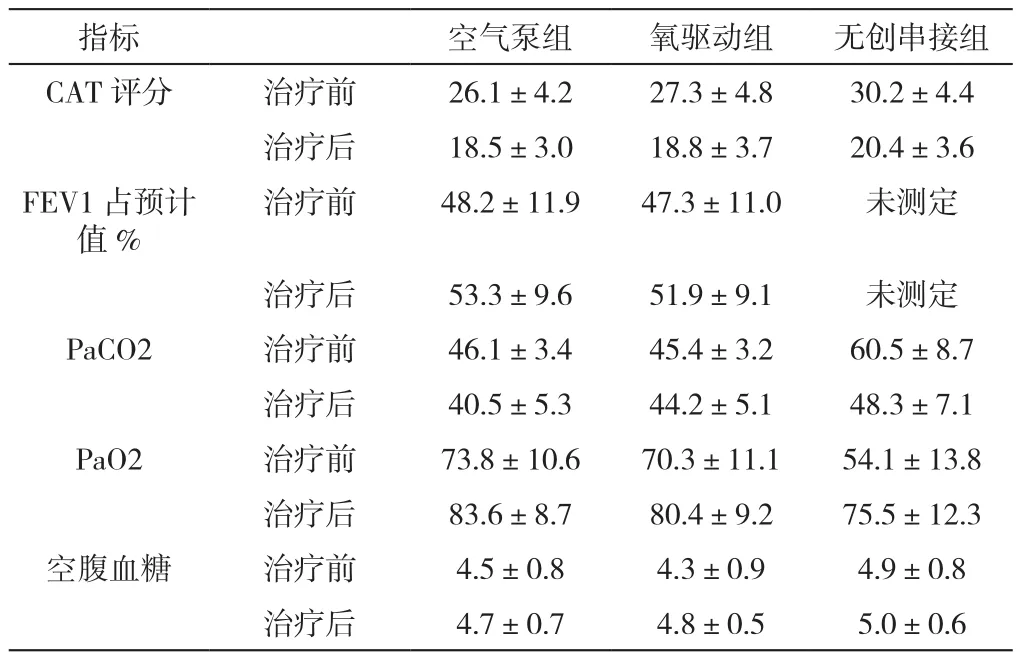
表3 治疗前和治疗后患者症状及部分生理指标
3 讨论
雾化吸入布地奈德等糖皮质激素主要应用于慢阻肺急性加重、支气管哮喘等气道炎症疾病的治疗中,目前已经成为气道炎症性疾病的主要辅助治疗手段[1-3],一般多使用压缩空气泵驱动雾化吸入及氧气驱动雾化吸入,前者多在门诊或应用于有二氧化碳潴留病人,后者使用较为简便,临床多应用于无二氧化碳潴留的患者[4]。由于慢阻肺患病率的持续上升及无创通气技术的进步,更多中重度II型呼吸衰竭患者避免了气管插管或气管切开后的机械通气而无需进入重症监护室救治,有研究证实,此类患者的雾化吸入糖皮质激素治疗与静脉糖皮质激素相比,同样可以改善气道炎症并减少了全身糖皮质激素的负荷[5-9],而此部分患者由于肺功能极差,往往无法配合上述两种目前主流的雾化吸入方式,为此,我科已开展了经无创呼吸机串联的雾化吸入装置。较有创通气几乎为零的漏气量,无创通气的容许漏气量是同期患者通气量的约3~10倍,经无创呼吸机管路接人的雾化药物是否也大部分经漏气而被排出,而无法达到有效的药物吸收量也存在争议。较压缩空气泵及氧气驱动两种传统的雾化吸人方式,经无创呼吸机管路串联压缩空气泵雾化吸人吸入同剂量布地奈德混悬液组虽然也获得了临床症状及生理、生化指标的改善,但布地奈德血药浓度均值只有约以上两种雾化吸入方法70%,而且标准差也有所增大,说明此种方式对雾化药物的局部吸收率有一定影响,个体差异如患者无创通气参数的变化、漏气量的不同,都可能对药物的吸收带来影响,但此种影响并未对疗效有影响,也未增加二重感染等并发症的发生几率,对于无法接受以上两种传统雾化吸人方法的使用无创呼吸机治疗的患者可以作为一种有效的治疗方法。由于无创呼吸机治疗慢阻肺急性加重患者存在二氧化碳潴留的II型呼吸衰竭,高流量氧有可能导致呼吸中枢抑制的危险,故未设定无创呼吸机串联氧气驱动雾化吸入对照组。对于吸入布地奈德在肺部沉积量与血药浓度之间的关系,有芬兰学者进行了动物实验以及在高加索人种的健康志愿者中的研究,证实吸人布地奈德干粉在肺部的半衰期较血药浓度的半衰期有所延长,通过血药浓度可评估布地奈德在肺部的沉积量。在慢阻肺急性加重患者使用布地奈德雾化吸人与静脉甲泼尼龙的研究较多,大部分研究认为6~8mg/d的布地奈德雾化吸人与40mg/d甲泼尼龙的疗效相当,故本研究中的大部分慢阻肺急性加重患者采用的是6mg的布地奈德(2mg,每日三次),同时对不同剂量布地奈德在慢阻肺稳定期患者中进行对照研究,并通过对21~24岁的6位男性健康志愿者吸入1mg、2mg布地奈德绘制了药时曲线作为对照。对于慢阻肺患者的雾化治疗是否导致下呼吸道感染风险一直有争议,由于本研究仅限定于观察慢阻肺急性加重患者住院过程中的诊治,而且大部分患者同时都接受了1~2种抗菌药物治疗,所以在以上三种雾化吸人布地奈德治疗方案中均无感染加重病例,有1例临床诊断继发真菌感染;所有入选病例治疗后均未发现有血糖异常。通过本研究的血药浓度监测结果,可以较为直观的得出以下初步结论:空气泵驱动雾化吸入与氧气驱动雾化吸人布地奈德血药浓度及临床疗效无统计学差异,但氧气驱动组治疗后PaCO2改善较空气泵组差;经无创呼吸机管路串联雾化吸入布地奈德吸收率约为上述两种方法的70%,血气分析较治疗前明显好转应与无创通气治疗相关,是否需要增加给药剂量以达到同样血药浓度,笔者认为在该组使用无创呼吸机管路串接雾化器的患者临床症状评分及实验室指标改善上,同样达到了治疗目的,但由于没有设立更大剂量布地奈德以补偿漏气时损失的药物组进行对比,后续研究将会进行相应的对比。

