基于自动乳腺全容积扫查的乳腺癌超声特征预测腋窝淋巴结转移负荷的价值
王美晨 朱绘绘 李照喜 史丽群 刘海珍 闵 贤 沈钧康
腋窝淋巴结转移状态是乳腺癌患者重要的预后因素[1],既往将腋窝淋巴结状态分为转移和未转移,转移患者多行腋窝淋巴结清扫,但可能发生上肢神经损伤、水肿等并发症。近年来,基于美国ACOSOG Z0011 试验、IBCSG 23-01 研究和AMAROS 的Ⅲ期随机对照临床研究[2],《美国国立综合癌症网络指南》建议乳腺癌T1~T2 期、1~2 个前哨淋巴结阳性、保乳术后、接受全乳放疗患者可免行腋窝淋巴结清扫(2A 类推荐),其整体生存率不受影响[3],这使腋窝的处理策略转变到淋巴结转移负荷方面,负荷的分类或许更有利于临床诊治管理[4]。淋巴结转移负荷是指肿瘤转移灶占整个淋巴结的比例,可分为高转移负荷和低转移负荷[5]。自动乳腺全容积扫查(automated breast volume scanning,ABVS)是在常规超声检查基础上开展的乳腺三维立体超声成像技术,其获得的超声影像信息更加丰富。本研究旨在探讨基于ABVS 的乳腺癌超声特征术前预测同侧腋窝淋巴结转移负荷的应用价值,以期为临床个体化治疗提供参考。
资料与方法
一、研究对象
选取2018年1月至2020年12月我院经手术病理证实的女性乳腺癌患者106例(106个原发病灶),年龄24~78岁,平均(47.9±11.4)岁。其中浸润性导管癌92例,浸润性小叶癌6 例,原位癌3 例,乳头状癌2 例,髓样癌、黏液癌、内分泌癌各1 例。纳入标准:①初诊为原发性乳腺癌的女性患者;②未行辅助放、化疗及内分泌治疗;③行乳腺癌保乳术或全乳切除术,经病理证实为乳腺癌;④行腋窝淋巴结清扫及病理学检查;⑤影像学检查资料完整。排除标准:①行放、化疗或内分泌治疗;②多发病灶患者;③乳腺假体置入术后;④妊娠期、哺乳期患者;⑤有乳腺手术史。106例患者根据术后病理淋巴结转移状态,分为低转移负荷组(≤2个转移淋巴结)60例和高转移负荷组(≥3个转移淋巴结)46 例。本研究经我院医学伦理委员会批准,所有患者均知情同意。
二、仪器与方法
1.仪器:使用西门子Acuson S 2000 彩色多普勒超声诊断仪,9L4和18L6浅表探头,频率分别为4~9 MHz和6~18 MHz;全容积图像扫查使用14L5BV 探头,频率5~14 MHz;配备ABVS工作站。
2.方法:患者去枕平卧,充分暴露双侧乳腺和腋窝区域。先用浅表探头以乳头为中心进行扇形扫查,再使用ABVS 宽频探头自动扫查,根据乳腺大小选择不同深度参数,每侧乳腺常规扫查正中位、外侧位和内侧位3 个切面。每一切面扫查结束后标记乳头位置,保存图像并传输至ABVS 工作站,对影像数据自动进行三维重建。超声特征描述依据2013年美国放射协会推荐的第5 版乳腺影像报告和数据系统(breast imaging reporting and data system,BI-RADS),血流分级依据Adler 分级标准[6]分为0~Ⅲ级。记录病灶最大径、形态、边缘、生长方位、内部回声、后方回声、钙化、血流分级、冠状面汇聚征、冠状面虫噬征、冠状面高回声晕、距乳头距离(冠状面病灶最内侧缘距离乳头中心的距离)和距皮肤位置(纵断面病灶最上缘距离皮肤下层的距离)。上述检查及图像判读均由2 名具有主治及以上职称的乳腺超声检查医师在双盲情况下独立完成,结果不一致时,与第3 位主治及以上职称医师协商。
三、统计学处理
应用SPSS 25.0 统计软件,计数资料以例表示,组间比较行χ2检验。将超声特征进行单因素及多因素二元Logistic回归分析,建立乳腺癌同侧腋窝淋巴结高转移负荷的Logistic 回归模型,行Hosmer-Lemeshow 拟合优度检验评价预测模型的校准能力。绘制受试者工作特征(ROC)曲线分析该模型预测乳腺癌同侧腋窝淋巴结高转移负荷风险的效能,计算曲线下面积。P<0.05为差异有统计学意义。
结果
一、单因素分析
乳腺癌腋窝淋巴结低转移负荷组与高转移负荷组超声特征的单因素分析结果见表1 和图1,2。两组病灶最大径、边缘情况、距皮肤距离、距乳头距离、冠状面汇聚征、冠状面虫噬征及血流分级比较差异均有统计学意义(均P<0.05)。
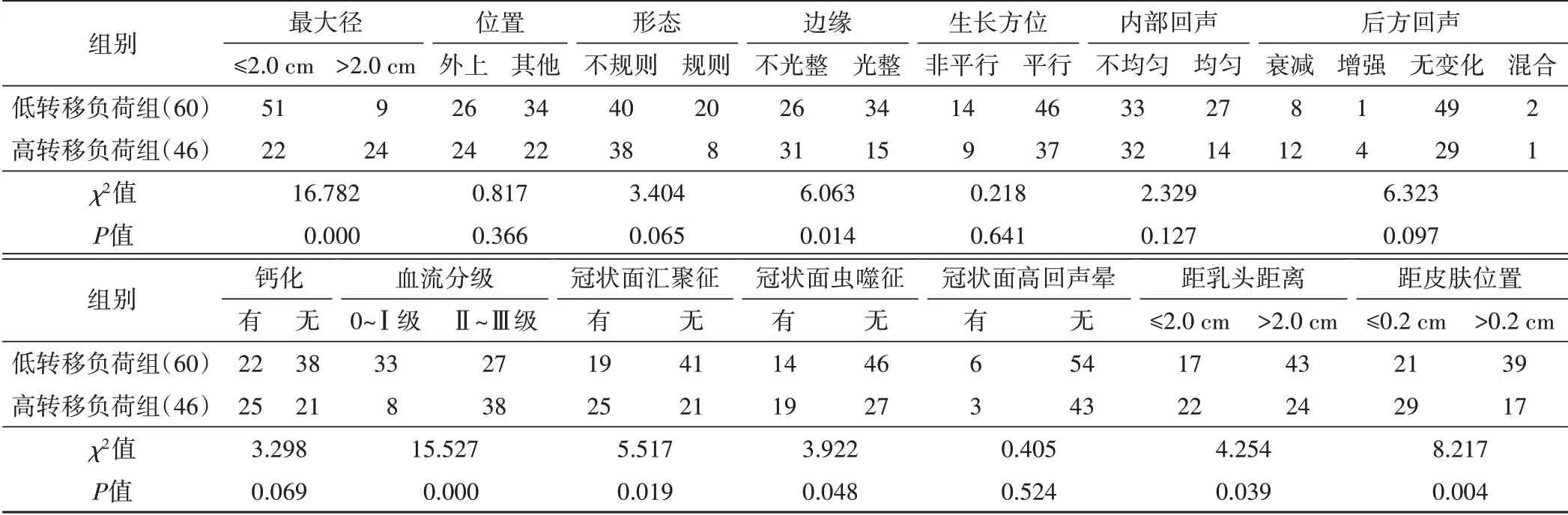
表1 两组超声特征的单因素分析 例
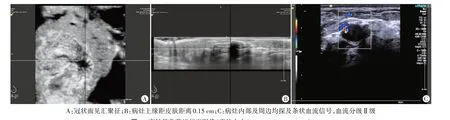
图1 高转移负荷组超声图像(病灶大小2.1 cm×1.0 cm×1.2 cm)

图2 低转移负荷组超声图像(病灶大小2.1 cm×1.1 cm×1.2 cm)
二、多因素二元Logistic回归分析
将单因素分析中差异有统计学意义的超声特征作为自变量,腋窝淋巴结高转移负荷作为因变量,进行多因素二元Logistic 回归分析,结果显示病灶最大径>2.0 cm、距皮肤距离≤0.2 cm、冠状面汇聚征、冠状面虫噬征及血流分级Ⅱ~Ⅲ级均是预测乳腺癌同侧腋窝淋巴结高转移负荷的独立危险因素(OR=4.971、3.559、5.932、9.426、3.367,P=0.007、0.017、0.019、0.003、0.033)。见表2。建立Logistic 回归方程为:Logit(P)=-4.402+1.604×最大径>2.0 cm+1.270×距皮肤距离≤0.2 cm+1.780×冠状面汇聚征+2.244×冠状面虫噬征+1.214×血流分级Ⅱ~Ⅲ级。Hosmer-Lemeshow拟合优度检验结果显示,回归模型预测乳腺癌同侧腋窝淋巴结高转移负荷与实际腋窝淋巴结转移负荷比较差异无统计学意义(χ2=7.741,P=0.356)。
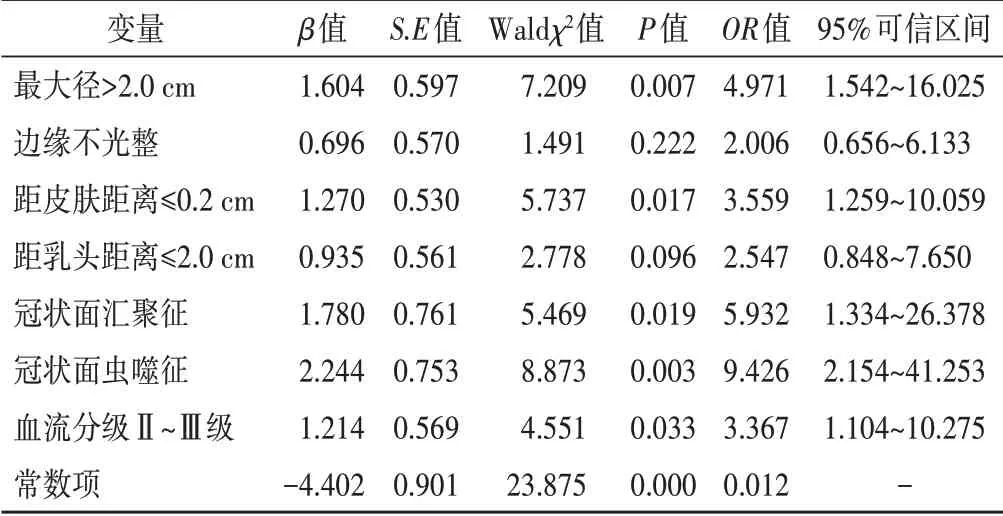
表2 预测乳腺癌同侧腋窝淋巴结高转移负荷的多因素二元Logistic回归分析
三、ROC曲线分析
多因素二元Logistic 回归模型以预测概率P=0.50作为阈值,其预测乳腺癌同侧腋窝淋巴结高转移负荷的敏感性71.7%,特异性81.7%,准确率77.4%,曲线下面积为0.872(95%可信区间为0.806~0.939)。见图3。
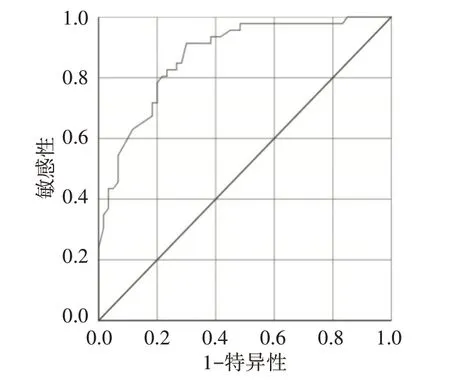
图3 Logistic 回归模型预测乳腺癌同侧腋窝淋巴结高转移负荷的ROC曲线图
讨论
研究[7]发现,单纯评估淋巴结转移与否并不符合现代精准治疗的观念。在ACOSOG Z0011 试验之后,国内上海瑞金医院也做了相关验证性研究[8],认为单纯判断腋窝淋巴结是否受累已经不能满足目前临床需求,有必要对腋窝淋巴结转移负荷进行量化,以辅助手术方案的选择。ABVS 是在常规超声基础上发展而来的新技术,其扫查过程更客观,可减少乳腺周边、乳头下方及较小病灶的漏诊。同时,ABVS 工作站能准确反映病灶数目、大小及其与导管和周围组织的关系,以及病灶距皮肤和乳头的距离。本研究对乳腺癌超声特征进行单因素和多因素二元Logistic回归分析,探讨基于乳腺癌超声特征的Logistic 回归模型在术前预测同侧腋窝淋巴结转移负荷中的临床应用价值。
本研究单因素分析显示,两组病灶最大径、边缘情况、距皮肤距离、距乳头距离、冠状面汇聚征、冠状面虫噬征及血流分级比较差异均有统计学意义(均P<0.05)。ABVS 可发现较小的乳腺病灶,本研究以2.0 cm 作为分界,发现最大径>2.0 cm 的病灶更容易出现转移;另外,若病灶边缘不光整(毛刺、成角、微小分叶),乳腺癌同侧腋窝淋巴结转移负荷更高。病灶边缘不光整,出现“毛刺征”,冠状面呈现汇聚征或虫噬征,均是由于恶性病灶组织侵袭性生长,癌组织侵犯相邻组织而逐渐向远处扩散[9]。Cong 等[10]研究表明,病灶边缘不光整越明显,提示肿瘤细胞的浸润性越强,病程发展越快,预示发生淋巴结高转移负荷的风险越大。Bevilacqua 等[11]以病灶距乳头2.0 cm 为界值进行研究,发现乳腺中央区越靠近乳头,乳腺癌更易发生同侧腋窝淋巴结转移,分析原因主要是乳腺中央区淋巴管丰富,本研究与其结果相似。恶性病灶内部及周边血流信号多较丰富,肿瘤组织易侵入周围淋巴系统,导致血管和淋巴系统走行杂乱,还可见穿插入肿瘤组织的血管。本研究高转移负荷组血流分级Ⅱ~Ⅲ级占比较低转移负荷组更高(P=0.000),与吕小霞等[12]研究结果一致。
本研究进一步对单因素分析中差异有统计学意义的超声特征进行多因素二元Logistic回归分析,筛选出5 个独立危险因素,分别为病灶最大径>2.0 cm、距皮肤距离≤0.2 cm、冠状面汇聚征、冠状面虫噬征、血流分级Ⅱ~Ⅲ级(OR=4.971、3.559、5.932、9.426、3.367,P=0.007、0.017、0.019、0.003、0.033)。乳腺癌病灶的大小反映了肿瘤的生长时间和生长速度,本研究为乳腺癌筛查回顾性研究,多数病灶直径较小。Mori 等[13]研究显示乳腺肿瘤中位直径为3.5 cm,直径越大越易发生淋巴结转移。既往研究[14]表明,肿瘤距皮肤距离较近,甚至皮肤受累与腋窝淋巴结转移有较高的相关性,病灶浅层脂肪回声增强、皮肤受累等多是由于乳腺皮下脂肪淋巴管丰富,癌细胞易浸润,皮下淋巴管与腋窝淋巴结可能存在一定引流。本研究还纳入了ABVS 冠状面影像信息,发现冠状面汇聚征和虫噬征均是腋窝淋巴结高转移负荷的独立危险因素。与郑逢洋等[15]研究结论一致。汇聚征形成多由于恶性肿瘤组织侵袭性生长,侵犯相邻组织而产生推挤牵拉,组织间相互纠集;虫噬征为冠状面图像上类似虫咬缺损的边缘不规则表现,可伴有不完整的高回声晕。为了维持肿瘤细胞的高代谢需求,肿瘤病灶容易新生滋养血管,与周围组织存在复杂的吻合支,易侵及周围淋巴系统,彩色多普勒常可探及走行杂乱、异常分布的丰富血流信号。本研究多因素二元Logistic 回归分析显示,血流分级Ⅱ~Ⅲ级也是腋窝淋巴结高转移负荷的独立危险因素,与既往研究[10]结论一致。另外,边缘不光整在多因素二元Logistic 回归分析中差异无统计学意义,分析原因可能是病灶边缘情况的分类描述重复性较差。
本研究对筛选出的独立危险因素进行Hosmer-Lemeshow 拟合优度检验,发现回归模型预测结果与实际结果比较差异无统计学意义(χ2=7.741,P=0.356),说明回归模型预测乳腺癌同侧腋窝淋巴结高转移负荷的准确性较高。本研究ROC 曲线分析显示,以预测概率P=0.50 作为阈值,其预测腋窝淋巴结高转移负荷的敏感性71.7%,特异性81.7%,准确率77.4%,曲线下面积0.872(95% 可信区间0.806~0.939),说明该模型具有较好的预测效能。既往研究[16]纳入了病灶临床病理分型和影像特征,建立预测乳腺癌腋窝淋巴结转移的模型,ROC 曲线分析显示该模型的曲线下面积为0.885(95%可信区间0.847~0.922)。本研究结论与其基本一致。
综上所述,基于ABVS 的乳腺癌超声特征Logistic回归模型在预测同侧腋窝淋巴结高转移负荷方面具有较好的应用价值。但本研究样本量较小,且为单中心研究,今后需进一步行前瞻性、多中心联合试验,探讨临床病理和影像特征等因素与淋巴结转移负荷的关系。

