不同角膜屈光手术对近视患者眼红指数及泪膜破裂时间的影响分析
王彬,杜敏,季元元,陈国清
1.南京医科大学盐城临床医学院(盐城市第三人民医院)眼科,江苏盐城 224000;2.盐城市疾病预防控制中心病原微生物与生物检验科,江苏盐城 224000
数据统计,全球中近视患病率为28.3%,且呈逐年上升趋势,预计到2030 年可能会达到39.9%,而到2050 年则会达到49.8%。2018 年,我国青少年患近视率为53.6%[1]。目前,在近视矫正手术中,屈光手术为主要手术方式,且随着医疗设备不断更新、物理理论广泛应用及激光的持续改进,屈光手术领域发展的也更加迅速[2]。传统准分子激光角膜原位磨镶术需将患者角膜切开,从而制作角膜,同时还需切削前基质层,对角膜生物学稳定性存在不良影响,而飞秒激光制瓣联合准分子激光角膜原位磨镶术(femtosecond laser valvuloplasty combined with excimer laser in situ keratomileusis, FS-LASIK)更加利于给予患者重现性更高且更具精确性的角膜瓣。前弹力层下激光角膜磨镶术(sub-bowmankeratomileusis, SBK)为在前弹力层下对角膜瓣进行制作的一种LASIK 手术,可保留好角膜基质层[3]。本文主要对2020 年1 月—2021 年5 月于盐城市第三人民医院进行治疗的204 例近视患者展开研究,探究不同角膜屈光手术对眼红指数及泪膜破裂时间的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取本院收治的204 例近视患者(408 眼),并利用硬币法将其分为比照组及干预组,各102 例(204 眼)。比照组中男66 例(64.71%),女36 例(35.29%);平均年龄(33.57±12.55)岁。干预组中男60 例(58.82%),女42 例(41.18%);平 均 年 龄(33.59±11.58)岁。两组患者基础资料对比,差异无统计学意义(P>0.05),具有可比性。本研究已经过本院医学伦理委员会审核。
1.2 纳入与排除标准
纳入标准:①符合《重视高度近视防控的专家共识(2017)》[4]有关标准;②术前主觉眼光等效球镜SE<-12.00 D,柱镜屈光度<-2.00 D;③自愿加入本次研究,并签署有关研究的保密协议。
排除标准:①弱视者;②人工晶体眼者;③白内障或者青光眼患者。
1.3 方法
比照组接受前弹力层下激光角膜磨镶术:选择SBK 角膜板层刀角制作膜瓣,角膜瓣厚度控制在110~130 μm,直径则控制在8.0~9.0 mm,制作完成后,将角膜瓣掀起,在预置程序下切削角膜基质层,完成后选择平衡盐溶液对基质床实施冲洗操作,再展开角膜瓣复位工作。
干预组接受飞秒激光制瓣联合准分子激光角膜原位磨镶术:选择激光机器FS200 制作角膜瓣,角膜瓣厚度控制在110 μm,直径控制在7.8 mm。完成制作后,利用EX500 操作系统,从而实施准分子激光切削操作,在切削过程中设置光区于6.0~6.5 mm,完成后应用平衡盐溶液,对基质床实施冲洗操作,完成激光治疗后,再展开角膜瓣复位操作。
两组患者在完成手术后,需选择左氧氟沙星、不含防腐剂的人工泪液、氟米龙滴眼液进行滴眼,其中左氧氟沙星以及不含防腐剂的人工泪液滴眼频率为4 次/d,需要连续滴眼14 d;而氟米龙滴眼液开始滴眼频率为4 次/d,每周逐渐递减,最后1 周滴眼频率为1 次/d,共连续滴眼28 d。
1.4 观察指标
①眼红指数:在检查时需要叮嘱患者将双眼睁大并保持不动状态,迅速对患者睑裂区血管进行拍摄,拍下最清晰图形,并利用系统对患者双眼鼻侧和颞侧结膜充血实际情况展开分析,利用数字标注清楚。所得数值越高则说明患者充血情况越为严重。
②泪膜破裂时间:在对泪膜破裂时间进行测量时,需要指导患者抬眼看向上方,并轻轻将患者下眼睑拉开,选择荧光素钠条对其下眼睑结膜轻蘸。随后,告知患者自然眨3 次眼,之后向前方平视并坚持不眨眼,于其坚持不眨眼开始计时,利用裂隙灯对患者泪膜完整性展开观察,直到有“黑点”出现后停止计时。该段时间则为泪膜破裂时间,需反复测量3 次,选取平均值。
③中央角膜知觉:选择角膜知觉测量仪对患者中央角膜知觉自动测量。
1.5 统计方法
采用SPSS 26.0 统计学软件处理数据,符合正态分布的计量资料以(±s)表示,组间比较行t检验;计数资料以[n(%)]表示,组间比较行χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者不同时间眼红指数对比
两组患者术前、术后7 d、术后30 d 眼红指数比较,差异无统计学意义(P>0.05)。见表1。
表1 两组患者不同时间点眼红指数对比(±s)

表1 两组患者不同时间点眼红指数对比(±s)
2.2 两组患者不同时间泪膜破裂时间对比
术前,两组患者泪膜破裂时间比较,差异无统计学意义(P>0.05);术后7、30 d,干预组泪膜破裂时间均长于比照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者不同时间点泪膜破裂时间对比[(±s),s]

表2 两组患者不同时间点泪膜破裂时间对比[(±s),s]
2.3 两组患者不同时间中央角膜知觉对比
术前,两组患者中央角膜知觉数值比较,差异无统计学意义(P>0.05);术后7、30 d,干预组中央角膜知觉数值均高于比照组,差异有统计学意义(P<0.05)。见表3。
表3 两组患者不同时间点中央角膜知觉对比[(±s),mm]
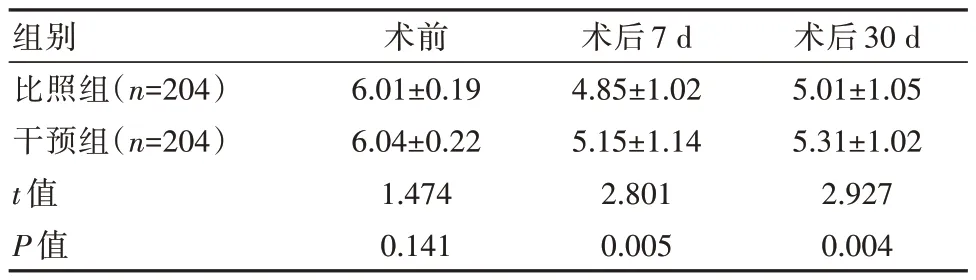
表3 两组患者不同时间点中央角膜知觉对比[(±s),mm]
3 讨论
在正常情况下,当眼睛处于放松状态时,经眼球屈光系统后,平行光线会聚焦于视网膜上。而近视人群眼睛经眼球屈光系统后,平行光线会聚焦于视网膜之前。近视为临床中比较常见的屈光不正性疾病之一[5],按照屈光成分可以分成轴性近视及屈光性近视这两类。其中轴性近视产生原因为眼球过长,超出正常范围、生长过快且视网膜太远,导致光线在正常聚焦时无法达到视网膜;屈光性近视则是由于其角膜或者晶状体折射光线能力太强,从而致使光线在到达视网膜前就出现聚焦情况[6-7]。疾病分期不同,症状也存在一定差异。近视眼无法逆转且无法治愈,只能够通过应用有关措施控制近视进展速度,而高度近视引发的视网膜脱离则需接受有效的激光治疗[8-9]。
在激光角膜屈光手术技术持续发展下,角膜后表面形态的变化也受到更多人的关注。FS-LASIK、SBK 为临床中应用广泛的两种近视激光手术方式[10]。FS-LASIK 利用两种激光展开手术,全程并未应用机械刀,SBK 所制作的角膜瓣更具精确度,可加快患者视觉恢复速度[11]。角膜屈光手术极易破坏患者角膜组织,患者眼表功能也会受到一定影响。眼红为眼表炎症存在的主要体征,有学者经过研究,提示可将眼红指数作为对患者术后炎症状态展开评估的重要指标,且选择眼表分析仪对眼红指数展开分析,分辨率及准确性均更高[12-14]。角膜知觉减退为角膜屈光手术无法避免的结局,主要是由于患者在接受角膜屈光手术过程中,角膜瓣制作以及激光切削均会导致患者自身角膜神经纤维出现切断及丢失情况[15]。SBK 手术期间应用机械刀,从而制作角膜瓣,极易影响到患者角膜神经,因此对患者中央角膜知觉的影响程度更大,而在FSLASIK 手术过程中制作角膜瓣时,对患者基质神经干的损伤程度较低,FS-LASIK 制瓣准确性更高,利于加快患者神经修复速度[16-17]。本研究结果显示,FS-LASIK、SBK 不同时间点眼红指数之间差异无统计学意义(P>0.05),说明两种手术方式均不会导致患者结膜产生短期或者长期充血情况。本研究结果显示,干预组术后7、30 d 后泪膜破裂时间分别为(7.16±2.01)、(8.87±2.78)s,比照组为(6.59±1.71)、(8.02±2.12)s,干预组明显长于比照组(P<0.05);且干预组术后7、30 d 中央角膜知觉数值明显高于比照组(P<0.05)。王红霞等[18]研究结果与本研究结果相似,在其研究中选择120 例(240 眼)患者作为研究对象,分为3 组,分别给予全飞秒激光小切口角膜基质透镜取出术(A 组)、飞秒激光制瓣联合准分子激光角膜原位磨镶术(B 组)及前弹力层下激光角膜磨镶术(C 组),结果显示,A 组术后1 周、术后1 个月的泪膜破裂时间分别为(9.68±2.34)、(11.23±2.68)s,B 组术后1 周、术后1 个月的泪膜破裂时间分别为(8.16±2.01)、(9.14±2.33)s,C 组术后1 周、术后1 个月的泪膜破裂时间分别为(7.74±1.78)、(8.69±2.07)s;术后1 周、术后1 个月中央角膜知觉比较,A 组>B 组>C 组,结果提示3 种手术中,飞秒激光小切口角膜基质透镜取出术对患者泪膜破裂时间的影响最小,SBK 对患者中央角膜视觉的影响最大,3 种手术对眼红指数的影响效果接近。
综上所述,在对近视患者展开治疗期间,FSLASIK 应用效果优于SBK,临床应用价值显著。

