肺部超声对重症肺部感染患者肺通气的评估价值
杨朝生,邓玉光,陈慧,钟家将
柳州市人民医院呼吸与危重症医学科,广西柳州 545000
前言
重症肺部感染是我国住院患者死亡的重要原因,也是呼吸内科常见呼吸系统危急重症,重症肺炎除容易并发呼吸衰竭外,也会累及循环、消化与神经等多个系统,使患者水、电解质及酸碱平衡发生紊乱,严重威胁患者生命健康[1]。临床重症肺部感染诊断多以胸部CT 为金标准,但由于电离辐射等原因致使临床应用受到限制。胸部超声具有可重复性强、可床旁检查、无创、实时、快捷等优点,已有多种文献提示超声诊断胸部疾病的灵敏度、阴性预测值及准确度均优于胸部X线检查,但作为诊断重症肺部感染的重要辅助检查方法还有待进一步探讨[2-3]。本研究以胸部CT 为金标准,探讨肺部超声对重症肺部感染患者通气情况的应用价值。
1 资料与方法
1.1 一般资料
选取2019年1月至2021年3月在柳州市人民医院接受治疗的88 例重症肺部感染患者,其中男性56例,女性32 例,年龄30~70 岁,平均(55.15±9.85)岁;体质量指数(BMI)19.50~24.80 kg/m2,平均(21.84±1.01)kg/m2。纳入标准:(1)诊断符合《中国成人社区获得性肺炎诊断和治疗指南》中的标准[4];(2)在该院行超声及胸部CT 检查;(3)年龄>18 岁;(4)患者及家属知情同意。排除标准:(1)既往有胸腔内操作史或胸廓、胸腔内疾病;(2)合并有肝肾功能障碍、血液系统疾病、恶性肿瘤等其他严重疾病。
1.2 超声检查
使用美国BD 公司生产的彩色多普勒超声诊断仪,线阵探头频率8~12 MHz,取仰卧、俯卧位,以腋前线、后线为界限,每侧肺脏分成前、侧、后3区域,肋骨同探头垂直,先针对垂直肋骨间隙纵向扫查,后将探头旋转90°横向扫查,扫描双侧肺脏每个区域。采用半定量标准对肺部超声征象进行评分[5]。共将患者全肺分为12 个区域,每个区域评分分值0~3 分,总分36 分,超声评分分值越高,代表患者肺含气量越低。单个区域评分标准见表1。

表1 肺部超声评分标准Table 1 Pulmonary ultrasound scoring criteria
1.3 CT检查
使用西门子CT机进行CT扫描,自胸廓起端至肋膈角下缘,扫描参数:80~110 mA管电流,100~120 kVP管电压,3 mm 层厚和层间距,0.8 s 曝光时间,附带处理软件处理MPR图像。根据Gattinoni 等[6]提出CT值区分肺通气标准:CT 值在-100~100 HU 为不通气肺组织,-101~-500 HU为低通气肺组织,-501~-900 HU为正常通气肺组织,-901~-1000 HU为过度通气肺组织。不同预后患者临床资料、肺部超声评分等比较,主要包括患者年龄、糖尿病比例、APACHEⅡ评分、肺泡-动脉氧分压差、机械通气治疗和肺部超声评分等。
1.4 统计学处理
使用SPSS20.0 统计软件。计量资料经正态性检验后,符合正态分布计量资料采用均数±标准差表示,进行t检验分析组间差异;计数资料采用率和构成比表示,比较使用χ2检验;相关性分析采用Pearson相关分析。检验水准:α=0.05。
2 结果
2.1 患者肺部超声、CT值
88 例患者中全肺超声评分平均为(18.50±2.12)分,全肺CT 值平均为(-620.50±88.13)HU(图1)。根据Gattinoni 等[6]提出的标准,本组患者不通气/低通气肺组织比例平均为(10.41±3.35)%,正常通气肺组织比例平均为(71.54±6.69)%,过度通气肺组织比例平均为(17.65±4.11)%。

图1 患者CT图像Figure 1 CT images of patients
2.2 肺部超声与CT值、肺组织通气情况相关性分析
患者肺部超声评分与全肺CT值呈正相关(r=0.775,P<0.05);肺部超声评分与不通气/低通气肺组织比例呈正相关(r=0.648,P<0.05),与正常通气肺组织比例、过度通气肺组织比例无明显相关性(r=-0.170 和0.046,P>0.05)。
2.3 不同预后患者临床资料、肺部超声评分等比较
88 例患者中,治疗28 d 时死亡29 例,存活59 例;死亡组患者年龄、糖尿病比例、APACHEⅡ评分、肺泡-动脉氧分压差、机械通气治疗和肺部超声评分明显高于存活组(P<0.05),而氧合指数明显低于存活组(P<0.05),见表2。

表2 不同预后患者临床资料、肺部超声评分等比较Table 2 Comparison of clinical data and pulmonary ultrasound scores of patients with different prognoses
2.4 影响重症肺部感染患者死亡的多因素分析
将上述有统计学意义指标作为自变量,是否死亡作为因变量进行Logistic 回归分析。结果显示年龄、APACHEⅡ、肺部超声评分是重症肺部感染患者死亡的影响因素(OR=1.758、2.841、2.440,P<0.05),见表3。
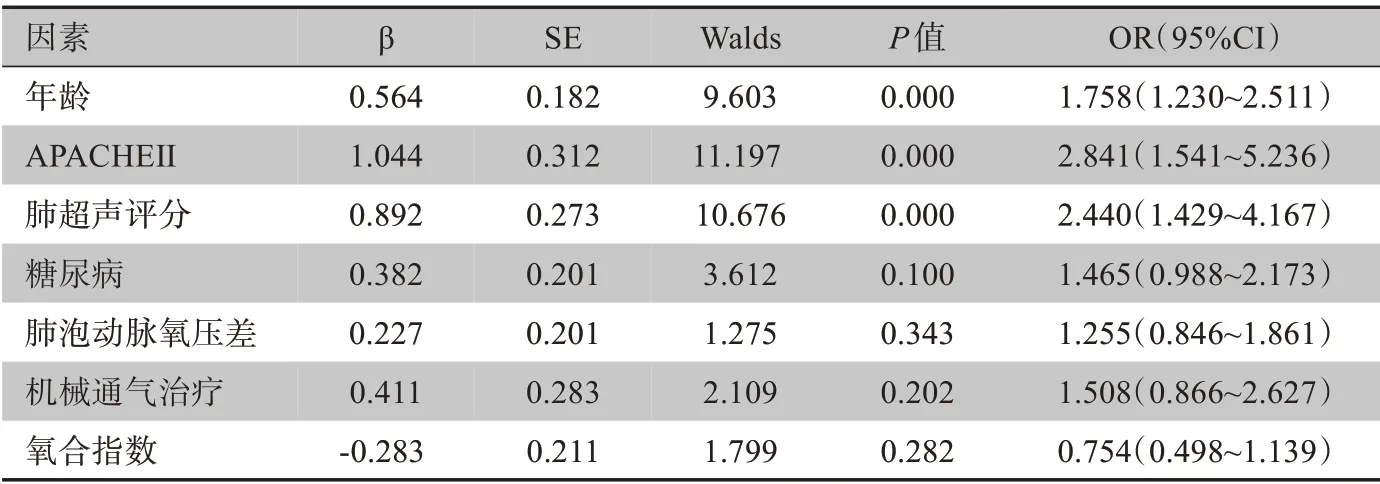
表3 影响重症肺部感染患者死亡的多因素分析结果Table 3 Analysis on multi-factor affecting the death of patients with severe pulmonary infection
2.5 肺部超声评分预测患者预后的价值
肺部超声评分预测重症肺部感染患者死亡的ROC曲线下面积为0.901(95%CI:0.836~0.966),P<0.05,截断值为20分,灵敏性和特异性分别为82.80%和84.70%。
3 讨论
随着各种病原感染、抗生素滥用及耐药性影响,重症肺部感染已成为呼吸内科死亡的主要原因之一。相关数据显示重症肺部感染病程延长将增加混合感染率[7-9],因此早期的有效干预对改善预后极为关键。胸部X线是重症肺部感染的常用诊断手段,但存在一定的放射性损害,反复检查可造成累积剂量射线而危害人体健康[10-11]。超声检查因快捷、无创的优点而被临床广泛使用,能够在床旁快速发现肺水肿、气胸、肺实变、胸腔积液等呼吸急重症,有助于早期判断低氧血症及呼吸困难的相关病因,因此对诊断重症肺部感染具有重大潜力[12-14]。本研究结果显示患者肺部超声评分与全肺CT值呈正相关,且肺部超声评分与不通气/低通气肺组织比例呈正相关。上述结果提示肺部超声与CT诊断重症肺部感染具有相似性,且可鉴别肺组织通气情况。重症肺部感染发生时由于肺组织被炎症浸润导致肺小叶间隔增厚,肺泡内液体增多,因此肺组织中水和气体的比例显著变化,液体与气体的声抗阻力差增大时,超声在水和气体的界面上可出现强烈混响而形成多次放射形成“彗星尾征”,因而超声能够对重症肺部感染进行诊断[15-17]。本研究进一步通过预后比较发现死亡组患者年龄、糖尿病比例、APACHEⅡ评分、肺泡-动脉氧分压差、机械通气治疗和肺部超声评分明显高于存活组,而氧合指数明显低于存活组。高龄、糖尿病患者由于自己抵抗能力差,常易并发多种感染,因而预后较差[18];APACHEⅡ评分、肺泡-动脉氧分压差、肺部超声评分是评估患者肺部功能的重要指标,若患者肺功能较差,则恢复更为困难,因而死亡率更高[19-20];机械通气治疗由于外部创伤较易诱发感染,进而增加了患者死亡率[21-22]。进一步的多因素分析结果显示年龄、APACHEⅡ、肺部超声评分是重症肺部感染患者死亡的影响因素。肺部超声评估有助于了解患者肺部通气情况,而且肺部病理变化不一致还可导致多种超声征象,因而评分越高,患者肺部病变程度越严重[23-24]。临床结果显示肺部超声评分预测重症肺部感染患者死亡具有较高的灵敏性和特异性。肺部超声诊断具有安全、快捷、准确等优势,能够避免直接CT检查时电离辐射,可重复多次检查,及避免患者反复搬动及远距离移动的影响,同时节省了患者的医疗费用,并利于医生观察病情的动态发展,进而为临床诊断和治疗提供数据参考[25]。但需要注意的是超声检查也可能存在盲区,若病变被含气良好的肺组织包围或位于纵隔附近则无法显示,需要临床特别注意;此外,由于重症肺部感染患者普遍体位变化困难,因而常无法进行各种体位肺部超声检查操作,存在漏诊的可能性。