交叉与平行空心螺钉固定GardenⅠ和Ⅱ型股骨颈骨折比较△
郭 震,李 波,姚勐炜,吴 旭,张世民
[上海杨浦区中心医院(同济大学附属杨浦医院),上海 200090]
股骨颈骨折是临床常见骨折之一,约占髋部骨折的50%~60%[1]。随着我国老龄化社会的来临,发病率也越来越高[2]。对于无移位的Garden I和II型股骨颈骨折通常采用平行空心螺钉固定[3]。虽然适度滑移有利于骨折愈合,但是过度滑移易导致股骨颈短缩,超过10 mm的股骨颈短缩导致髋关节功能下降[4,5]。Cronin 等[6]发现,3 枚平行空心螺钉固定Garden I和II型骨折,术后股骨颈塌陷、短缩>10 mm发生率达42%~63%。然而,过度的嵌压和塌陷,会导致股骨颈平面的缩短和偏距的降低。偏距降低常导致外展肌无力。但目前对于股骨颈短缩尚无有效解决办法,本研究回顾性分析2015年1月—2016年12月收治且获得完整随访的26例Garden I和II型股骨颈骨折患者的临床资料,以探讨交叉螺钉固定股骨颈骨折的优势。
1 临床资料
1.1 一般资料
回顾性分析2015年1月—2016年12月采用3枚空心钉固定无移位型股骨颈骨折患者的临床资料,纳入标准:年龄<75岁,完全性股骨颈骨折。排除标准:病理性骨折;陈旧性骨折;同期或分期进行骨瓣修复。符合标准者49例,其中26例获得完整随访,纳入本研究。骨折分型GardenⅠ型10例,GardenⅡ型16例。其中,12例采用交叉空心螺钉固定(交叉组),14例采用平行空心螺钉固定(平行组)。两组术前一般资料比较差异无统计学意义(P>0.05),见表1,本研究经医院伦理委员会批准通过,所有患者均签署知情同意书。
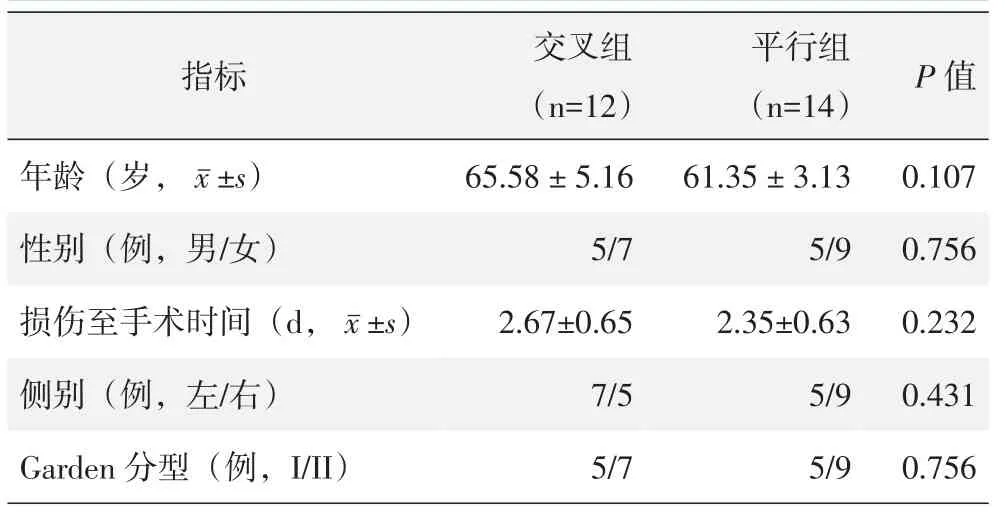
表1 两组患者术前一般资料与比较
1.2 手术方法
患者仰卧于牵引床,患肢适度外展、内旋。
交叉组:3枚螺钉尾部呈倒置三角形方式置入,并遵循贴壁原则。首先置入三角顶点处的1枚空心螺钉,然后置入三角形底边处的2枚螺钉,彼此交叉置入股骨颈,螺钉尖交叉成角且成角>10°,交叉的螺钉尽量紧贴颈部和头部的前后壁,置入空心螺钉并对骨折端进行加压。
平行组:遵循贴壁、倒三角、平行原则置入3枚螺钉,螺钉尖成角<10°。
术后2~3 d患者主动或被动伸屈及旋转髋关节,但应避免直腿抬高运动。鼓励患者扶双拐患肢部分负重行走,约3个月时根据骨折愈合情况可建议患者扶单拐行走,直至骨折完全愈合后全负重行走。
1.3 评价指标
记录围手术期指标。采用完全负重活动时间、末次随访时髋关节Harris功能评分评价临床效果。术前与术后12个月之后的影像检查,参照Zlowodzki等[4]采用的方法测量并计算股骨高度丢失、股骨距丢失、股骨颈短缩和螺钉退出程度;根据影像资料评价骨折不愈合与股骨头缺血性坏死情况。
1.4 统计学方法
2 结果
2.1 临床结果
两组患者均顺利完成手术,术中均无严重血管、神经损伤等并发症。两组患者临床资料见表2,两组手术时间、术中透视次数的差异均无统计学意义(P>0.05)。术后两组患者功能均逐渐恢复。
表2 两组患者临床资料(±s)与比较
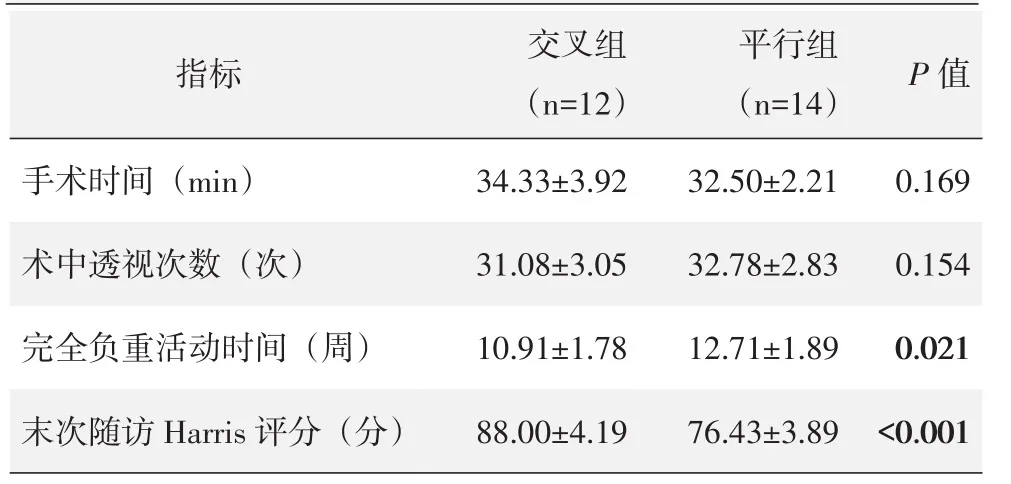
表2 两组患者临床资料(±s)与比较
指标P值手术时间(m i n)术中透视次数(次)完全负重活动时间(周)末次随访H a r r i s评分(分)交叉组(n=1 2)3 4.3 3±3.9 2 3 1.0 8±3.0 5 1 0.9 1±1.7 8 8 8.0 0±4.1 9平行组(n=1 4)3 2.5 0±2.2 1 3 2.7 8±2.8 3 1 2.7 1±1.8 9 7 6.4 3±3.8 9 0.1 6 9 0.1 5 4 0.0 2 1<0.0 0 1
两组患者均获随访,随访时间12~18个月,平均(14.54±1.93)个月。交叉组恢复完全负重活动时间显著早于平行组(P<0.05)。末次随访交叉组的Harris评分显著优于平行组(P<0.05)。
2.2 影像评估
术后12个月两组影像学评估结果见表3,交叉组股骨高度丢失、股骨距丢失、股骨颈轴向长度短缩和螺钉退出程度均显著少于平行组(P<0.05)。至末次随访时,交叉组无骨折不愈合及骨坏死;平行组有1例发生骨折不愈合,无骨坏死。典型病例见图1、2。
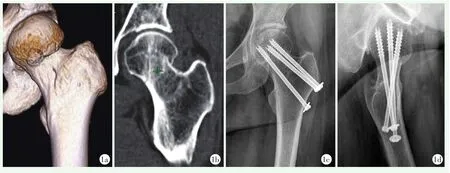
图1 患者,男,61岁,左股骨颈骨折,GardenⅡ型,采用倒三角交叉空心螺钉固定 1a,1b:术前三维CT和冠状面CT显示为GardenⅡ型 1c,1d:术后12个月X线片示骨折愈合,股骨颈短缩不明显,3枚螺钉钉尾部退钉现象不明显
表3 术后12个月两组患者影像测量结果(mm,±s)与比较

表3 术后12个月两组患者影像测量结果(mm,±s)与比较
指标P值交叉组(n=1 2)平行组(n=1 4)股骨高度丢失股骨距丢失股骨颈短缩螺钉退出2.0 5±0.9 8 2.5 1±1.5 6 3.8 5±2.2 3 4.3 8±1.4 4 8.4 3±4.3 7 8.6 3±3.9 2 1 0.8 0±4.6 6 1 1.1 7±3.0 6<0.0 0 1<0.0 0 1<0.0 0 1<0.0 0 1
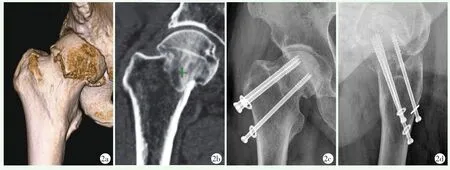
图2 患者,男,63岁,右股骨颈骨折,GardenⅡ型,采用倒三角平行空心螺钉固定 2a,2b:术前三维CT和冠状面CT显示为GardenⅡ型 2c,2d:术后14个月X线片示骨折愈合,股骨颈明显短缩,3枚螺钉钉尾部均有退出
3 讨论
对于GardenⅠ和Ⅱ型股骨颈骨折选择闭合复位3枚空心螺钉固定,具有创伤小、术后康复快等特点。但术后股骨颈短缩明显,臀中肌无力,引发步态问题,钉尾退出引起侧卧位时钉尾抵撞感,行走时髋部有钉尾摩擦弹响感。
平行空心螺钉固定导致股骨颈短缩塌陷较大,可能与股骨颈在愈合过程中过度滑动相关。多年来,外翻嵌插型(GardenⅠ)和无移位型(GardenⅡ)股骨颈骨折通常采用多枚平行空心螺钉或固定角度的滑动装置进行内固定[7]。其理论基础与应力理论有关,即通过早期负重,实现可控的沿内置物方向的骨折滑动嵌压,以提高骨折愈合率[4,8]。然而,过度嵌压和塌陷,会导致股骨颈缩短和偏距降低。股骨颈缩短会干扰颈-轴偏位和髋关节外展肌功能,偏距降低常导致外展肌无力[9]。Zolowodzki等[4]和 Weil等[5]研究非移位的(GardenⅠ和Ⅱ)和移位的(GardenⅢ和Ⅳ)股骨颈骨折,研究显示股骨颈短缩塌陷>10 mm时,髋关节功能显著下降。Cronin等[6]对平行空心钉内固定无移位和外翻嵌插型股骨颈骨折进行随访,发现两者均可发生股骨颈短缩塌陷,GardenⅡ型(63%)比GardenⅠ型(42%)骨折更容易发生短缩塌陷。在股骨颈轴线上都表现出>1 cm的塌陷程度。研究表明,GardenⅠ型和GardenⅡ型骨折在空心螺钉内固定后,可能不像之前认为的那样稳定。而张国柱等[10]对采用3枚不平行螺钉固定股骨颈骨折29例进行随访,其中28例术后随访未出现股骨颈短缩,无钉尾退出。王志生等[11]发现,多方向螺钉较传统平行螺钉固定可有效降低股骨颈短缩,保护髋关节功能和降低股骨头坏死率。本研究结果显示,与平行组相比,交叉组的股骨颈高度降低程度、塌陷程度更小、偏距减少及螺钉退出更少,Harris评分明显提高。
本研究显示交叉空心螺钉固定股骨颈骨折优势如下:(1)交叉固定可增加内固定物的容积,增加其机械稳定性;(2)交叉固定仍采用倒三角、贴壁方式,平行加压力量减少,但仍能起到有限滑动作用。
综上所述,交叉空心螺钉可以有效控制股骨颈骨折短缩及螺钉尾部退出,提高髋关节功能,无明显并发症。

