格林健康教育联合凯格尔盆底康复训练对产妇产后盆底功能及预后的影响
汪 婕,张银雪,任 旭
1.扬州大学附属医院,江苏 225001;2.江苏省淮安市第二人民医院;3.苏北人民医院
盆底功能障碍性疾病(pelvic floor dysfunction,PFD)是各种原因引起的盆底支持结构损伤、缺陷导致盆底功能障碍甚至盆腔脏器移位的疾病[1],病人可出现性功能障碍、尿失禁、盆腔器官脱垂等症状,严重影响生活质量。目前,对于PFD的治疗方案包括手术治疗和非手术治疗[2],轻症病人以非手术治疗为主,凯格尔盆底康复训练是主要的盆底肌训练法。重症病人可将凯格尔盆底肌康复训练作为辅助疗法及术后康复手段。随着生活水平的提高及产后康复理念的推广,盆底肌康复训练逐渐被应用于临床早期康复,且研究显示,其可有效强化产妇产后盆底肌肉力量、提高性生活满意度及控尿能力[3]。虽然凯格尔盆底康复训练疗效确切,但由于缺乏专业指导、疾病认知不足等,病人依从性及积极性难以保证。格林健康教育模式是一种多学科视角、有针对性的健康教育与健康干预模式[4]。本研究将格林健康教育联合凯格尔盆底康复训练与常规干预措施相比较,分析其对产后盆底功能障碍病人盆底肌肉功能、性功能障碍及压力性尿失禁的影响,以期了解其促进产后盆底功能恢复、改善病人生活质量的效果。
1 对象与方法
1.1 研究对象 选取2019年1月—2020年4月在扬州大学附属医院分娩的120例产妇为研究对象,采用随机数字表法将病人分为对照组和观察组,每组60例。纳入标准:①单胎初产妇;②足月妊娠分娩;③产后盆底肌力检查诊断为PFD;④意识清楚,表达流畅;⑤能完成治疗周期;⑥病人自愿参加本研究并签署知情同意书。排除标准:①既往患PFD;②合并精神障碍、意识障碍及认知障碍;③合并严重心、肝、肾等重要器官器质性病变;④阴道流血、泌尿系感染,有生殖系统、泌尿系统手术史。本研究已获得我院伦理学委员会批准。两组病人年龄、分娩孕周、新生儿体重比较,差异无统计学意义(P>0.05),具有可比性。见表1。
表1 两组病人一般资料比较(±s)

表1 两组病人一般资料比较(±s)
组别观察组对照组t值P例数60 60年龄(岁)29.415±6.127 28.652±6.241 0.676 0.501分娩孕周(周)39.512±1.751 39.485±1.634 0.087 0.931新生儿体重(g)3 479.343±246.851 3 465.182±247.214 0.314 0.754
1.2 干预方法
1.2.1 对照组 行常规干预措施,即产后行常规教育,发放PFD基础知识图文手册及凯格尔盆底康复训练手册,由医务人员口述凯格尔盆底康复训练方法,并嘱病人自行阅读及锻炼,锻炼1日3次,每次≥15 min。
1.2.2 观察组 在常规干预基础上应用格林健康教育联合凯格尔盆底康复训练治疗,由专业医务人员对病人进行健康教育,指导病人进行凯格尔盆底康复锻炼。
1.2.2.1 凯格尔盆底康复锻炼 病人排空膀胱,取仰卧、站立或坐位等体位,在专业医务人员指导下进行盆底肌肉收缩,即吸气时努力收缩肛门、阴道、尿道,注意吸气时腹部、臀部肌肉放松,尽可能保持≥3 s,后缓慢呼气放松肌肉,休息10 s,重复进行练习,待熟练后尽量延长收缩时间,每次收缩≥10 s,1次锻炼时间≥15min,1日3次,8周为1个疗程。
1.2.2.2 格林健康教育 对产妇开展深入、细致的访谈,把影响PFD的因素归纳为倾向、促成、强化3类。①倾向因素:通过细致交流发现病人及家属对PFD缺乏正确认识,忽视其可能带来的危害,如罹患产后抑郁、尿路感染、外阴感染、尿失禁的概率大大增高等。应对方法:科室每周开设健康教育讲座,干预前进行疾病相关知识培训,内容包括PFD发生、发展因素及治疗方法,帮助病人树立健康信念,使病人充分意识到坚持锻炼的必要性,提高病人依从性。②促成因素:目前PFD的治疗分为手术治疗及非手术治疗,非手术治疗主要是盆底肌康复训练,其具有一定效果,但要求病人长期、正确地进行锻炼。实际生活中,病人常因理解错误、记忆力不足或没有耐心等无法掌握正确的锻炼方法、无法坚持锻炼,不易达到理想的锻炼效果。应对方法:建立PFD干预小组,研究开始前对医务人员集中培训3 d,主要内容为PFD的诊断与治疗、凯格尔盆底康复训练的要点及常见错误、格林健康教育具体实施步骤等;对病人进行全面评估后针对性制定自我管理计划表,每日下午为健康教育时段,每小时安排1例病人进行凯格尔盆底康复训练指导,护理人员指导病人将食指及中指放入阴道,感受盆底肌收缩时的手指包绕感,告知病人持续收缩时间≥3 s,并尽量延长收缩时间,收缩结束后放松10 s,每次锻炼不少于15 min,每日早、中、晚各锻炼1次,坚持8周;嘱病人根据自我管理计划表锻炼,及时答疑及反馈锻炼效果,增强病人信心。③强化因素:PFD可在一定程度上自然恢复,但随着时间推移,病人自我恢复能力下降,甚至随着年龄呈进行性发展,可能存在效果缓慢或因偶然因素使疾病加重,导致病人对锻炼效果产生怀疑,影响治疗依从性。应对方法:建立微信交流群组,群组人员包括医务人员、病人及其家属,病人根据自我管理计划表每日进行凯格尔盆底康复训练,并对训练效果进行自我评价,如漏尿情况、排尿间隔时间、性生活频率、性生活满意度及心理状况,护理人员每日跟进病人训练强度,并对其学习进度、训练效果进行反馈、分析及答疑;于病人每周来院时随访,通过生物反馈电刺激治疗仪、问卷调查等了解病人盆底肌力恢复情况;鼓励病人互动,鼓励病人家属给予病人更多理解、支持,并起到监督作用。
1.3 观察指标 对两组病人干预前及干预8周后的盆底肌力、性生活质量及干预8周后压力性尿失禁疗效进行比较。①盆底肌力:使用生物反馈电刺激治疗仪(法国Phenix盆底康复治疗仪)对病人Ⅰ类及Ⅱ类肌纤维肌力进行评估。盆底肌纤维分为Ⅰ类、Ⅱ类肌纤维,肌力为0~Ⅴ级,0级为无盆底肌肉收缩;Ⅰ级为盆底肌肉存在颤动;Ⅱ级为盆底肌肉不完全收缩;Ⅲ级为盆底肌肉可完全收缩,但无法对抗阻力;Ⅳ级为盆底肌肉完全收缩,可对抗较小阻力;Ⅴ级为盆底肌肉完全收缩,可持续抵抗阻力[5]。正常肌力为Ⅲ级以上,肌力越高则盆底收缩能力越强。②性生活质量:采用中国女性性生活质量问卷(FSFI)[6]进行评价,量表共19个条目,可分为性欲(2个条目)、性高潮(3个条目)、阴道润滑度(4个条目)、性生活满意度(3个条目)、性唤起(4个条目)、性交痛(3个条目)6个维度,各条目得分均为1~5分,分数越高则性生活质量越高。③压力性尿失禁疗效:采用1 h尿垫试验[7]进行评价。嘱病人排空膀胱,称重并安放好尿垫,病人在15 min内喝下500 mL无钠液体,随后1 h内进行坐位、步行、跑动、咳嗽等动作,1 h后收集尿垫并称重,根据1 h内漏出尿液的重量进行评估。痊愈:压力增高状态下无溢尿,尿垫尿液重量<1 g;有效:活动状态下可有溢尿,尿垫试验尿量减少、尿垫使用率减少1/2;无效:漏尿情况无改善或加重。总有效率=(痊愈例数+有效例数)/总例数×100%。
1.4 统计学方法 采用SPSS 21.0统计学软件进行统计分析,定量资料以均数±标准差(±s)表示,组间比较采用t检验,定性资料以频数及百分比(%)表示,组间比较采用χ2检验,等级资料采用秩和检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组病人干预前后盆底肌力比较 干预前两组病人盆底肌力分级比较差异无统计学意义(P>0.05)。干预后,观察组病人盆底肌Ⅰ类肌纤维肌力恢复正常(肌力高于Ⅲ级)率为83.3%(50/60),高于对照组[55.0%(33/60)];观察组盆底肌Ⅱ类肌纤维肌力恢复正常率为81.7%(49/60),高于对照组[56.7%(34/60)]。两组病人干预前后Ⅰ类、Ⅱ类肌纤维肌力比较结果见表2、表3。
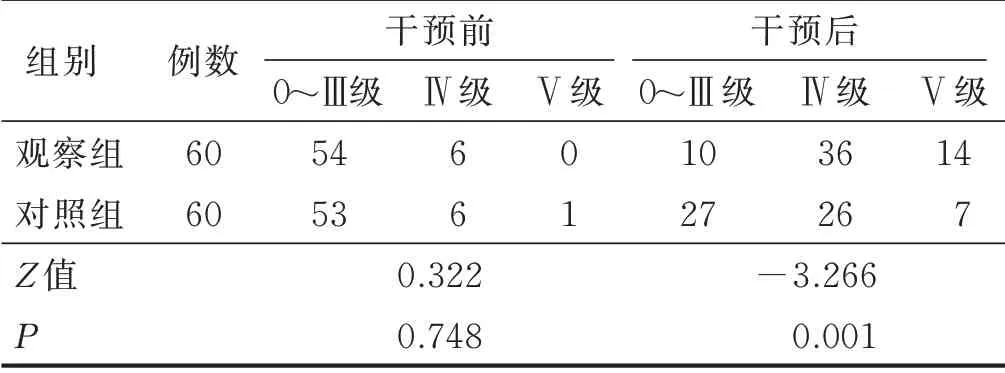
表2 两组病人干预前后Ⅰ类肌纤维肌力比较 单位:例
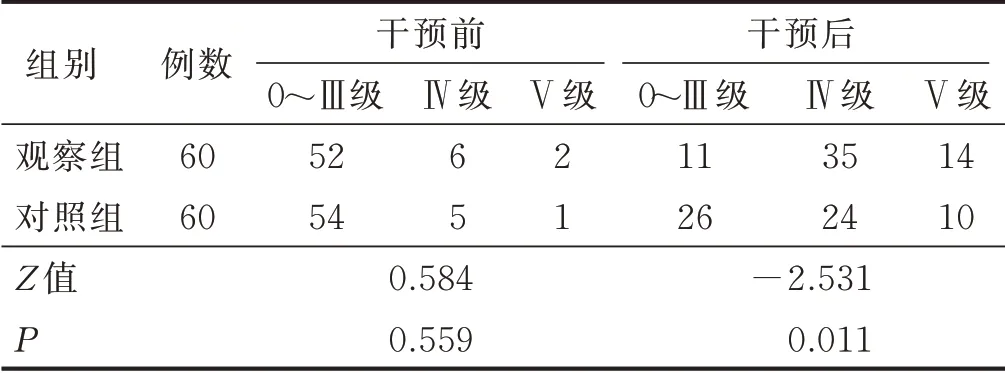
表3 两组病人干预前后Ⅱ类肌纤维肌力比较 单位:例
2.2 两组病人干预前后性生活质量比较(见表4)
表4 两组病人干预前后FSFI评分比较(±s) 单位:分
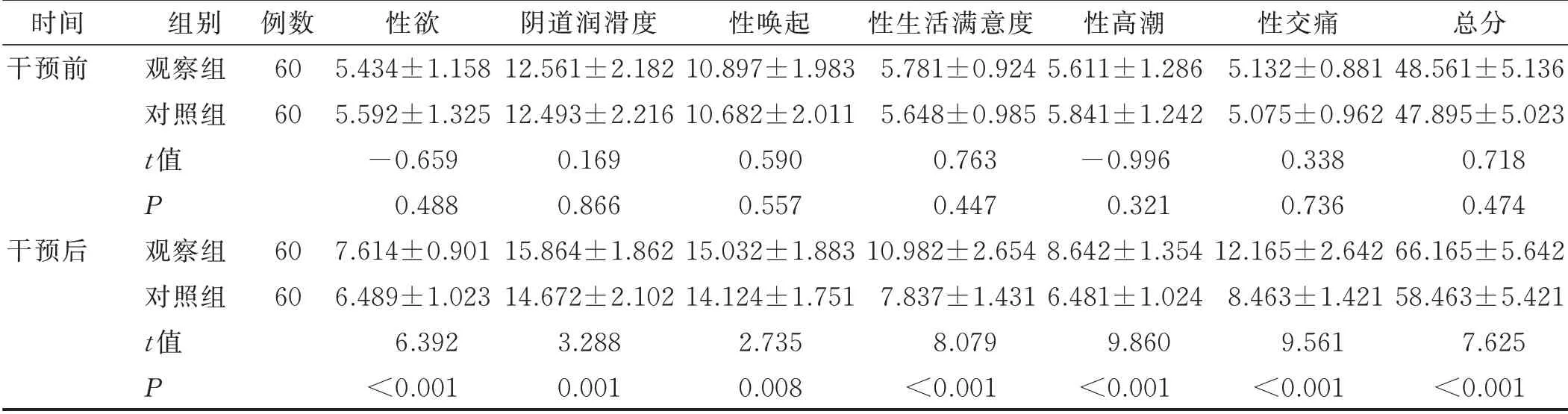
表4 两组病人干预前后FSFI评分比较(±s) 单位:分
时间干预前干预后组别观察组对照组t值P观察组对照组t值P例数60 60 60 60性欲5.434±1.158 5.592±1.325−0.659 0.488 7.614±0.901 6.489±1.023 6.392<0.001阴道润滑度12.561±2.182 12.493±2.216 0.169 0.866 15.864±1.862 14.672±2.102 3.288 0.001性唤起10.897±1.983 10.682±2.011 0.590 0.557 15.032±1.883 14.124±1.751 2.735 0.008性生活满意度5.781±0.924 5.648±0.985 0.763 0.447 10.982±2.654 7.837±1.431 8.079<0.001性高潮5.611±1.286 5.841±1.242−0.996 0.321 8.642±1.354 6.481±1.024 9.860<0.001性交痛5.132±0.881 5.075±0.962 0.338 0.736 12.165±2.642 8.463±1.421 9.561<0.001总分48.561±5.136 47.895±5.023 0.718 0.474 66.165±5.642 58.463±5.421 7.625<0.001
2.3 两组病人压力性尿失禁疗效比较(见表5)
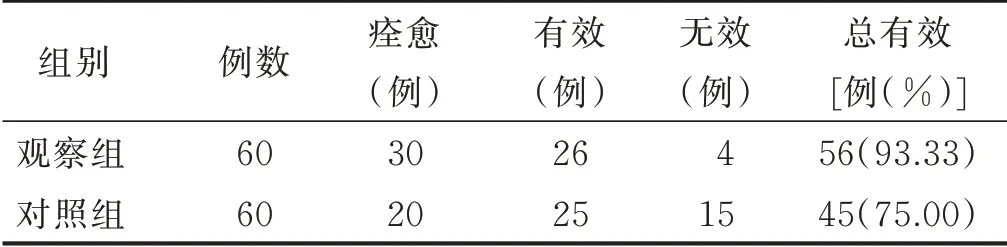
表5 两组病人压力性尿失禁疗效比较
3 讨论
完整的盆底功能由盆腔脏器、盆底肌肉、结缔组织等共同参与,盆底肌肉承托并保持膀胱、子宫、直肠等盆腔脏器处于正常位置,并参与多项生理活动,如控制二便、维持阴道紧缩度、增加性快感等[8]。妊娠及分娩过程中人体盆腔脏器、肌肉及结缔组织会产生巨大变化。怀孕期间,随着子宫增大会对盆底组织造成不同程度牵拉,引起盆底支持结构损伤。妊娠期间相关激素水平变化会影响盆底结缔组织胶原代谢,影响筋膜韧带弹性。分娩过程中由于盆底肌肉高度扩张,不可避免地引起阴道及支持结构损伤,造成盆底肌损伤、结缔组织松弛、阴部神经机械性损伤、尿道支持结构损伤等。因此,妊娠和分娩是女性产后PFD发生的独立危险因素。已有研究显示,围生期是PFD的高发期[9-10],产后3个月内盆底功能结构改变尚有自我恢复能力,但恢复程度有限,多数产妇仍遗留不同程度盆底肌损伤症状[11]。且随着年龄增长、雌激素水平下降,盆底肌损伤将逐渐加重,导致PFD进一步发展[12]。尽早对产后妇女进行盆底肌筛查,早期进行盆底肌康复训练能有效改善盆底状况,降低PFD发生率和进一步发展可能。
产后盆底康复对预防及治疗PFD具有重要意义[13]。盆底肌训练针对妇女产后阴道紧缩度降低、压力性尿失禁、子宫及直肠脱垂等问题,通过病人主动收缩盆底肌,刺激肌肉神经,改善盆底肌力,促进盆底肌功能恢复[14]。然而大部分产妇产后对盆底肌训练认识不足,不能很好地掌握锻炼要点,达不到有效锻炼的目的,且凯格尔盆底康复训练受产妇自身及环境等因素影响,如文化程度、疾病认知、家庭环境等,康复效果差异较大,故联合有针对性、全面、系统的格林健康教育模式具有重要意义。格林健康教育模式是近年来被广泛应用的疾病健康教育促进模式,主要目的在于提高公众的健康认知,并针对性地制定健康教育计划,从而将健康教育落实到实际工作中。病人在医护人员指导下进行盆底肌康复训练,并接受针对性的健康教育,有利于提高自我管理意识、知识及信念感,提高康复训练依从性和积极性,改善生活质量。目前,以格林模式为框架的预防及干预已被运用于糖尿病、食管癌、精神分裂、经皮冠状动脉介入治疗等病人[15-18],但其在产后盆底功能训练方面的研究还较欠缺。因此,本研究采用格林健康教育联合凯格尔盆底康复训练对病人实施干预,观察其对产后盆底功能恢复的影响。
盆底肌肉对盆腔脏器起重要的支持作用,肌纤维数量及肌力影响肛提肌收缩能力,因此Ⅰ类、Ⅱ类肌纤维常用于评价女性产后盆底肌松紧度,产后性生活质量下降及压力性尿失禁均与盆底肌松弛有关,可引起阴道松弛、尿道外括约肌闭合功能障碍。凯格尔盆底康复训练通过肌肉的节律性收缩,锻炼盆底肌群主动收缩和放松,以此唤醒盆底肌主动收缩能力,从而提高产后女性对盆底肌肉的控制能力。本研究结果显示,观察组病人盆底肌Ⅰ类、Ⅱ类肌纤维肌力恢复正常率、产后女性性生活质量评分、产后压力性尿失禁总有效率均高于对照组(P<0.05)。表明与单纯的实施常规干预措施相比,格林健康教育联合凯格尔盆底康复训练能有效提高病人锻炼效果。原因可能是在产后早期对病人进行盆底肌功能知识普及,并在接触凯格尔盆底康复训练之际便由医务人员进行有效的训练指导,能使病人更好地掌握凯格尔盆底康复训练方法,制定个体化训练方案,针对性地进行训练,并积极沟通建立即时反馈机制;其不仅能提高病人自我管理能力,还能有效提高病人依从性,养成锻炼习惯,使训练效果最大化,从而有效提高病人产后盆底肌肌肉力量,显著改善盆底肌松弛引起的盆底功能障碍症状,提升阴道紧缩度,恢复其对尿道外括约肌及排尿的控制功能。
总之,对产后出现盆底肌肉功能、性功能障碍及产后压力性尿失禁的PFD病人实施格林健康教育联合凯格尔盆底康复训练,可有效改善盆底肌力,通过医务人员针对性指导和干预,可提升病人对疾病的认知及自我管理能力,从而有效改善产后压力性尿失禁,提高病人远期生活质量。

