成人外周静脉留置针拔管策略的最佳证据总结
张 悦,张子贤,骆文慧,徐晓春,张 娴,董萍培,冯 莺
1.浙江中医药大学附属杭州市中医院,浙江杭州 310005;2.浙江中医药大学护理学院,浙江杭州 310053
外周静脉留置针(简称留置针)套管柔软,在静脉内留置时间长,是目前临床上应用最为广泛的静脉输液工具之一。留置针在使用过程中会发生导管脱出、静脉炎、堵管、外渗、导管相关血流感染等并发症,一旦发生严重并发症,常采取拔管这项处理措施[1-2]。2020年一项多中心大样本的研究指出,临床实践中有些临床症状如发红不伴疼痛、轻度的输液阻力等并不会导致输液失败,因此该研究建议依据并发症的严重程度进行拔管[3]。关于何时拔除留置针,临床上尚存在一定争议。本研究旨在通过系统地检索、总结并归纳关于留置针拔管的最佳证据,以期为临床护理提供参考意见。
1 资料与方法
1.1 问题的确立
基于“外周静脉留置针何时拔除最科学”“依据怎样的临床指征拔管最安全、最科学”“是否出现临床症状就要立刻拔管”的临床问题,按照PIPOST模式将临床问题转化为循证问题。P(population)指证据应用的目标人群,即使用留置针的成年患者;I(intervention)干预方法,包括依据最佳证据拔管;P(professional)为证据应用者,包括病区护士或社区护士;O(outcome)结局,拔除导管;S(setting)证据应用场所,如医院病房或输液中心;T(type of evidence)证据类型,包括指南、专家共识、最佳实践、系统评价、证据总结、原始研究等。
1.2 证据检索
按照“6S”证据模型[4]进行成人留置针拔管策略的最佳证据总结。检索的数据库为:UpToDate、British Medical Journal Best Practice、Joanna Briggs Institute(JBI)数据库、苏格兰院际指南网、加拿大安大略注册护士协会网、Cochrane Library、PubMed、美国输液护理学会网站、医脉通、中国生物医学文献数据库、中国知网、万方数据知识服务平台、维普数据库等关于成人留置针拔管策略的相关证据,包括指南、专家共识、最佳实践、系统评价、证据总结及原始研究。英文检索词:“indwelling needle/retaining needle/retained needle/peripheral venous catheterization/peripheral intravenous catheter/intravenous cannula/intravascular catheter/catheterization,peripheral/catheters,indwelling”“removal/replacement/resite”。中文检索词:“留置针/静脉留置针/外周静脉留置针/留置针穿刺/静脉留置针穿刺,外周/导管,留置”“移除/拔管”等。采用检索词+自由词结合的方式进行文献检索,同时手动检索纳入文献的参考文献作为补充,检索时限为各数据库建库至2021年4月。
1.3 证据的纳入与排除标准
纳入标准:研究对象为成人留置针患者;研究内容涉及留置针拔管(包括拔管指征、拔管时间)的研究;文献类型为指南、专家共识、最佳实践、系统评价、证据总结、原始研究等;文种限中文或英文。排除标准:重复发表或翻译版本;无法获得全文的文献摘要;已有更新的版本;依照临床指南研究与评价系统(Appraisal of Guidelines for Research and Evaluation Instrument,AGREE Ⅱ)[5]或JBI评价者手册[6]进行文献质量评价后,文献质量不通过的研究。
1.4 证据的评价标准
指南的质量评价采用AGREE Ⅱ[5];系统评价的质量评价采用系统综述评价工具(Assessment of Multiple Systematic Reviews,AMSTAR)[7];专家共识的质量评价采用澳大利亚JBI循证卫生保健中心对应的评价标准(2016)[8];随机对照试验(randomized controlled trial,RCT)的质量评价采用Cochrane RCT的偏倚风险评估工具(version 5.3.0)[9]。
1.5 文献质量评价过程
由3名经过系统循证培训的研究人员独立完成文献质量评价,综合考量各项评价项目的结果,决定是否纳入。如出现分歧,由循证专家介入进行裁定。当证据结果出现冲突时,遵循循证证据优先、高质量证据优先、最新发表证据优先的原则。
1.6 证据汇总及推荐
本研究采用澳大利亚JBI循证卫生保健中心证据预分级及证据推荐级别系统(2014版)[10],由3名成员(均为接受过循证方法学培训的护理硕士研究生)对纳入证据的原始文献进行分级及推荐,若有分歧则由3名成员共同讨论决定。证据等级分为1~5级,1级为最高级别,5级为最低级别。根据证据的可行性、适用性、临床意义、有效性划分为两个级别:A级推荐(强推荐)和B级推荐(弱推荐)。
2 结果
2.1 文献筛选结果
本研究检索获得相关文献1 529篇,剔重后获得文献1 356篇,阅读题目与摘要后初筛得175篇,阅读全文复筛得34篇,通过文献质量评价,筛除低质量文献与已有更新的旧版本指南,最终得到文献10篇,其中指南4篇[11-14],专家共识1篇[15],系统评价4篇[16-19],RCT 1篇[3],文献筛选流程图见图1,纳入文献的特征见表1。

图1 文献筛选流程图
2.2 纳入文献的质量评价结果
根据AGREEⅡ对4篇指南文献[11-14]进行质量评价,各领域标准化百分比及推荐级别见表2。采用AMSTAR对4篇系统评价文献[16-19]进行质量评价,结果见表3。本研究纳入l篇专家共识[15],质量评价采用澳大利亚JBI循证实践中心的标准,该篇专家共识所有条目评价结果均为“是”,且其研究设计完整,整体质量高。本研究纳入1篇RCT[3],“对随机方法的分配隐藏”“对结果测评者施盲”为不清楚,其余均为低偏倚。
2.3 证据汇总
通过证据提取和汇总,成人留置针拔管策略包括7个方面,共21条最佳证据,见表4。

表1 纳入文献的一般特征
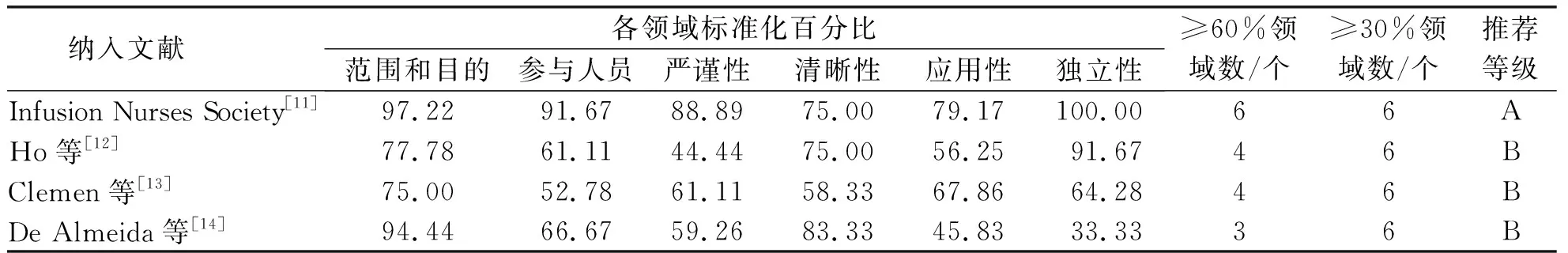
表2 指南质量评价结果

表3 系统评价的质量评价结果

表4 成人留置针拔管策略最佳证据汇总表

表4(续)
3 讨论
3.1 依据并发症严重程度拔管
近年来,国内外研究[12,15,17,19]推荐依据临床指征拔除留置针,因为能够节约费用、减少患者穿刺痛苦,且不会增加静脉炎、渗液及怀疑感染的发生风险。但是2017年法国的一项研究显示,发生导管相关并发症的患者中约有一半以上的留置针继续留置[20]。国内也报告了相似的结果,2018年我国一项针对成人患者留置针使用现状的大数据调查显示,33.19%的患者发生导管相关并发症,而因并发症拔除留置针的患者仅占所有患者的30.61%,发生导管相关并发症的患者中仍有部分留置针继续留置[1]。这说明无论在国内还是国外,患者发生导管相关并发症后,留置针并非全部被拔除。证据5[3,11]指出宜依据并发症的严重程度拔除留置针,输液时出现临床症状而通过干预症状消失,可继续留置,症状持续则考虑拔管。例如出现2级及以上的静脉炎则拔除留置针,液体不滴经处理可再通的留置针可继续留置。但是在临床护理实践中,应用此证据时应根据患者的实际情况及患者意愿,对于使用刺激性高渗药物如盐酸胺碘酮注射液,需要严格监测留置部位与血管通路,减少外周静脉留置时间,出现临床指征时要考虑是否改变血管通路,以减少对外周静脉的刺激。此外,除静脉炎外,尚未检索到留置针其他并发症的标准化评估工具相关证据,也没有依据并发症严重程度的拔管标准,因此建议后续研究针对留置针相关并发症,制定标准化评估工具以便临床使用。
3.2 明确静脉炎的诊断标准
在留置针并发症中,静脉炎是最常见的原因之一,由于输注液体性质等因素的不同,其发生率为0%~85%[2]。因此,患者使用留置针输液后,护理人员需要按时评估、每班检查并记录留置针情况,尤其注意患者是否发生静脉炎以及鉴别静脉炎种类。但是静脉炎的初期表现与导管感染、外渗表现相似,因此需要护理人员进行鉴别评估,明确静脉炎的诊断与拔管方法:怀疑为细菌感染则应立即拔除,若是化学性、机械性或者输液性静脉炎,可采取针对性的护理措施,症状不能缓解则考虑拔管[11]。其中证据13[11,16]描述了静脉炎的诊断:压痛和/或疼痛(0~10分);红斑延伸至插管部位后1 cm;肿胀延伸至插管部位后1 cm;插入部位有脓性分泌物,在外周导管尖端外有可触及的条索状静脉。由此可见,临床输液患者出现的穿刺点发红<1 cm不属于静脉炎范畴,可能是穿刺引起的局部轻微炎症。
3.3 应用证据时应结合患者的实际情况及意愿
本研究总结当前国内外关于成人外周静脉留置针拔管策略的最佳证据,以便临床护理工作者应用,以降低相关并发症发生率。考虑证据的适用性, 在临床应用时,建议临床护理工作者根据所在医院的具体环境、患者自身实际情况与意愿,合理规范地选择与运用证据,以期得出最科学的护理决策。

