MSCT评价肝脏体积、脾脏体积在诊断肝硬化和肝脏储备功能中的应用
石文达, 崔志新, 张 丹, 李桂萍, 王国玉, 赵晓彬,肖 旭, 王 敏
河北承德医学院附属医院, 河北 承德 067000
肝硬化在国人中发病率较高,各种病变导致肝细胞出现坏死、再生甚至肝小叶结构被破坏,也是国内常见肝脏疾病。肝脏体积可以对肝脏大小和储备功能进行评价,反映肝脏的大小和容积,同时对肝脏的血流灌注及代偿能力进行分析,而且对患者手术情况进行预测并评估残肝代偿功能具有重要价值[1]。多层螺旋CT检查具有操作便捷的优势,患者在一次短暂屏气时间通过对全肝进行薄层扫描,可以减少伪影产生,利用注射对比剂对细小血管结构进行显示,可以提升图像质量,对肝硬化患者肝脏体积和脾脏体积变化与测量提供更为可靠的方法[2,3]。本研究分析了在本地区肝硬化患者中采用多层螺旋CT(MSCT)评价肝脏体积、脾脏体积,同时分析对患者肝脏储备功能的评价效果,目的是为本地区肝硬化人群CT检查评价提供一定的参考价值。
1 资料与方法
1.1 一般资料
本研究采用病例对照的方式进行研究,选取我院2019年7月至2021年3月确诊的120例肝硬化患者作为病例组,同期无肝脏疾患的120例志愿者作为对照组;两组患者年龄、体质量指数(BMI)、血压、空腹血糖、是否吸烟和饮酒情况比较,差异无统计学意义(P>0.05)。本研究经医学伦理委员会研究批准后实施。
纳入标准:研究对象的年龄范围为19~80岁;患者具有乙肝病史,符合《慢性乙型肝炎防治指南(2015年版)》[4]中的标准,血清HBsAg、HBV-DNA阳性;患者经CT、MRI或肝穿刺活检等方式诊断为肝硬化[5];对照组为肝功能正常,无肝脏疾病的志愿者;本研究获得患者研究对象的知情同意。排除标准:甲状腺功能疾病;恶性肿瘤患者;凝血功能疾病患者;急性心肌梗死患者;胆道系统结石疾病患者;造影剂过敏患者。
1.2 方法
1.2.1MSCT检查
患者采用GE公司的GE Light Speed QX/i16层螺旋CT进行MSCT检查。扫描参数设定,管电压:120 kV,管电流:250 mAs,螺距:0.891,床速:47.5 mm/s,旋转时间:0.5 s,层厚7.5 mm,患者平卧,增强三期分别注射对比剂,动脉期:16~25 s,门静脉期:35~55 s,延迟期:70~180 s,高压注射器单相注射,注射速率2.5 mL/s,剂量:70~85 mL,浓度300 mg/mL,扫描范围自膈顶至肝脏和脾脏的下缘。
图像导入医学影像工作站,使用计算机软件分析二维肝脏实质轮廓图像,同时获取肝脏三维空间立体模型获取实际肝脏体积。患者的理论肝脏体积根据“中国人正常肝脏体积计算公式”估算[4],理论肝脏体积为613×体表面积+162.8,体表面积为0.0071×身高+0.0133×体重-0.1971。脾脏体积测定采用医学影像工作站自带软件测量。
1.2.2标准
(1)肝硬化临床分期标准根据《Baveno Ⅳ门脉高压诊断和治疗共识》中的标准[5]。1期:患者未见食管胃底静脉曲张及腹腔积液;2期:患者具有胃底食管静脉曲张,无上消化道出血病史;3期:患者表现为胃食管静脉曲张,无上消化道出血,但是有腹腔积液;4期:患者有胃底食管静脉曲张,有上消化道出血,有腹腔积液。(2)Child-Pugh分级标准对肝硬化患者的肝脏储备功能可进行评价,主要从患者的一般状况、腹水、血清胆红素、血清白蛋白浓度及凝血酶原时间的不同状态分为三个层次,分别记以1分、2分和3分,并将5个指标计分进行相加,总和最低分为5分,最高分为15分,从而根据该总和的多少将肝脏储备功能分为A、B、C三级。
1.3 统计学处理
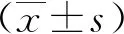
2 结果
2.1 病例组和对照组的肝脏、脾脏体积比较
病例组患者的全肝体积、右半肝体积、左内叶体积、全肝/脾脏体积值均明显低于对照组,且差异具有统计学意义(P<0.05);病例组患者的脾脏体积、左外叶体积均明显高于对照组,且差异具有统计学意义(P<0.05)。见表1。
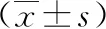
表1 病例组和对照组的肝脏、脾脏体积比较
2.2 不同肝功能分级患者的肝脏、脾脏体积比较
病例组肝功能分级C级患者的全肝体积、右半肝体积、左内叶体积、全肝/脾脏体积值均明显低于A+B级患者,且差异具有统计学意义(P<0.05);肝功能分级C级患者的尾状叶体积、脾脏体积均明显高于A+B级患者,且差异具有统计学意义(P<0.05)。见表2。
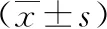
表2 不同肝功能分级患者的肝脏、脾脏体积比较
2.3 不同肝硬化临床分期患者的肝脏、脾脏体积比较
临床3+4期患者的全肝体积、右半肝体积、左内叶体积、全肝/脾脏体积值均明显低于1+2期,且差异具有统计学意义(P<0.05);临床3+4期患者的尾状叶体积、脾脏体积均明显高于1+2期患者,且差异具有统计学意义(P<0.05)。见表3。
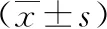
表3 不同肝硬化临床分期患者的肝脏、脾脏体积比较
2.4 肝脏、肝脏/脾脏体积比值诊断肝硬化的价值
肝脏/脾脏体积值诊断患者肝硬化的受试者操作特征(ROC)曲线下面积(AUC)值为0.902、灵敏度为88.17%、特异度为82.64%;肝脏体积诊断患者肝硬化的ROC曲线下面积AUC值为0.837、灵敏度为79.04%、特异度为62.33%。见图1。
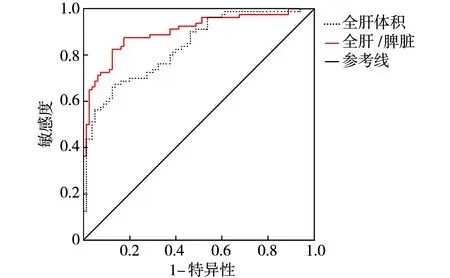
图1 肝脏体积、肝脏/脾脏体积值诊断肝硬化的ROC曲线
2.5 典型病例
图2为CT肝脏体积测量结果。

图2 CT肝脏体积测量结果
3 讨论
肝硬化属于临床常见的慢性肝脏疾病,肝脏发生弥漫性纤维化改变,形成再生结节,随着病情进展可能导致消化道出血、肝性脑病等严重并发症发生,是国人中的常见疾病和死亡主要原因之一,对患者身心健康与生存质量产生严重影响[6]。目前,对肝硬化患者肝脏纤维化程度及肝脏储备功能的评价对改善患者预后具有重要的意义。传统的方法为有创性病理学诊断,肝脏活检具有侵入性,无法开展动态评估指导后续治疗[7]。本研究中,病例组患者的全肝体积、右半肝体积、左内叶体积、尾状叶体积、脾脏体积、全肝/脾脏体积值均明显低于对照组,而左外叶体积明显高于对照组,提示了通过螺旋CT参数对肝脏体积和脾脏体积测量可以反映出肝硬化患者变化。肝硬化发生后肝脏纤维化以及再生结节形成导致肝内血管床损害,肝脏的血液循环异常,门静脉高压发送,脾脏淤血造成了脾脏肿大,因此,肝细胞发生变形、坏死后肝脏体积缩小,门脉高压脾脏体积增加,皮内形成大量的结缔组织,同以往研究结果一致[7]。有报道指出肝硬化患者由于肝细胞炎症坏死造成肝脏实质细胞减少,门静脉与脾静脉的血流阻力提高,引发了肝左外叶体积增大[8]。
有学者发现,利用MSCT获取肝脏和脾脏体积进行分析,对健康人群与处于肝纤维化不同阶段患者具有一定的临床诊断价值,同时,不同肝脏纤维化组患者肝脏体积无差异性,但是各组脾脏体积和肝脏/脾脏体积值具有差异,而且随着肝纤维化阶段的提高,脾脏体积和肝脏/脾脏体积值也相应增大,同本研究结果基本一致[9]。本研究显示,肝功能分级C级患者全肝体积、右半肝体积、左内叶体积、尾状叶体积、脾脏体积、全肝/脾脏体积值均低于A+B级,临床3+4期患者上述指标均低于1+2期患者,提示患者肝脏功能越差、分期越重,上述指标变化情况越显著。肝硬化患者门静脉受压形成不规则狭窄,因此肝血管床面积减少,肝脏血液供应以肝左叶为主,因此肝左外叶常增大,肝硬化早期左外叶为维持代偿功能需要明显增大,晚期患者则由于代偿能力缺失导致总肝体积缩小,以肝右叶为主[10,11]。肝脏体积对肝脏容量和肝细胞数量进行显示,对患者肝脏功能变化进行反映,肝硬化发生后肝脏体积明显缩小,肝血液循环发生障碍,因此门脉高压发生造成脾脏长期淤血形成脾肿大[12,13]。进一步通过ROC曲线绘制发现,肝脏/脾脏体积值、肝脏体积诊断患者肝硬化的ROC曲线下面积(AUC)值分别为0.902、0.837,提示通过CT对肝脏/脾脏体积值、肝脏体积分析对于诊断肝硬化具有一定的价值。通过上述研究证实了在失代偿期肝硬化患者存在肝脏纤维化程度较重,这是由于患者肝脏质地较硬,肝细胞坏死、肝脏假小叶形成、纤维结缔组织增生,造成肝细胞数量显著减少,继而发生肝脏体积和脾脏体积变化,同以往研究结果基本一致[14,15]。
本研究分析了肝脏体积和脾脏体积测量在肝硬化患者中的诊断作用,同时也对患者肝脏储备功能情况进行了分析,CT检查具有客观、定量的优点,能够作为肝硬化肝脏储备功能评估的补充手段,同时也是肝硬化纤维化程度和功能状态量化诊断与评估指标。但是,本研究纳入病例少,无法了解患者肝硬化进展、预后及生存情况,而且测量过程中可能影响患者结果准确的因素较多,导致结果存在一定的偏倚,还需要今后扩充样本量、结合其他相关指标深入研究,以期更好地评估肝硬化患者的肝纤维化程度和功能状态。
综上所述,MSCT检查肝脏体积、脾脏体积对于判断患者肝硬化及肝脏储备功能具有较高的临床参考价值。

