低T3综合征与CKD3~5期患者肾功能、营养状况的相关性分析
常彦飞
天津市津南区中医医院内科 300350
慢性肾脏病(Chronic kidney disease,CKD)的全球患病率高达9.1%[1],已成为威胁全世界公共健康的主要疾病之一。肾脏作为具有内分泌作用的重要器官之一,与甲状腺功能关系紧密。研究发现,随着肾脏疾病的进展,患者并发低T3综合征的发生率逐步攀升[2]。低T3综合征又称甲状腺功能正常病态综合征(Euthyroid sick syndrome,ESS),既是CKD患者营养不良发生的重要标志,也是心血管事件发生率和全因死亡率的预测因子之一[3]。本文旨在通过分析CKD3~5期非透析患者残肾功能、营养状况与低T3综合征的相关性,为疾病预后预测及治疗方案优化提供一定的临床依据。
1 资料与方法
1.1 临床资料 随机选取2019年1月—2020年12月我院收治的62例CKD3~5期非透析患者。诊断标准:CKD的诊断及分期参照2012年KDIGO指南的诊断标准及分期,肾小球滤过率(Glomerular filtration rate,GFR)估算公式采用 EPI 公式计算[4];低T3综合征的诊断参照2017年中华医学会内分泌学分会颁布的《成人甲状腺功能减退症诊治指南》中的诊断标准,即血清FT3、TT3减低,TT4正常或者轻度增高,TSH(Thyrotropin,TSH)正常[5]。排除标准:(1)年龄<18岁或>80岁;(2)既往或现在接受肾脏替代治疗者;(3)既往有甲状腺疾病并服用影响甲状腺功能药物,或接受甲状腺手术治疗者;(4)合并急性感染、急性心力衰竭、急性脑血管疾病、严重残疾者,恶性肿瘤、甲亢、慢性肝炎、肝硬化、结核等消耗性疾病者;(5)无法配合调查者;(6)孕产妇及哺乳期妇女。参照以上标准将观察对象分为两组:低T3组(即合并低T3综合征的CKD3~5期非透析患者)和非低T3组(即不合并低T3综合征的CKD3~5期非透析患者)。62例CKD患者中合并低T3综合征者占总病例数的38.7%。
1.2 方法 收集患者的一般资料(性别、年龄、BMI、原发病、合并症)及实验室指标,包括:(1)甲状腺功能血液学指标:FT3、TT3、TT4、TSH;(2)肾功能血液学指标:血肌酐(Scr)、血尿素氮(BUN)、eGFR;(3)营养状况评估指标:以血清白蛋白(Alb)、前白蛋白(PA)、血红蛋白(Hb)为客观指标,联合营养风险筛查评分简表(NRS2002)对患者营养状况进行评估。
1.3 统计学方法 运用Excel进行数据录入,通过SPSS26.0软件进行统计分析。定性资料用频数、百分比表示,定量资料用均数±标准差描述;定性资料采用χ2检验,定量资料符合正态分布者采用t检验、不符合正态分布者采用Wilcoxon秩和检验进行组间比较;将组间比较有差异性的变量纳入Logistic回归分析进行多因素分析,关联性分析采用Spearman法,以P<0.05为差异有统计学意义。
2 结果
2.1 CKD3~5期患者低T3组与非低T3组一般资料比较 经组间比较,低T3组的TT3低于非低T3组(P<0.05),性别、年龄、BMI、FT3、TT4及TSH对比无差异(P>0.05),提示CKD3~5期患者TT3值越小,低T3综合征发生率越高,见表1。

表1 CKD3~5期患者低T3组与非低T3组的一般资料比较情况
2.2 CKD3~5期患者低T3组与非低T3组肾功能指标情况 CKD3~5期患者低T3组与非低T3组的Scr、eGFR水平差异具有统计学意义(P<0.05或P<0.01),且低T3组Scr水平高于非低T3组,eGFR水平低于非低T3组。这提示Scr水平越高、eGFR越小,CKD患者低T3综合征的发生率越高,见表2。

表2 CKD3~5期患者低T3组与非低T3组肾功能指标观察情况
2.3 CKD3~5期患者低T3组与非低T3组营养状况情况 低T3组的PA水平低于非低T3组,NRS2002评分高于非低T3组,提示PA水平越低,NRS2002评分越高,即营养状况越差,CKD3~5期患者低T3综合征发生的可能性越大,见表3。

表3 CKD3~5期患者低T3组与非低T3组营养状况指标观察情况
2.4 CKD3~5期患者低T3综合征与肾功能、营养状况的关联分析
2.4.1 CKD3~5期患者低T3综合征与残肾功能、营养状况的Logistic回归分析:上述组间对比分析结果表明:低T3组与非低T3组的BMI、Scr、eGFR、PA、NRS2002评分间差异具有统计学意义(P<0.05或P<0.01)。将以上差异性指标作为自变量,构建Logistic回归分析,结果显示:表明NRS2002评分与低T3综合征的发生呈正相关(P<0.01且OR>1、B为正值);eGFR水平与低T3综合征的发生呈负相关(P<0.01且OR>1、B为负值);即低水平的eGFR和营养不良是CKD患者低T3综合征发生的危险因素,见表4。

表4 各指标的Logistic回归相关性分析结果
2.4.2 CKD患者血清TT3、FT3水平与残肾功能、营养状况的Spearman相关性分析:经正态性检验,62例CKD3~5期患者血清TT3、FT3水平均为非正态分布,故分别将血清TT3、FT3水平与性别、年龄、BMI、BUN、Scr、eGFR、PA、Alb、Hb、NRS2002评分共10个变量进行Spearman相关性分析,结果显示:CKD3~5期患者的血清TT3与血清Scr水平呈负相关(P<0.05,r<0.00)、与血清PA水平呈正相关(P<0.05,r>0.00);而患者的血清FT3水平与年龄呈负相关,与血清PA水平均呈正相关(P<0.05,r>0.00),见表5。
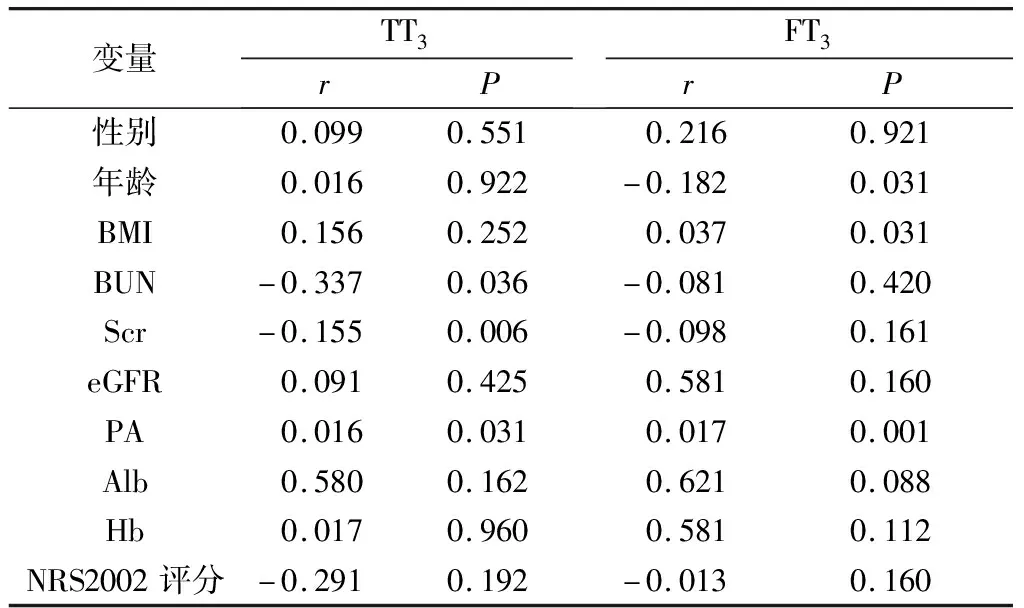
表5 血清TT3、FT3水平与肾功能、营养状况的Spearman相关性分析结果
3 讨论
ESS可由全身多系统疾病引起,表现为甲状腺激素水平的改变[6]。CKD3~5患者并发低T3综合征的概率颇高,本研究中CKD3~5期非透析患者并发低T3综合征者占比38.7%,提示CKD3~5期非透析患者是低T3综合征的易患人群之一。同时,相关性分析结果显示:CKD3~5期患者的eGFR水平与低T3综合征的发生呈正相关,进一步证实随着CKD3~5患者肾功能的下降,其并发低T3综合征的可能性也越大。由于CKD3~5期患者肾脏结构和功能异常,导致机体出现全身微炎症状态、营养缺乏、氧化应激、持续性酸中毒等各种因素均可使甲状腺激素的分泌和代谢受到影响[7];反之,甲状腺功能的减退,相关激素水平的下降又可导致肾脏血流量的减少以及肾小球滤过率下降,出现肾功能进行性恶化。
营养不良是CKD3~5期常见并发症之一,本文结果显示CKD3~5期非透析患者并发低T3综合征与NRS2002评分呈正相关,进一步表明低T3综合征与CKD患者营养不良关联密切。随着CKD患者蛋白质—能量消耗的发生,营养不良程度逐渐加重,机体内5’-脱碘酶活性也逐步降低,导致甲状腺激素T3的转化和分泌受限,从而引起循环中T3水平降低[8]。同时,本文Spearman相关性分析结果显示,患者血清TT3、FT3水平均与血清前白蛋白水平呈正相关。这是由于CKD3~5期患者肾小球基底膜破坏,大量血浆蛋白丢失,其中包括参与结合甲状腺激素甲状腺结合前白蛋白,故血清前白蛋白与血清T3水平均下降[9]。
综上所述,甲状腺激素水平既可以间接反映CKD3~5期患者的营养状况,也可以一定程度反映CKD3~5期疾病的进程;低T3综合征或可作为CKD3~5期重点事件的有效预测因子之一,为临床医师提供一定的警示作用,即我们在关注CKD3~5期疾病本身的同时,还应关注其多样亦多变的并发症。本研究存在单中心、病例少、研究内容局限等缺陷,未来或可加大样本量及研究范围,深入探索甲状腺与肾脏之间的相互作用,为改善CKD3~5期患者预后提供了新的视角。

