血清HO-1、NBNA评分在早产儿脑损伤中变化分析及对脑发育预后评估的价值*
邓琳凡,王 敏,康晓萍,伍术晶
电子科技大学医学院附属绵阳医院/绵阳市中心医院儿科,四川绵阳 621000
目前,早产儿在产科分娩中越来越常见,据报道显示,全球早产儿占比高达10%,随着早产儿出生率增高,与之相关的脑神经功能后遗症发生率也有所增长,包括认知障碍、发育迟缓、视听障碍等[1]。早产儿脑神经功能损害与多种因素有关,如产程延长、应激反应、缺氧缺血等,危害性非常大,可能引起不同程度的智力障碍、脑性瘫痪[2]。为了改善早产儿的预后,产科需积极发现患儿的脑损害情况,给予辅助治疗,促进脑功能发育,基于此,神经功能评估对这类患儿至关重要。目前,临床针对新生儿神经功能进行评估的量表较多,包括Dubowitz神经学检查、新生儿行为评估量表、新生儿神经行为测定(NBNA)等,其中NBNA评估方法较简单,能对早产儿行为功能进行全面评价,稳定性好,可行性高[3-4]。临床可考虑采用NBNA评分法分析早产儿脑损伤程度,并预测预后,为及时干预提供依据。此外,研究发现血红素加氧酶-1(HO-1)在脑出血后应激反应作用下能诱导表达[5]。因此,本研究考虑采用血清HO-1、NBNA评分评估早产儿脑损害情况,分析二者对预后的评估价值,现报道如下。
1 资料与方法
1.1一般资料 选择2017年9月至2020年4月于本院产科分娩的130例早产儿,根据其有无脑损伤分为脑损伤组(n=52)、对照组(n=78),两组基线资料比较差异无统计学意义(P>0.05),见表1。本研究获本院伦理委员会批准。
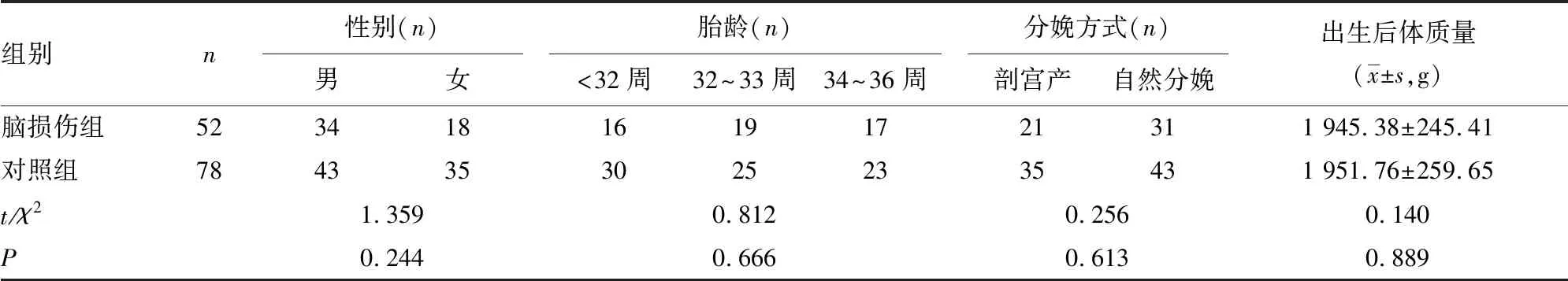
表1 两组基线资料比较
1.2纳入与排除标准
1.2.1纳入标准 (1)脑损伤组:胎龄<37周;体质量1 500~2 500 g;出生后完善头颅影像学检查,提示为脑损伤;能配合在出生后第3、7、14天检测血清HO-1水平以及进行NBNA评分;待矫正胎龄40周后可随访6个月;家属知情同意。(2)对照组:出生后完善头颅影像学检查提示未见脑损伤;胎龄、性别、体质量、分娩方式与脑损伤组匹配;能配合脑损伤组各时段完善血清HO-1检测及NBNA评分;家属知情同意。
1.2.2排除标准 (1)患先天性遗传代谢疾病者;(2)同时伴有肝、肾、心等重要脏器损害者;(3)患染色体疾病者;(4)先天性神经系统畸形者。
1.3研究方法 所有受试者均在出生后第3、7、14天检测血清HO-1水平,并进行NBNA评分。(1)血清HO-1检测:采集2 mL静脉血,以转速3 000 r/min,离心10 min,离心半径8 cm,分离血清,存放至-70 ℃环境中待测。经酶联免疫吸附法测定血清HO-1水平,试剂盒由上海钰博生物科技有限公司提供,根据说明书操作。(2)NBNA评分[6]:内容包括原始反射(3项,6分)、被动肌张力(4项,8分)、主动肌张力(4项,8分)、行为能力(6项,12分)、一般评估(3项,6分),总共20个项目,分值范围为0~40分,得分为整数,总分38~40分、36~37分、≤35分分别提示正常、可疑、异常。(3)亚分组方法:①根据脑损伤组的胎龄分成A组(胎龄<32周,n=16)、B组(胎龄32~<34周,n=19)、C组(胎龄34~36周,n=17)。②在脑损伤患儿矫正胎龄至40周后随访6个月,经振幅整合脑电图(aEEG)评估脑发育情况。aEEG主要通过背景活动评估[7]:波谱带上边界>10 μV,且下边界>5 μV即振幅正常;波谱带上、下边界<5 μV,且边界>10 μV即轻度异常;波谱带上边界<10 μV,且下边界<5 μV即重度异常。据此评估预后,以重度异常者为不良组(n=13),振幅正常、轻度异常者为良好组(n=39)。
2 结 果
2.1两组血清HO-1水平及NBNA评分比较 两组第7、14天的血清HO-1水平低于第3天,NBNA评分高于第3天,差异有统计学意义(P<0.05)。其中脑损伤组第3、7、14天的血清HO-1水平高于对照组,而NBNA评分低于对照组,且脑损伤组的血清HO-1水平均值高于对照组,NBNA评分均值低于对照组,差异有统计学意义(P<0.05),见表2。
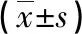
表2 两组血清HO-1水平及NBNA评分比较

组别nNBNA评分(分)第3天第7天第14天均值脑损伤组5228.71±1.8229.85±1.46ab32.24±1.82ab30.27±1.24对照组7833.65±1.7835.24±1.72ab37.43±1.85ab35.44±1.63t15.36318.56815.77219.421P<0.001<0.001<0.001<0.001
2.2不同胎龄脑损伤患儿的血清HO-1水平及NBNA评分比较 3组第7、14天的血清HO-1水平低于第3天,NBNA评分高于第3天,差异有统计学意义(P<0.05)。A组第3、7、14天的血清HO-1水平及均值高于B组、C组,且B组高于C组,而A组第3、7、14天的NBNA评分及均值低于B组、C组,且B组低于C组,差异有统计学意义(P<0.05),见表3。
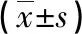
表3 不同胎龄脑损伤患儿的血清HO-1水平及NBNA评分比较

组别nNBNA评分(分)第3天第7天第14天均值A组1627.11±0.8928.53±0.76a30.95±0.52ab28.86±0.95B组1928.45±0.56c29.43±0.47ac32.25±0.45abc30.04±0.72cC组1730.51±0.52cd31.57±0.42acd33.45±0.50abcd31.84±0.68cdF109.114129.170107.86860.480P<0.001<0.001<0.001<0.001
2.3不同脑发育预后患儿的血清HO-1水平及NBNA评分比较 两组第7、14天的血清HO-1水平低于第3天,NBNA评分高于第3天,差异有统计学意义(P<0.05)。不良组第3、7、14天的血清HO-1水平及均值高于良好组,NBNA评分及均值低于良好组,差异有统计学意义(P<0.05),见表4。
表4 不同脑发育预后患儿的血清HO-1水平及NBNA评分比较
组别nNBNA评分(分)第3天第7天第14天均值良好组3929.43±0.3630.54±0.52a33.51±0.84ab31.64±1.13不良组1327.43±0.6428.52±0.71a31.69±0.76ab29.83±1.25t14.07711.0396.9184.872P<0.001<0.001<0.001<0.001
2.4血清HO-1水平及NBNA评分对脑损伤患儿脑发育预后的评估价值 血清HO-1水平及NBNA评分评估脑损伤患儿脑发育预后的AUC分别为0.724、0.748,二者联合评估的AUC为0.846,见表5及图1。
表5 血清HO-1水平及NBNA评分对脑损伤患儿脑发育预后的评估价值
图1 血清HO-1水平及NBNA评分评估脑损伤患儿脑发育预后的ROC曲线
3 讨 论
脑损伤在早产儿中较常见,既往研究指出,与足月儿相比,早产儿更易受负面环境作用的影响,导致大脑结构异常,此外,早产儿胚胎生发基质含有较多线粒体,对缺氧、缺血较敏感,更容易出现脑损伤[8]。这类患儿通常伴有脑损伤危险因素,如感染、缺氧、缺血等,经头颅超声或MRI检查,可见脑白质受损、脑水肿等表现[9]。早产儿的脑血管发育欠佳,破裂出血风险较高,易诱发脑损伤,或危及生命,即便存活也可能留下不同程度的神经系统损害[10]。尽早诊疗是改善早产儿脑损伤预后的关键,研究表明NBNA评分的内容比较全面,灵敏度、特异度高,能反映脑损伤严重程度,辅助评估患儿病情[11]。然而,临床对于NBNA评分与脑发育预后的关系尚不明确。另有研究认为,HO-1作为应激蛋白,在应激状态下呈高表达,与脑损伤发生有关,但具体机制不明确[12]。因此,临床仍需对此进行探讨。
本研究结果显示,与无脑损伤者相比,脑损伤者的血清HO-1水平增高,NBNA评分下降。HO-1在细胞分解血红素中发挥了重要作用,其在组织细胞微粒体内广泛存在,正常情况下表达量极低,但一旦人体出现缺血、缺氧、脑出血、发热等应激反应,则会对其表达进行诱导,导致血清HO-1水平上调[13]。脑损伤后可导致触珠蛋白、血红蛋白相结合,从而形成二者结合物,并分解成血红素,而血红素神经毒性作用强,若转移到溶酶体内,则HO-1可将其分解后生成铁、胆绿素、一氧化碳,保护神经功能[14]。本研究提示早产儿发生脑损伤后,血清HO-1水平应激性增高,可能是通过抑制炎症、抗氧化等反应,缓解细胞损害,应激性保护神经细胞。NBNA评分能反映新生儿神经功能与行为,分值越高表明神经功能越好。本研究显示,脑损伤患儿的NBNA评分较无脑损伤者明显下降,原因可能为脑损伤会影响患儿的神经功能发育,导致智力、行为等发育落后。杜桂莲等[15]发现,NBNA评分能对早产儿脑损伤进行预测,与本研究结论相近。本研究显示,两组早产儿随着出生时间延长,血清HO-1水平下降,而NBNA评分升高,这主要是因其脑发育较出生时明显改善所致。
本研究结果提示,A组第3、7、14天的血清HO-1水平及均值高于B、C组,而NBNA评分及均值低于B、C组,表明随着胎龄越大,患儿的脑损伤越轻,胎龄越小的患儿脑损伤越重。分析原因,可能在于胎龄相对较大的患儿脑发育较完善,导致神经行为受到的影响相对较小,故血清HO-1水平应激性增高程度较小,NBNA评分更高。通过分析脑损伤患儿的预后,发现预后不良者的血清HO-1水平较良好者更高,NBNA评分较良好者降低,最终绘制ROC曲线,证实二者对患儿脑发育预后有一定评估价值,AUC均高于0.700。本研究显示当出现脑损伤应激反应后,患儿的血清HO-1水平随着出生时间延长呈下降趋势。这提示出生时间越长,血清HO-1应激性增高越轻,意味着脑损伤程度减轻,其中预后良好者的血清HO-1水平下降更明显,原因在于预后良好者的脑损伤改善更明显,能抑制血清HO-1水平应激性增高。李土明等[16]以缺血性脑血管病患者进行研究,发现HO-1在这类患者的血清中呈高水平表达,进一步证实HO-1参与了脑损害进展。本研究显示,预后越好的患儿NBNA评分越高,表明脑损伤改善越好,患儿的肌张力、神经行为功能改善越明显。临床可通过检测血清HO-1水平以及对患儿进行NBNA评分,评估脑发育预后。
综上所述,与正常早产儿相比,脑损伤患儿的血清HO-1水平明显上调,且NBNA评分下降,二者能作为评估脑损伤早产儿脑发育预后的指标。本研究的不足在于仅纳入52例脑损伤病例,样本量较少,未来需增加样本量对此进行更深入探讨。

