垂体腺瘤神经外科临床路径
赵鹏, 刘志远, 许可, 鲁艾林, 刘宁, 尤永平
1 垂体腺瘤临床路径标准门诊流程
1.1 适用对象
第一诊断考虑为垂体腺瘤【国际疾病分类(International Classification of Diseases,ICD)-11编码:XH94U0】/泌乳素瘤(ICD-11:XH1QS0)/生长激素瘤(ICD-11:5A60.0)/促肾上腺皮质激素腺瘤(ICD-11:5A70.0)/促甲状腺素瘤(ICD-10:E05.803)/无功能腺瘤(ICD-11:2F37.0)的就诊者。
1.2 主要诊疗工作
询问病史,体格检查;结合影像学检查,评估病情,初步诊断;评估患者手术指征;向患者家属告知现有治疗方案及手术相关风险;完成门诊病历书写;对符合手术指征的患者办理入院手续。
2 垂体腺瘤临床路径标准住院流程
2.1 适用对象
第一诊断考虑为垂体腺瘤(ICD-11编码:XH94U0)/泌乳素瘤(ICD-11:XH1QS0)/生长激素瘤(ICD-11:5A60.0)/促肾上腺皮质激素腺瘤(ICD-11:5A70.0)/促甲状腺素瘤(ICD-10:E05.803)/无功能腺瘤(ICD-11:2F37.0)的就诊者。
2.2 诊断依据
2.2.1 临床表现
2.2.1.1 头痛 慢性头痛是垂体腺瘤患者最常见的主诉,垂体腺瘤导致头痛的机制尚不十分明确,有研究发现头痛与肿瘤大小无关,认为垂体腺瘤导致的慢性头痛主要是内分泌因素[1-5]。
2.2.1.2 占位性病变压迫效应 ①垂体前叶功能减退相关症状;②视野缺损、视力下降,以双眼颞侧偏盲为典型特征;③肿瘤向两侧生长,包绕海绵窦,影响第Ⅲ、Ⅳ、Ⅵ对脑神经及第Ⅴ对脑神经眼支功能,引起眼睑下垂、瞳孔对光反射消失、复视、眼球运动障碍及面部疼痛等海绵窦综合征表现[6];④垂体瘤卒中、瘤体突然增大,引起突发剧烈头痛。
2.2.1.3 功能性垂体腺瘤激素分泌超量症状 ①泌乳素(Prolactin,PRL)腺瘤:育龄期女性常见溢乳和月经周期的改变,出现不同程度的月经稀少、甚至闭经,或会影响排卵,引起不孕。血清雌激素水平降低可引起乳腺萎缩、阴毛脱落、外阴萎缩、阴道分泌物减少及骨质疏松等症状。男性患者症状不显著,可有性欲下降、勃起不良等[7]。②生长激素(growth hormone,GH)腺瘤:肢端肥大症的典型外貌改变。病程长者还可有心血管系统和呼吸系统受累症状,如心肌肥厚、心脏扩大、心律不齐、心功能减退、打鼾和睡眠呼吸暂停等。③促肾上腺皮质激素(adrenocorticotropic Hormone,ACTH)腺瘤:向心性肥胖、高血压、糖尿病或糖耐量受损、低血钾、骨质疏松、宽大紫纹、皮肤瘀斑、月经紊乱和儿童生长发育迟缓等。长期高皮质醇暴露会导致患者抑郁、焦虑的心理状态[8]。④促甲状腺素(thyroid-stimulating Hormone,TSH)腺瘤:不同程度甲状腺功能亢进(简称甲亢,下同)表现,甲状腺不同程度肿大,伴有结节等。有些患者并发甲亢周期麻痹、甲亢心脏病和甲亢危象。一般不伴有突眼、黏液性水肿等自身免疫性甲状腺疾病的相关表现[9]。⑤垂体多激素混合腺瘤:根据激素混合类型的不同,出现不同临床表现的组合。
2.2.2 影像学检查
鞍区增强磁共振或动态磁共振扫描:占位性病变多呈圆形、椭圆形,边界清晰,T1WI上多呈等、低信号,T2WI像上多呈等或稍高信号,可伴有囊变或出血,少数可见钙化,增强后均匀强化[10]。部分库欣病患者MRI可能阴性[11]。
2.2.3 内分泌学检查
PRL腺瘤:排除导致PRL升高的生理与药理因素,血清PRL>69.9 μg/L(3倍正常值上限),结合影像学证据可临床诊断PRL腺瘤[12]。
GH腺瘤:GH基值>10 μg/L有诊断价值,机体血清生长激素水平所受影响因素众多,血清胰岛素样生长因子-1(insulin like growth factor-1,IGF-1)比GH水平更具诊断价值。当患者血清IGF-1值高于其年龄性别匹配的正常值范围,判断为异常。此外,可行葡萄糖生长激素抑制试验。如果负荷后血清GH谷值 <1.0 μg/L可以排除垂体生长激素腺瘤[11,13]。
ACTH腺瘤:①24 h尿游离皮质醇(urinary free cortisol,UFC),正常值69.0~345.0 nmol/L,超过正常值上限为阳性;②午夜血清/唾液皮质醇测定,血清/唾液皮质醇≥50 nmol/L为阳性;③1 mg过夜地塞米松抑制试验(overnight dexamethasone suppression test,ODST),服药后次日晨8点血清皮质醇≥50 nmol/L为阳性;④经典小剂量地塞米松抑制实验(low dose dexamethasone suppression test,LDDST),服药后UFC未下降到正常值下限以下或血清皮质醇≥50 nmol/L为阳性。以上两项检查结果异常则高度疑诊ACTH腺瘤[14]。
TSH腺瘤:血清游离甲状腺激素4(serum free thyroid hormones 4,FT4)、FT3水平增高,血清TSH水平不被抑制[9]。
2.3 选择治疗方案的依据
通过手术方法治疗垂体腺瘤的目的主要包括:去除或减轻瘤体压迫;纠正内分泌功能紊乱;保留正常垂体功能;明确肿瘤组织学。
2.3.1 垂体腺瘤的手术指征
①存在症状的垂体腺瘤卒中;②存在占位效应引起的压迫症状;③难以耐受药物不良反应或对药物治疗产生抵抗的泌乳素腺瘤及其他高分泌功能的垂体腺瘤。
2.3.2 手术方式的选择
2.3.2.1 经鼻蝶入路 是垂体腺瘤的主流术式,根据获取术野的方式不同可分为显微镜下经鼻垂体瘤切除术(microscopic endonasal approach,MEA)和神经内镜下经鼻垂体瘤切除术(endoscopic endonasal approach,EEA)。为中线生长的垂体瘤首选手术方式。在过去的10年里,EEA逐渐取代了MEA,大量研究证实,EEA较MEA在肿瘤全切除、术后住院时间等方面更具优势[15-18]。
2.3.2.2 经颅入路 适用于肿瘤呈哑铃形向鞍前、鞍旁或鞍后生长,经蝶手术难以全切的患者[19],或存在经蝶手术禁忌的患者。
2.3.2.3 联合入路 单一术式难以全切肿瘤者。
2.3.3 手术禁忌证 ①垂体激素病理性分泌亢进导致系统功能严重障碍,或者垂体功能低下导致患者全身状况不佳为手术相对禁忌证,应积极改善患者的全身状况后手术。②活动性颅内感染患者禁忌手术。③残余或复发肿瘤无明显症状且手术难以全部切除者。④鼻腔、蝶窦感染者禁忌经鼻手术。⑤麻醉科或其他相关科室评估认为不适宜手术的其他情况。⑥此外,肿瘤向鞍前及鞍旁发展,谨慎使用经鼻术式;垂体微腺瘤谨慎使用开颅手术。
2.4 标准住院日为≤10天
2.5 进入路径标准
第一诊断考虑为垂体腺瘤,符合手术指征者;无明确手术禁忌证。
2.6 术前准备3天
2.6.1 必需的常规检查项目
①血常规、尿常规,血型;②凝血功能、肝肾功能、血电解质、血糖、感染性疾病筛查(乙型肝炎、丙型肝炎、艾滋病、梅毒等);③心电图、胸部X线平片④颅底薄层CT;⑤垂体MRI。
2.6.2 垂体腺瘤内分泌效应和占位效应的针对性检查
①视力视野检查;②内分泌检查,主要包括:血浆促肾上腺皮质激素、甲状腺功能游离3项(FT3+FT4+TSH)、血浆皮质醇、血清生长激素、性激素6项全套(FSH+LH+PRL+E2+T+P);ACTH腺瘤加做大、小剂量地塞米松抑制试验;GH腺瘤做葡萄糖抑制试验,查胰岛素样生长因子水平。
2.7 预防性抗菌药物选择与使用时机
按照《抗菌药物临床应用指导原则》(国卫办医发〔2015〕43号)选择用药。建议使用第一代、第二代头孢菌素;明确感染患者可根据药敏试验结果调整抗菌药物。预防性使用抗菌药物的时间为术前30 min,手术时间超过3 h,每3 h追加次抗菌药物。
2.8 手术日为入院后≤4天
2.8.1 麻醉方式 全身麻醉。
2.8.2 手术过程(以最常用的EEA为例)
2.8.2.1 鼻腔准备 1∶1稀释碘伏冲洗鼻腔,肾上腺素棉片收缩鼻黏膜,可减少术中渗血对视野的影响。
2.8.2.2 切除肿瘤 切开鼻中隔黏膜推向一侧,在黏膜下打开蝶窦前壁和鞍底骨质,尽可能保留鞍底原位骨瓣。“U”形或放射状剪开硬膜,结合术前影像辨认正常垂体组织,分块切除肿瘤。鞍旁海绵窦内侧或包绕颈内动脉的肿瘤组织,使用经颅多普勒超声(transcranial doppler,TCD)探明血管走行及肿瘤至血管之间距离,在角度镜下以一定弯曲度的手术器械予以切除。
2.8.2.3 鞍底重建 基本原则是多层复合重建。利用多种材料的不同特性分隔、封闭颅底,每一层填充材料交互重叠,紧密贴合,术中高流量脑脊液漏的患者推荐采用带蒂鼻中隔黏膜瓣进行修补[20]。条件允许情况下建议缝合鞍底硬膜,可减低术后脑脊液漏发生率[21-22]。
2.8.3 手术置入物
人工硬脑膜、鞍底骨质修补材料、止血材料等。
2.8.4 术中用药
抗菌药物、糖皮质激素(ACTH瘤除外)等。
2.8.5 输血
根据手术失血情况决定。
2.8.6 病理学检查
常规病理及免疫组化检查。
2.9 术后住院恢复6天
2.9.1 术后饮食
术后禁食24 h,第一天肠外营养,随后鼓励患者酌情摄入高蛋白食物。若呕吐反应严重,予以中枢性止吐药,禁食和肠外营养时间适当延长。
2.9.2 术后卧床
术中无脑脊液漏者可抬高床头不超过30°,术后72 h即可下床适当活动;术中发生脑脊液漏者应严格平卧3天,密切观察有无脑脊液漏,必要时可以预防性腰大池置管。
2.9.3 术后记录24 h尿量
尿崩是垂体腺瘤术后最常见的并发症,大多数患者会在3天内缓解,予醋酸去氨加压素片(弥凝)口服或垂体后叶素注射,补充水电解质,注意有无合并肾上腺皮质功能和甲状腺功能不全,注意排除因补液过多或脱水或利尿剂引起的多尿。
2.9.4 术后3天开始拔除鼻腔填塞物
建议先拔一侧,无脑脊液漏及其他特殊情况第术后5-6天出院。
2.9.5 必须复查的项目
头颅CT、MRI扫描,血常规、肝肾功能、血电解质,垂体各项激素,视力视野检查。
2.9.6 常规用药
抗菌药物(无明确感染指征72 h内停用),按需补充激素,开颅手术应用脱水剂和抗癫痫药物。
2.10 出院标准
生命体征平稳,一般情况恢复良好,手术切口愈合良好;鼻腔填塞物已拔除,无脑脊液漏;停药后尿量正常;没有需要住院处理的并发症和(或)其他疾病。
2.11 延长住院时间及增加费用的原因分析
①垂体激素病理性分泌亢进导致系统功能严重障碍或者垂体功能低下导致患者全身状况不佳,需积极改善患者全身状况后再行手术治疗;②术中损伤颈内动脉系统或海绵窦引起大出血,或术后继发颅内血肿及脑水肿等并发症、严重者需要二次手术;③术后继发脑脊液漏、切口感染或延期愈合、颅内感染和神经血管损伤;④术后伴发其他内、外科疾病需进一步诊治;⑤肿瘤毗邻颅脑神经,术中不可避免的牵拉损伤导致患者功能障碍;⑥术后肿瘤残留需行立体放射治疗或药物辅助治疗;⑦术后垂体功能严重低下,需要终身激素补充治疗。
3 垂体腺瘤住院患者每日诊疗流程卡见表1。
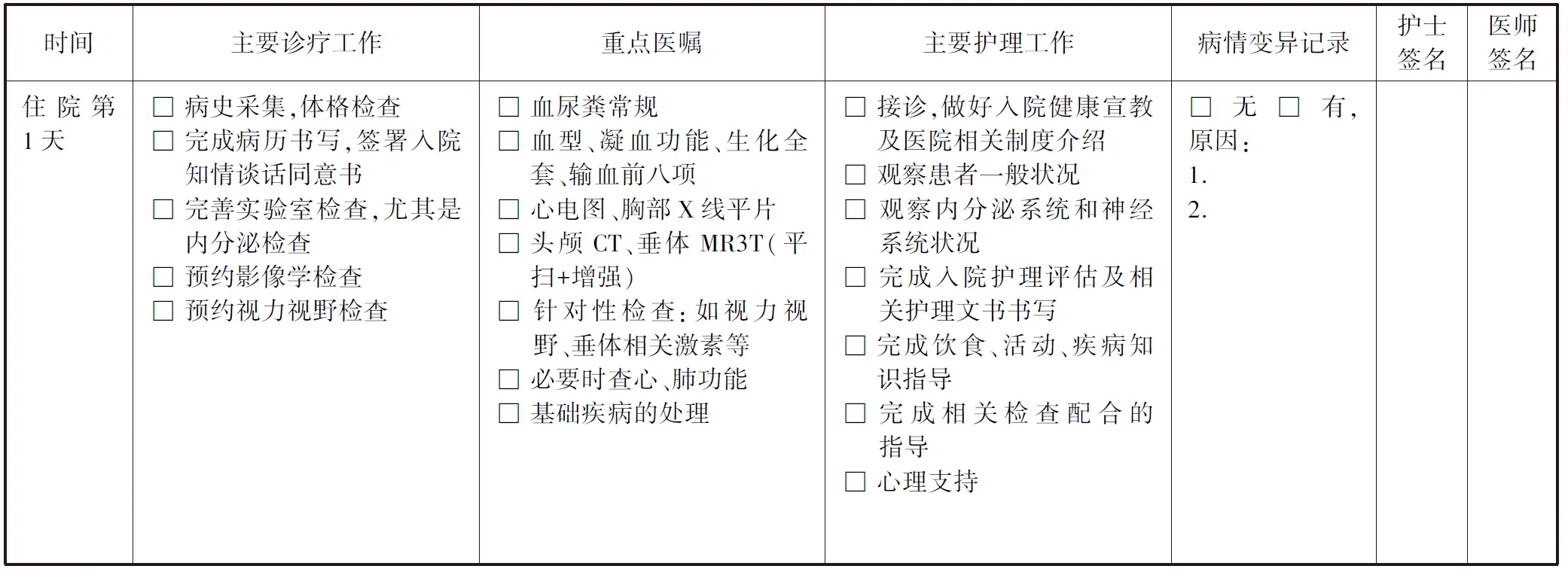
表1 垂体腺瘤住院患者每日诊疗流程卡

