皮疽诺卡菌感染引起重症肺炎1例并文献回顾
马淑青 王璟 王赞 毕艳妮
作者单位:264200 山东威海,威海市立医院中心实验室(马淑青、王璟、毕艳妮)261042 山东潍坊,潍坊医学院医学检验学院(王赞)
诺卡菌(Nocardia)是一种广泛存在于土壤、水和空气中的革兰阳性(Gram positive,G+)需氧菌,属于放线菌目诺卡菌科,绝大部分经抗酸染色呈弱阳性[1]。诺卡菌是一种机会致病菌,可经过呼吸道、皮肤、消化道等途径侵入人体,容易感染患有基础疾病或免疫功能受损的人群,可引起肺部、皮肤、中枢神经系统的局部感染,或可通过血液循环引起全身播散性感染[2-3]。诺卡菌感染发病率低,且患者的临床表现及影像学特征缺乏特异性,因此容易出现误诊或漏诊;诺卡菌不同菌种间存在明显异质性且对抗菌药物的敏感性差异很大,极易延误疾病的诊治[4]。诺卡菌病可由各种诺卡菌引起,最常见的是星形诺卡菌(Nocardia asteroides)、巴西诺卡菌(Nocardia brasiliensis)、盖尔森基兴诺卡菌(Nocardia cyriacigeorgica)、皮疽诺卡菌(Nocardia farcinica)和豚鼠耳炎诺卡菌(Nocardia otitidiscaviarum)[5]。其中皮疽诺卡菌引起的感染较罕见,且该菌培养周期长,引起的感染在临床上难以诊断和治疗。因此本研究通过回顾并分析威海市立医院收治的1例特殊皮疽诺卡菌引起重症肺炎病例,以期为临床诊治提供经验和参考,现报告如下。
1 病例资料
患者男性,66岁,既往有慢性支气管炎病史。因“间断发热、咳嗽、胸闷、呼吸困难20余日,加重1周”于2022年9月17日入院。20余日前受凉后出现发热、咳嗽、咯痰、胸闷、呼吸困难,痰为白色,带黑色絮状物,无血丝;体温不详,无寒战、抽搐,无头晕、恶心,无心悸、胸痛,无腹痛、腹泻等不适。患者于当地医院住院治疗,CT结果显示“双肺炎症”,给予静脉滴注(静滴)苯唑西林、左氧氟沙星、氟康唑等药物治疗,患者症状无明显好转。1周前出现上述症状加重,伴双侧胸痛,位于侧胸部,时轻时重,3 d后入威海市立医院治疗。患者平素健康状况一般,既往患有慢性支气管炎20余年,30余年前因玻璃瓶爆炸致全身多处皮肤损伤。
入院后查体:体温(temperature,T)37.6 ℃,心率(heart rate,HR)133次/min,血压(blood pressure,BP)137/81 mmHg(1 mmHg≈0.133 kPa),呼吸频率(respiratory rate,RR)26次/min。体格检查:患者意识清楚,精神差;双肺呼吸音粗,可闻及散在干湿啰音,无胸膜摩擦音;心律齐,心音有力,各瓣膜听诊区未闻及杂音,无心包摩擦音;腹部软,无压痛、反跳痛,腹部无包块,肝脾肋下未触及,腹部叩诊呈鼓音,无移动性浊音;双下肢无水肿。
患者于9月17日入院,9月18日进行血气分析,结果显示:pH值7.43,动脉血氧分压(arterial partial pressure of oxygen,PaO2)55 mmHg,动脉血二氧化碳分压(arterial carbon dioxide partial pressure,PaCO2)66 mmHg,血钠(blood sodium,Na+)142 mmol/L,血钾(blood potassium,K+)3.0 mmol/L,血糖(blood glucose,Glu)7.8 mmol/L,血乳酸(lactic acid,Lac)1.4 mmol/L、碳酸氢根(HCO3-)43.8 mmol/L。给予高流量氧疗,莫西沙星、比阿培南抗感染,乙酰半胱氨酸、布地奈德、盐酸氨溴索化痰、平喘,给予补液、维持电解质平衡等治疗。患者有慢性阻塞性肺疾病(慢阻肺)病史,且免疫功能较差,于外院抗感染治疗时间较长,但效果不佳,因此结合影像学特点,考虑侵袭性真菌感染的可能,给予伏立康唑抗真菌治疗。患者静脉血栓栓塞症(venous thromboembolic disease,VTE)风险较高,给予低分子肝素抗凝,预防深静脉血栓形成(deep vein thrombosis,DVT),完善下肢静脉超声。超声检查显示,双侧小腿肌间静脉、右侧腓静脉血栓形成,双侧下肢动脉内-中膜增厚伴斑块形成,给予低分子肝素加量抗凝治疗。患者蛋白水平低,给予补充白蛋白治疗,加强营养支持。
9月19日,患者出现喘憋加重、意识模糊,给予气管插管,呼吸机辅助呼吸支持治疗,进一步行支气管镜,留取病原学检查治疗。患者于2022年9月21日在静脉复合麻醉下行床旁支气管镜检查,镜下可见气管隆突锐利,左侧上、下叶支气管黏膜充血、水肿明显,左、右支气管管腔内可见中等量黄色黏痰,吸引后通畅。患者有慢阻肺,且心功能不全,给予左西孟旦强心,降低肺动脉压力;因存在营养风险,需提供肠内营养支持,给予促进胃肠动力、调节肠道菌群药物治疗。9月21日,痰涂片、支气管肺泡灌洗液(bronchoalveolar lavage fluid,BALF)涂片结果显示存在诺卡菌感染,此外,痰培养及BALF培养分离的病原菌经质谱鉴定均为皮疽诺卡菌。因此,立即加用磺胺类药物,调整亚胺培南剂量,给予抗皮疽诺卡菌感染治疗。
2 辅助检查
2.1影像学检查结果 胸部CT:双肺弥漫性改变,纵隔淋巴结略大,心包少量积液,降主动脉局部管径增粗,必要时进一步检查;双侧胸腔少量积液,左侧少量气胸。
2.2血常规、血生化以及其他实验室指标检测2022年9月17日血常规检查:白细胞计数(white blood cell count,WBC)15.84×109/L↑,中性粒细胞比例(neutrophil ratio,NEU%)91.4%↑,淋巴细胞比例(lymphocyte ratio,LYM%)3.9%↓,红细胞计数(red blood cell count,RBC)4.02×1012/L↓,血红蛋白(hemoglobin,Hb)120 g/L↓,血小板计数(platelet count,PLT)441×109/L↑。
患者血生化检查指标:K+2.96 mmol/L↓,Na+139.4 mol/L,白蛋白(albumin,ALB)15.2 g/L↓,血肌酐(serum creatinine,SCr)42.5 mmol/L,尿素9.5 mmol/L,肌酸激酶同工酶(creatine kinase isoenzyme,CK-MB)27.7 U/L,快检C-反应蛋白(C-reaction protein,CRP):189.39 mg/L↑,脑 钠 肽(brain natriuretic peptide,BNP)415.8 ng/L。
患者凝血功能指标和心肌损伤标志物水平均未见明显异常。
流式细胞术检测T细胞亚群:总T细胞数209个/μL↓,T4淋巴细胞总数124个/μL↓,T8淋巴细胞总数81个/μL↓,B淋巴细胞总数73个/μL↓,自然杀伤细胞总数41个/μL↓。
BALF细胞计数:细胞总数980个/μL,NEU%80%,巨噬细胞比例17%,纤毛柱状细胞比例3%。
2.3病原学检查结果 新型冠状病毒(severe acute respiratory syndrome coronavirus 2,SARS-CoV-2)核酸检测阴性,结核菌感染T细胞检测阴性,真菌β-1,3-D-葡聚糖试验(β-1,3-D-glucan,G试验)阴性,曲霉半乳甘露聚糖试验(glactomannan,GM试验)阴性。痰涂片革兰染色镜检可见少量G+分枝杆菌,成团分布于白细胞周围,疑似诺卡菌。未观察到真菌孢子及菌丝。见图1~2。

图1 1例皮疽诺卡菌感染引起重症肺炎患者的痰涂片革兰染色油镜下形态
BALF涂片革兰染色镜检结果显示,偶见G+杆菌,弱抗酸阳性,疑似诺卡菌;六胺银染色结果显示,未见耶氏肺孢子虫包囊。抗酸染色结果显示,未见抗酸杆菌。
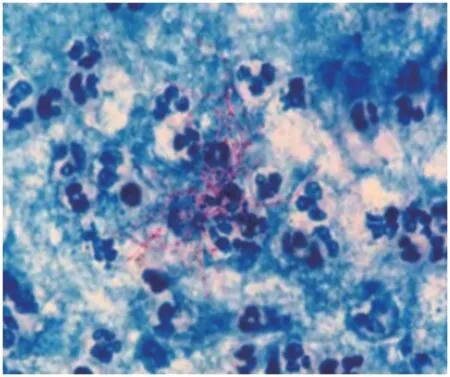
图2 1例皮疽诺卡菌感染引起重症肺炎患者的痰涂片弱抗酸染色油镜下形态
痰培养和BALF培养结果显示,经二氧化碳培养箱培养3 d,血平板可见黄色,略干燥、啃琼脂的蜡样菌落。见图3。

图3 1例皮疽诺卡菌感染引起重症肺炎患者痰培养3 d血平板上菌落形态
基质辅助激光解析电离-飞行时间质谱(matrixassisted laser desorption ionization time-of-flight mass spectrometry,MALDI-TOF MS)鉴定为皮疽诺卡菌,鉴定分值为1.920。双侧双瓶血培养结果为阴性。
3 讨论
总结本病例有以下特点:① 患者为老年男性,既往有慢阻肺伴重症肺炎,心肺功能不全且免疫功能较差;② 实验室检查NEU%、CRP等炎症指标水平均明显升高,提示发生细菌感染;③ 患者咳嗽、咯白色痰带黑色絮状物,胸部CT显示双肺弥漫性病变伴有双侧胸腔积液,提示双肺伴有弥漫性的感染病灶,可能由细菌感染导致;④ 患者间断发热20余日,且痰培养和BALF培养均检出皮疽诺卡菌,而血培养未检出皮疽诺卡菌。大部分诺卡菌感染都被认为是吸入空气中的孢子或环境中的菌丝碎片导致[6-7],肺诺卡菌病是诺卡菌感染最常见的临床表现,好发于免疫功能低下患者[8]。部分肺诺卡病患者也合并潜在的慢性肺病(如慢阻肺),通常已经接受了长期的高剂量皮质类固醇药物治疗,这刚好符合诺卡菌感染的条件[9-10]。综合本例患者的临床表现、血常规和血生化检测、影像学检查以及病原学检查结果,考虑本病例是由于患者免疫力低下引起吸入性肺部皮疽诺卡菌感染引起重症肺炎,且细菌尚未随血流播散引起全身播散性感染。
临床合格标本中分离培养出诺卡菌是诊断的“金标准”,而诺卡菌临床容易漏检,一是由于该菌生长较慢,2~3 d才能形成针尖大小的白色或浅黄色菌落,如果有其他细菌存在,检验人员很容易漏检;二是诺卡菌主要引起肺部感染,通过呼吸道标本培养而获得,而呼吸道标本有大量的正常呼吸道定植菌抑制诺卡菌的生长,因此通过标本涂片的革兰染色及弱抗酸染色镜检可提高检出率[11]。本病例通过多次送检痰培养和BALF培养检出诺卡菌而确诊。该菌生化反应迟缓,通过传统生化鉴定分离技术不能快速准确鉴定到种,进而利用质谱鉴定技术(MALDI-TOF-MS)可快速鉴定部分诺卡菌[12]。尽管不同诺卡菌属对抗菌药物的敏感性存在差异,但《热病》和《ABX指南》针对诺卡菌感染的治疗都推荐首选甲氧苄啶-磺胺甲唑,病情严重者使用碳青霉烯类药物时首选亚胺培南[13-14]。另外,已有研究报道检出高耐药性皮疽诺卡菌感染的病例[15-16]。因此,应进一步重视诺卡菌的菌种鉴定联合药敏试验,可以帮助临床医师根据药敏结果更及时、合理地调整治疗方案,使患者尽早得到有效治疗。
综上所述,目前诺卡菌感染的发病率逐年增加,而由于临床表现、影像学特征缺乏特异性以及病原菌分离阳性率低,临床医生极易忽视该菌感染而延误治疗,从而造成不可逆的严重后果。因此对患有慢性肺病、基础性疾病或免疫功能低下的患者,在临床抗感染治疗效果不佳时应考虑诺卡菌感染。微生物检验人员加强对特殊病原体形态以及菌落特点的认识,提高该菌的检出率。另外,临床还需进一步加强对诺卡菌的认识及与微生物室的沟通合作,以期提高诺卡菌的检出率及诺卡菌病的治愈率。
利益冲突所有作者均声明不存在利益冲突

