肺部超声检查对肺炎患者治疗方案调整预测价值
余 鑫,刘中洋,2
(1.锦州医科大学中国人民解放军联勤保障部队第967医院 研究生培养基地,辽宁 大连 116000;2.中国人民解放军联勤保障部队第967医院 呼吸内科,辽宁 大连 116000)
肺炎是呼吸系统中较为常见的疾病,是各种病原体对肺实质的急性感染,通常可表现为发热、咳嗽、咳痰、呼吸困难等症状,轻症肺炎患者经对症治疗后可快速治愈,而重症肺炎则引起多种并发症甚至危及生命[1]。临床上根据感染途径的不同可分为社区获得性肺炎(community-acquired pneumonia, CAP)及医院获得性肺炎(hospital-acquired pneumonia, HAP)[2],最常见的肺炎形式为CAP,尽管目前医疗条件有所改善,但它仍然拥有较高的发病率和死亡率,据估计美国每年有150万名成年人因CAP住院治疗,10万人在住院期间死亡,3名因CAP住院的患者中约有1人在1年内死亡[3]。所以及时诊断肺炎及尽早发现病情变化对于肺炎的死亡率及预后影响颇深。
肺炎的治疗常为经验性抗感染治疗,治疗效果是根据患者的症状、体征、实验室及微生物学指标、胸部影像学等多个方面进行评估,根据治疗效果决定调整抗生素与否[4]。然而由于微生物学结果等待时间较长,胸部X线及CT具有辐射问题,不能动态指导治疗。近年来,越来越多的研究证明肺部超声可用于评估多种肺部疾病[5],在动态观察患者治疗效果中的表现也极为显著[6-8],本研究以入住我院呼吸内科的96例肺炎患者为研究对象,探讨肺部超声对治疗效果的动态监测及对抗感染治疗方案调整的辅助参考价值。
1 资料与方法
1.1病例选择 选择2019年12月1日至2021年2月28日在我科住院治疗的肺炎患者96例,诊断标准符合《中国成人社区获得性肺炎诊断和治疗指南(2016年版)》[9],纳入标准为:(1)胸部影像学提示有片状、斑片状浸润影或间质改变,伴或不伴胸腔积液;(2)年龄≥18周岁;(3)至少有2个呼吸系统症状,如发热、咳嗽、咳痰、胸痛及呼吸困难。排除标准:(1)年龄<18周岁;(2)严重免疫抑制状态;(3)孕妇及哺乳期妇女;(4)严重心肺功能衰竭,生命体征不稳定者;(5)临床资料不完整者。本研究经医院伦理委员会批准,所有检查均取得患者或家属的知情同意。
1.2方法
1.2.1分组方法 在治疗第3天,由临床医生根据患者的症状、体征、实验室指标等对治疗效果进行评估,治疗有效无需调整抗生素的为未调整组,治疗效果不佳调整抗生素的为调整组。
1.2.2肺部超声检查方法 所有患者在入院第1天至出院前,每隔2天进行肺超声检查,患者取仰卧位,共有12个检查区域[10]。肺超声评分(lung ultrasound score,LUS)分为4个等级:(1)正常肺通气(0分):超声征象表现为A线或≤2条孤立B线;(2)中度肺通气减少(1分):表现为≥3条间隔分明的B线;(3)重度肺通气减少(2分):表现为间距较近或融合B线;(4)肺实变区(3分):表现为组织影像伴典型的支气管充气征。肺炎患者LUS为12个区域分数之和,正常LUS为0分,最高36分。
1.2.3临床资料收集 记录患者的一般临床资料,肺炎严重程度指数(pneumonia severity index,PSI)[11]、血浆白细胞计数(WBC)、超敏C反应蛋白(hs-CRP)、嗜中性粒细胞百分比(NEU%)等实验室指标。

2 结 果
2.1基线资料 96例患者入选本研究,男68例,女28例,年龄(47.65±24.51)岁,抗生素治疗第3天调整组32例,未调整组64例,两组一般资料差异无统计学意义(P>0.05),见表1。

表1 入院时两组一般情况、临床症状和实验室检查比较
2.2两组LUS比较 治疗前两组LUS差异无统计学意义,经验性抗生素治疗后第3天,两组LUS差异有统计学意义(P<0.05),抗生素调整组治疗第3天LUS较治疗前评分增加,抗生素未调整组治疗第3天评分较前下降,见表2。
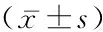
表2 两组治疗前后LUS评分比较
2.3抗生素调整的多因素Logistic回归分析及ROC曲线分析 多因素Logistic回归分析结果表明,治疗前后ΔLUS以及Δhs-CRP是抗生素调整的影响因素(P<0.05),见表3。采用ROC曲线评价ΔLUS预测抗生素调整的临床效能,其敏感度为81.3%,特异度为82.8%,AUC为0.806,最佳截断点为-0.5,当ΔLUS与Δhs-CRP联合后的AUC为0.901,大于ΔLUS、Δhs-CRP,见图1。
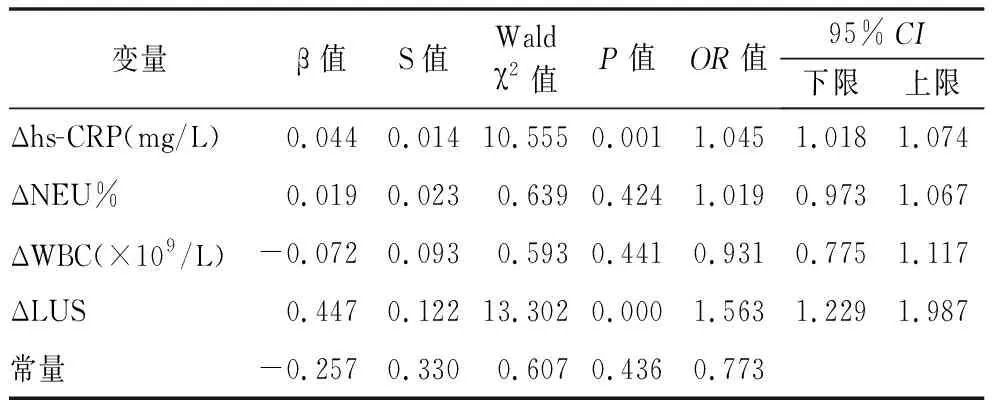
表3 抗生素调整的Logistic回归分析
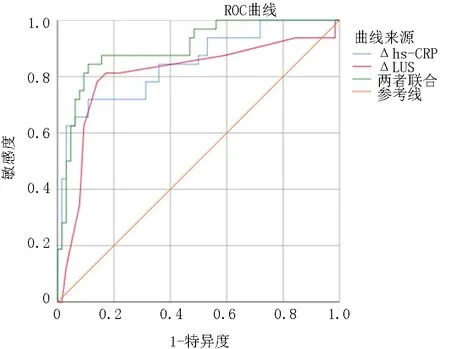
图1 ΔLUS、Δhs-CRP及两者联合辅助肺炎患者抗生素调整的ROC曲线
2.4LUS与病情变化的关系 在54例发热患者中,将其治疗48小时后发热情况作为症状缓解的观察指标,两组发热症状改善率的差异有统计学意义(P<0.05),LUS有改善的患者,发热症状改善率较高,见表4。

表4 ΔLUS与发热症状改善的关系
3 讨 论
对于正在接受抗生素治疗的肺炎患者而言,利用肺超声动态评价病情,对患者的治疗影响重大。近年来,尽管医疗技术水平在不断提高,但肺炎的发病率及死亡率仍然较高,因此有效的治疗及病情评估极其重要。肺炎一般为经验性治疗,初始治疗有效的患者表现为临床症状和实验室指标好转,对于治疗48~72小时后病情未见明显改善或加重的患者,通常需要进行抗生素调整[12]。在临床工作中,评估患者治疗效果,进一步决定抗生素是否调整,需要医生结合多个方面进行评估[13],并且通过三级检诊及上级医师把关从而做出决策,包括主观和客观因素,胸部CT在观察肺部病灶方面发挥了至关重要的作用,可以准确呈现病灶变化,是评估治疗效果较好的客观标准,但因CT具有辐射,不能频繁拍摄动态观察治疗效果,故探究肺超声动态评估病情的临床价值成为近年研究热点。
超声拥有便捷无辐射的优点,肺超声对肺内部的变化和空气与液体之间的平衡非常敏感,动态和静态地结合超声伪影和真实图像进行分析,可以准确诊断许多肺部疾病[14]。众所周知,气体对于超声来说是最大的阻碍,但在肺炎患者当中,因为炎症造成的液体渗出,打破了肺内部气体与液体平衡,从而形成病理性B线[15],当肺部含气量进一步降低及液体的增加,肺部组织实质化,也就呈现出超声低回声区即实变区[16]。本研究正是通过观察这些征象的变化来评估患者治疗效果,目前也有多种肺部超声评分量化超声图像,更为直观地反映出病情动态变化[17-18]。Dargent等[19]研究表明,LUS与新冠肺炎严重程度相关,死亡患者的LUS显著高于存活者,并且可通过LUS的变化观察疾病进展。同样,2020年王倩倩等[20]探究了LUS的动态变化在危重病肺炎患者中的作用,结果显示LUS可辅助用于患者病情动态评估及预后判断。然而这些研究只针对重症监护室里的危重患者进行评估,关于普通病房群体研究却很少见。在本研究中我们主要纳入普通病房的患者,以抗生素调整与否做为参照标准,将患者分为抗生素调整与未调整两组,结果发现入院时两组LUS差异无统计学意义,在抗生素治疗2天后,抗生素未调整组LUS较入院时下降,而抗生素调整组治疗后LUS较前增加,并且通过Logistic回归分析发现LUS动态变化与抗生素的调整具有相关性,结合hs-CRP后判断是否需要抗生素调整的效能更高。另外,在本研究中,肺炎患者大多数都具有发热症状,我们将其作为症状缓解的评估指标,结果表明,治疗第3天LUS有改善的患者,发热症状改善率较高。这些患者最终在出院时复查CT显示肺炎病灶完全吸收或部分吸收,因此LUS可用于动态观察患者治疗效果,辅助调整抗生素。
我们的研究仍存在一些不足之处,首先,这是一个单中心研究,缺乏其他医院的数据分析,样本量有限。其次,肺部超声只能评估靠近胸膜位置的病变,可能会低估病灶的实际严重程度。在今后的研究中,随着科学技术的进步,或许可以发现更敏感的实验室指标,通过结合超声检查带来更好的临床应用价值。
总之,肺部超声检查可辅助用于肺炎患者的抗生素调整及病灶的动态评估。

