右美托咪定对颈椎手术摆体位过程中体感诱发电位监测的影响
顾英花,李俊昌,韦晓勇,马维宗,闵红星
体感诱发电位(SEP)主要监测脊髓后束感觉神经传导通路,特别是背侧柱-内侧丘系通路,能及时反馈脊髓状况[1]。但颈椎手术摆体位过程中,会使SEP的波幅降低甚至消失,从而影响监测结果的精确性[2-3]。目前暂没有措施来预防或减少摆体位过程对SEP的干扰。本研究旨在探讨右美托咪定在颈椎手术患者摆放体位过程中的作用,为临床提供参考。
1 资料与方法
1.1 一般资料:选择2019年3月至2020年3月宁夏医科大学总医院脊柱外科行颈椎手术患者45例为研究对象,随机分为2组,即D组(右美托咪定组)23例,C组(对照组)22例。2组患者一般情况见表1。纳入标准:①行颈椎减压融合手术;②ASA分级Ⅰ~Ⅲ级;③年龄18~65岁,性别不限;④体重指数18.5~23.9 kg/m2;⑤肌电图检查提示均未见明显的周围神经系统病变。排除标准:①颅脑外伤;②患糖尿病;③术前心电图示窦性心动过缓、房室传导阻滞;④术前贫血;⑤对右美托咪定过敏者。剔除标准:①术中大量失血,术中持续严重低血压(SBP<80 mmHg),频繁使用血管活血药物;②由于各种原因导致术中监测失败或诱发电位监测医师认为监测结果的数据受到较大干扰而不可靠;③术中手术体位改变的患者;④手术时间超过3 h;⑤数据资料不完整者。本研究已通过宁夏医科大学总医院伦理委员会批准,患者均知情同意。
1.2 麻醉方法:患者入室后,采用生命体征监护仪监测心率(HR)、平均动脉压(MAP)、经皮脉搏血氧饱和度(SpO2)、心电图(ECG);放置腋部体温探头监测腋部体温,采用BIS监护仪监测麻醉深度。放置诱发电位监测电极,完毕后给予电刺激,并记录当时患者的SEP波幅和潜伏期作为基础值。D组给予1 μg/kg负荷剂量的盐酸右美托咪定注射液泵注10 min;C组给予相同容量的生理盐水泵注10 min。泵注完毕后进行麻醉诱导。①麻醉诱导:2组患者均静脉注射咪达唑仑注射液0.05~0.2 mg/kg,橼酸舒芬太尼注射液0.3~0.5 μg/kg,罗库溴铵注射液 0.6~0.9 mg/kg,依托咪酯乳状注射液0.1~0.4 mg/kg依次诱导,待肌松完全起效于会厌根部行表面麻醉后,可视喉镜下中立位[4]插入加强型气管导管,气管插管成功后,连接麻醉机,调整潮气量6~8 mL/kg,呼吸频率12次/min,吸呼比维持1∶2。维持呼气末二氧化碳分压(PETCO2)在正常范围内,维持SpO2不小于98%。②麻醉维持:2组均采用丙泊酚中长链脂肪乳注射液4~6 mg/(kg·h)、注射用盐酸瑞芬太尼12~30 μg/(kg·h)速度持续泵入维持麻醉;D组持续泵注盐酸右美托咪定注射液0.4 μg/(kg·h);C组持续泵注相同容量的生理盐水。摆体位时按照颈椎手术摆体位规范进行,维持BIS值在40~60,采用水热毯、输入液体加温等方法维持患者体温在正常范围内,根据HR、BP、BIS值调整麻醉药物用量。
1.3 诱发电位监测方法:SEP监测选用术中神经电生理监测仪进行。上肢刺激电极粘贴在手腕部正中神经处,下肢刺激电极粘贴在内踝部的胫后神经处,记录电极根据国际脑电图10/20系统放置于头皮下;刺激参数:刺激强度范围为16~20 mA,刺激频率为4.7 Hz,刺激间期0.3 ms,观察 P37、N45、N13及P15潜伏期、N13~P15波幅与N45~P37的波幅。
1.4 观察指标:记录2组患者清醒时(T0) 、麻醉诱导前(T1)、麻醉诱导后(T2)、插管后(T3)、摆体位后(T4)时间点SEP 的N13~P15、N45~P37波幅与N13潜伏期、P15潜伏期、N45潜伏期、P37潜伏期以及HR、MAP、T、BIS值;记录2组患者术中丙泊酚、瑞芬太尼用量,比较2组患者术前、术后第7天颈椎JOA评分。

2 结果
2.1 2组患者一般资料比较:2组患者年龄、BMI、ASA分级、手术节段等一般资料比较差异无统计学意义(P>0.05),见表1。
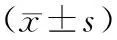
表1 2组患者一般资料比较
2.2 2组患者N13~P15与N45~P37波幅的比较:与T0时间点比较,D组患者的N13~P15波幅和N45~P37波幅在T1时间点降低(P<0.05),其他时间点差异无统计学意义(P>0.05);C组患者4个时间点差异均无统计学意义(P>0.05)。2组间N13~P15波幅比较差异无统计学意义(P>0.05);与D组比较,C组N45~P37波幅在T4时间点时降低(P<0.05),组间其他时间点比较差异无统计学意义(P>0.05),见表2。

表2 2组患者N13~P15与N45~P37波幅比较
2.3 2组患者潜伏期指标比较:2组患者潜伏期N13、P15、N45、P37比较差异均无统计学差异(P>0.05),见表3。

表3 2组患者潜伏期N13、P15、N45、P37比较
2.4 2组患者生命体征比较:2组患者HR、MAP、T、BIS值比较,差异均无统计学意义(P>0.05),见表4。
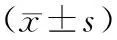
表4 2组患者生命体征的比较
2.5 2组患者术中麻醉药用量比较:2组患者术中丙泊酚、瑞芬太尼用量比较差异无统计学差异(P>0.05),见表5。
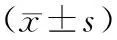
表5 2组患者术中丙泊酚、瑞芬太尼用量比较
2.6 2组患者手术前后颈椎JOA评分比较:与术前比较,2组患者术后第7天JOA评分均明显增加(P<0.05);2组患者术后第7天JOA评分比较差异无统计学意义(P>0.05),见表6。

表6 2组患者术前、术后第7天颈椎JOA评分比较(分,
3 讨论
颈椎手术时需要特定的颈部体位,否则可能会导致脊髓或神经受到损害[3]。目前临床工作发现在诱发电位监测下行颈椎手术时,摆体位过程中存在的警告比手术过程中多,这一发现表示摆体位可能是一个损害脊髓功能的危险过程。目前还没有方法降低摆体位过程对SEP的影响,从而降低对脊髓神经的伤害。
右美托咪定是一种新型的高选择、高特异性α2肾上腺素能受体激动剂,其作用于脑和脊髓的肾上腺素能受体。研究证实右美托咪定具有脊髓神经保护作用[5-6]。本研究观察右美托咪定在颈椎手术摆放体位过程中对SEP的影响,结果显示,在泵注1 μg/kg负荷剂量的右美托咪定后泵注0.4μg/(kg·h)维持剂量的右美托咪定,在T1时间点时,D组SEP的N13~P15波幅、N45~P37波幅较基线值均降低,C组无明显变化,提示在泵注1 μg/kg负荷剂量的右美托咪定后,会轻微降低SEP 的N13~P15波幅,但不影响SEP结果;T2~T4时间点时2组N13~P15波幅和N45~P37波幅与基线值比较均无差异;T1~T4时间点2组患者N13~P15波幅组间比较差异无统计学意义;T1~T3时间点2组患者N45~P37波幅组间比较差异无统计学意义,但在T4时间点摆放体位过程中,与D组比较,C组N45~P37波幅明显降低,差异有统计学意义(P<0.05)。分析原因:①颈椎病患者的脊髓或神经根存在不同程度的病理变化和不同程度的损害,在颈椎手术摆放体位这个步骤中,颈椎的过曲过伸极易加重脊髓或神经根的损伤;波幅的降低是因为参加反应的神经纤维数量下降,本研究证实右美托咪定可降低神经纤维数量而具有保护作用,但右美托咪定具体保护机制是否为保护神经纤维从而减少颈椎患者术中摆放体位过程的二次损伤,仍需要大样本数据支持。此外,N13代表颈髓后角突出后电位,P15代表内侧丘系/背侧丘脑突出后电位,P37代表大脑皮层中央后回上端,N45代表皮质电位[7],在摆放体位过程中,2组之间N13~P15波幅差异无统计学意义,而N45~P37波幅有统计学意义(P<0.05),可能原因为摆放体位这个过程只影响浅层的N45~P37波幅,而不影响深层的N13~P15波幅。潜伏期值则反映白质神经元纤维的传导功能状态,本研究中2组的N13潜伏期、P15潜伏期、N45潜伏期、P37潜伏期在体位改变过程中均无明显变化,表明在摆放过程中可能会影响参加反应的神经纤维的数量而不影响神经纤维的传导速度。②考虑体位的改变导致的SEP波幅变化的病理机制可能是不当的体位对脊髓或血管的压迫,进而造成运动纤维或感觉纤维的损害[8];右美托咪定通过激活α2-肾上腺素受体,抑制儿茶酚胺的释放和减少血管痉挛,进而促进脊髓灌注[9]。因此,右美托咪定减少颈椎手术体位过程中SEP的波幅,可能的机制是减轻脊髓血管压迫,从而增加脊髓灌注,减少SEP波幅的降低。另外,MAP、体温、镇静深度、麻醉药物等因素也会影响SEP结果。本研究2组患者这些因素比较无显著性差异,减少了混杂因素的干扰。
有研究报道[10],在摆体位过程中造成的SEP变化,经重新调整体位后SEP恢复,不影响颈椎病患者术后感觉和运动功能的恢复,表明体位过程中造成的可逆性损伤,不影响术后患者的康复。本研究采用JOA评分系统评价术后第7天神经功能状况,2组患者术后第7天JOA评分比较并无明显差异,右美托咪定对颈椎手术中放置体位时的脊髓保护作用是否影响长期预后还需要进一步观察。
术中摆放体位时,诱发电位应监测SEP联合MEP[3],本研究的缺陷是没有监测MEP,以此来比较SEP和MEP在颈椎手术体位放置过程中哪个灵敏度更高。实际术中摆体位过程是一个没有常规监测的阶段,在颈椎体位摆放过诱发电位程中,应该密切监测诱发电位的变化,及时调整颈部体位可避免神经损伤。

