重症胃肠肿瘤病人SICU监护时间与术后血清细胞因子水平的相关性分析
闫亚敏,陆晶晶,金培莉,虞正红,胡 燕
复旦大学附属中山医院,上海200032
胃肠肿瘤(gastrointestinal cancers,GICs)是导致肿瘤相关死亡的常见原因之一,占肿瘤总发病率和死亡率的1/3,主要包括结直肠癌和胃癌[1]。随着全球老龄化、饮食结构和生活方式的改变,胃肠肿瘤的发病率仍在逐年增加。手术和放化疗仍是治疗胃肠肿瘤的主要手段。因手术或病情需要,重症胃肠肿瘤病人术后往往转入外科重症监护室(surgical intensive care unit,SICU)继续治疗,使病人平稳度过围术期。SICU监护时间是预测病人临床结局和指导医护人员进行床位管理的重要指标[2]。但在临床诊疗过程中,由于年龄、性别、疾病严重程度、手术应激、并发症等多种因素的影响,预测病人的监护时间仍充满挑战。据报道,细胞因子作为一类能在细胞间发挥调控作用的小分子可溶性多肽蛋白,不仅调控机体免疫应答,同时参与神经元、神经胶质细胞的各项功能[3]。对重症监护室(ICU)病人来说,炎症细胞因子的高表达与病人住院时间、住院费用及死亡率有明显的相关性[4-5]。有研究表明,在创伤和社区获得性肺炎病人群体中,白细胞介素(interleukin,IL)-6的表达水平与病人疾病严重程度评分及住院时间明显相关[6-7]。但目前仍缺少细胞因子表达水平与肿瘤病人ICU监护时间相关性的研究报道。因此,本研究以胃肠肿瘤病人为研究对象,探讨SICU监护时间与细胞因子[(IL-2、IL-6、IL-8、IL-10、肿瘤坏死因子-α(TNF-α)]及C-反应蛋白(CRP)的相关性,为临床进行病人及床位管理提供参考。
1 资料与方法
1.1 一般资料
2018年1月1日—2020年12月31日,连续纳入收治于复旦大学附属中山医院普外科接受手术治疗,且术后转入SICU继续治疗的重症胃肠肿瘤病人408例。纳入标准:①年龄18岁以上;②接受手术治疗,无其他肿瘤诊断史,恶性病史及免疫系统疾病;③经解释,愿意接受本研究,并签署知情同意书者。排除标准:①过去1个月服用激素类的药物;②过去1个月有感染病史,服用抗细胞因子相关药物治疗的病人;③有严重的细菌感染症状或伴脓毒症。
1.2 重症胃肠肿瘤准入标准
按照我院普外科制定的准入标准进行纳入,满足其中1条即认定为重症,主要包括:①年龄≥85岁。②单个重要脏器的严重功能不全。重度肺功能异常;心功能不全/心力衰竭[美国纽约心脏病学会(NYHA)心功能分级Ⅱ级或以上];尿毒症需腹膜透析或血液透析维持者;肝功能不全(肝功Child B或C级)、肝硬化、门脉高压;免疫抑制状态,长期服用激素类、免疫抑制剂、细胞毒性药物等;糖尿病病人血糖控制不佳,存在糖尿病并发症。③2个或2个以上重要脏器功能不全或病变。④6个月内出现急性心脑血管意外,如心肌梗死、脑梗死、脑出血等。⑤术中联合脏器切除(胆囊切除除外)。⑥术后非计划性再手术者。⑦其他经科内讨论确定为疑难重症的病人。
1.3 细胞因子检测
转入SICU后第1个24 h早晨06:00—07:00进行静脉采血后立即送检。血清IL-2、 IL-6、IL-8、IL-10、TNF-α水平检测采用德国柏林生产的IMMULITE 1 000 Immunoassay System进行分析。根据仪器及检测试剂,检测正常值分别设定为:IL-2(223~710 U/mL)、IL-6(<3.4 pg/mL)、IL-8(<62 pg/mL)、IL-10(<9.1 pg/mL)、TNF-α(<8.1 pg/mL)、CRP(0~3 mg/L)。
1.4 数据收集
病人转入SICU 24 h内完成一般基础资料的收集,如年龄、性别、诊断、手术名称等;同时根据病人的检验报道单记录IL-2、IL-6、IL-8、IL-10、TNF-α和CRP的表达水平。出科/死亡前完成SICU监护时间及期间治疗方法的收集,如机械通气、血液透析、气管切开等。按24 h、48 h、72 h和>72 h 4个节点,对病人的SICU监护时间进行分组。
1.5 质量控制
经课题小组讨论统一病人准入标准及相关数据的收集方法、评估标准后,对3名收集人员进行统一培训,课题负责人每天跟踪进展情况和质量控制。信息录入采用双人核对模式:收集人员对每位病人的资料进行收集和录入后,交由课题负责人进行资料审核。该研究已通过复旦大学附属中山医院伦理委员会的审核(No.B2020-107R)。
1.6 统计学方法
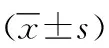
2 结果
2.1 不同特征重症胃肠肿瘤病人的SICU监护时间比较
不同性别、年龄、住院季节及入院诊断的病人,在24 h、48 h、72 h和>72 h 4个时间节点的比较差异均无统计学意义(P>0.05)。SICU监护时间>72 h的病人接受呼吸机治疗的概率为50.0%,且死亡率高达12.5%,明显高于前3组,差异均有统计学意义(均P<0.001);各组之间接受连续性肾脏替代治疗(CRRT)比较差异无统计学意义(P=0.251)。详见表1。

表1 不同特征重症胃肠肿瘤病人SICU监护时间比较
2.2 细胞因子表达水平和SICU监护时间的线性相关分析
IL-2、IL-6、IL-8、IL-10、TNF-α和CRP的表达水平与SICU监护时间的Gamma值均大于0,说明各细胞因子表达水平的高低与SICU监护时间的长短呈正相关。随着各细胞因子表达水平增高,病人SICU监护时间>72 h的占比明显增加(P均<0.001),见表2、表3。
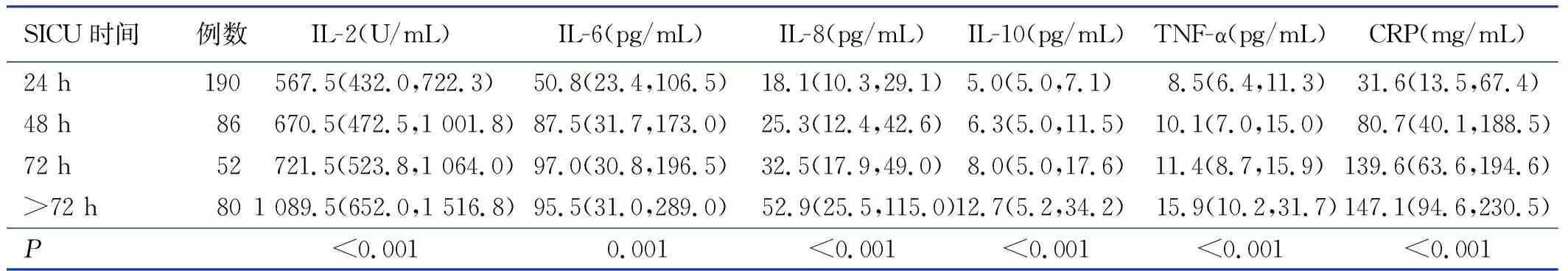
表2 SICU监护时间与各细胞因子水平的单因素分析[M(P25,P75)]

表3 SICU监护时间与各细胞因子的线性相关分析
2.3 SICU监护时间的有序多分类Logistic回归分析
有序多分类Logistic回归分析结果表明,与Q1区间相比,IL-8、IL-10、CRP Q4区间病人的SICU监护时间明显延长,P值分别为0.004,0.015,<0.001。不同表达水平的IL-2、IL-6和TNF-α与病人的SICU监护时间没有明显的相关性(P均>0.05),见表4。

表4 SICU监护时间的有序多分类Logistic回归分析
3 讨论
随着对肿瘤、炎症反应和免疫系统相互作用的研究逐渐深入,肿瘤微环境的作用已经成为肿瘤领域基础和临床研究的一个重要课题,由肿瘤细胞、相关间质细胞或者免疫细胞介导的炎症反应也是研究的热点[8]。不同细胞产生的细胞因子、生长因子、脂质和其他信号分子都会对肿瘤的发生发展产生不同的影响[9]。据报道,细胞因子IL-1β、IL-6、IL-8和IL-10在胃肠道肿瘤发病原因及全身系统性炎症反应过程中均发挥一定作用[10-12]。与正常人和良性肿瘤人群相比,恶性肿瘤病人循环系统中的细胞因子水平明显升高,且升高程度与肿瘤分期明显相关。并且,肿瘤治疗过程中,往往会对组织细胞造成一定的损害,也会刺激细胞因子的生成与释放[13]。本研究结果表明,随着SICU住院时间的延长,胃肠肿瘤病人血清IL-2、IL-8、IL-10、TNF-α和CRP的表达水平均逐渐升高。
虽然目前有关细胞因子与肿瘤病因学的报道较多,但少有研究关注细胞因子表达水平与重症肿瘤病人术后ICU监护时间的相关性。ICU监护时间对病人的临床结局有一定的预测价值,如何缩短ICU监护时间及降低围术期死亡率一直是医护人员关注的焦点问题。而开展细胞因子表达水平与ICU监护时间的相关研究,有助于从新的视角了解病人ICU监护时间的影响因素,以便及早进行临床干预,改善病人的结局。目前对ICU监护时间的预测多依赖各种预测模型,Verburg等[14]对11项研究所描述的31个预测模型进行系统综述,发现没有任何一个模型可以完全满足临床医生的要求,用来预测成人病人的ICU住院时间或作为床位、人员管理的参考标准。因此,除关注病人自身疾病情况之外,越来越多的医护人员对一些特殊的生物学指标的监测及管理产生兴趣,认为这些指标可以协助预测病人的ICU监护时间及临床结局。夏维等[15]对心脏破裂术后ICU监护时间延长的风险因素进行分析,发现血乳酸、血细胞压积和肌酸激酶同工酶的检测值对预测ICU监护时间延长有统计学意义。
本研究对ICU监护时间和各细胞因子检测值进行双向有序多分类资料的线性相关分析结果显示,IL-2、IL-6、IL-8、IL-10、TNF-α和CRP的表达水平与ICU监护时间均呈正相关,说明随着这些细胞因子水平的升高,病人ICU监护时间逐渐延长。进行SICU监护时间的有序多分类Logistics回归分析发现,与Q1区间相比,IL-8[OR=2.818,95%CI(1.390,5.714)P=0.004]、IL-10[OR=2.232,95%CI(1.170,4.261),P=0.015]、CRP[OR=3.430,95%CI(1.795,6.552)P<0.001]Q4区间病人的SICU监护时间明显延长。该研究结果得到了国外学者的支持:IL-8在抗感染、免疫应答、肿瘤抑制等方面发挥重要作用,对特异性和非特异性免疫细胞也有较强的趋化作用。研究表明,IL-8可促进多种肿瘤的发生发展,如胰腺癌、鼻咽癌、结直肠癌、肺癌等,同时可在一定程度上预测肿瘤病人的预后[16-17]。IL-10是一种负向调控因子,主要由Th2细胞、活化的B细胞、单核细胞和巨噬细胞分泌,参与免疫反应、肿瘤发展和其他生物调控。据报道,高水平的IL-10与多发性骨髓瘤和甲状腺癌的不良预后相关[18]。同样,CRP可以作为独立的预测因子,用来预测脓毒症病人的ICU转入风险、30 d死亡率和ICU住院时间[19]。
ICU监护时间延长往往提示病人病情较重,预后差。本研究纳入的408例重症胃肠肿瘤病人,死亡16例,ICU监护时间>72 h的10例,占比高达62.5%。检测血清IL-8、IL-10和CRP水平对预测病人ICU监护时间有重要的实用意义,且简便易行。纵观现有的研究,预测方法大多只考虑病人的特征,且这些方法并不是较好的预测ICU监护时间的模型。未来可考虑关于医院特点、ICU政策和实践的数据,更全面有效的预测病人ICU监护时间,为临床工作提供实践指导。

