早期康复护理在急性卒中患者并发症预防中的应用效果及对预后的影响
张方静
福建医科大学附属第一医院神经内科 (福建福州 350005)
急性卒中是由于脑部血管突然破裂或堵塞导致脑组织血氧供应不足所引起的一组急性脑血管疾病,病情凶险且多发,患者病死率高[1]。而经过救治生存的患者,由于脑组织缺血缺氧性坏死,常遗留不同程度的功能障碍,严重影响正常生活,增加家庭和社会负担[2]。此外,急性卒中患者住院治疗时间长,住院期间可出现多种卒中相关并发症,加重患者痛苦,甚至危及患者生命,需引起重视[3]。有效预防和减少急性卒中患者住院期间的并发症发生以及改善患者神经功能缺损所致功能障碍成了目前临床护理的重点。康复护理是指采取综合手段对患者进行功能训练,以减少或消除功能障碍所致不便,从而提高患者活动能力与生活自理能力[4]。基于此,本研究探讨早期康复护理在急性卒中患者并发症预防中的应用效果及对预后的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取2020年1—12月我院收治的102例急性卒中患者,根据随机数字表法分为观察组与对照组,各51例。观察组男27例,女24例;年龄43~74岁,平均(62.22±7.14)岁;发病至入院时间2~13 h,平均(5.15±2.03)h;入院时格拉斯哥昏迷量表(Glasgow coma scale,GCS)评分7~14分,平均(9.82±1.94)分;急性缺血性卒中33例,急性出血性卒中18例;溶栓治疗20例,手术治疗13例,神经科常规治疗18例;住院时间14~26 d,平均(19.36±2.25)d。对照组男28例,女23岁;年龄41~73岁,平均(61.96±7.53)岁;发病至入院时间2~12 h,平均(5.22±1.96)h;入院时GCS 评分7~14分,平均(9.76±1.92)分;急性缺血性卒中35例,急性出血性卒中16例;溶栓治疗19例,手术治疗15例,神经科常规治疗17例;住院时间14~28 d,平均(19.17±2.30)d。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究获医院医学伦理委员会审批通过,患者及其家属已签署知情同意书。
纳入标准[5]:为急性原发性出血或缺血性卒中,诊断符合中华医学会《中国脑血管病诊治指南与共识(2016版)》标准;首发病例,发病至入院不超过24 h;经临床救治意识转清醒,生命体征平稳;接受住院治疗,住院时间≥14 d;伴有单侧肢体瘫痪,查体证实患侧存在运动功能障碍。排除标准[6]:危重病例,入院时GCS 评分≤3分,救治无效或植物生存;合并严重内科疾病,一般状况差;年龄≥75岁的高龄老人;既往神经功能损伤病史;合并肢体肌肉骨骼发育异常或伴有严重痉挛;依从性差,康复治疗未达到遵医效果。
1.2 方法
两组均接受早期康复治疗,即遵医嘱应用治疗药物及营养神经药物,积极改善神经功能缺损症状。
对照组加用常规护理,包括病情观察、生命体征监测、饮食护理、用药护理、生活指导、管理护理、并发症预防护理等,待病情稳定后嘱患者适当进行肢体主动活动,以耐受为前提,但不予以系统功能锻炼指导。
观察组在对照组基础上加用早期康复护理:于患者生命体征平稳、无神经系统进一步损害征象后立即开展护理干预,初始予以良肢位摆放、躯体按摩以及关节屈、伸、外展、旋内、旋外等被动活动,防止肌肉挛缩和关节僵硬;随后循序渐进地指导患者进行双手插握、桥式运动、床上移行、健侧与患侧翻身等床上运动;最后根据患者实际康复情况适时指导其进行站位、抬腿、下蹲、平地行走、重心转移平衡、上下台阶等训练,以及抓握、穿针、摘捡等较为精细的工作和吃饭、洗脸、梳头、叠衣、如厕等基础生活训练;训练的基本原则为患者耐受、循序渐进、持之以恒,训练时间由短到长,训练强度由低到高。
1.3 评价指标
(1)统计两组住院期间应激性溃疡、关节挛缩、肩手综合征、足下垂、继发感染等并发症发生情况。(2)护理前及出院当日,采用美国国立卫生研究院卒中量表(National Institute of Health stroke scale,NIHSS)评估两组的神经功能缺损情况,量表包含意识、语言、运动感觉、共济运动等多个维度,分值0~42分,评分越高,症状越严重[7];采用Fugl-Meyer 运动功能评定量表(Fugl-Meyer assessment scale,FMA)评估两组患侧肢体的运动功能,量表包括上肢评分(66分)和下肢评分(34分)两部分,分值0~100分,评分越高,肢体运动功能越好[8];采用Barthel 指数(Barthel index,BI)评定量表评估两组的日常生活能力,量表包括进食、洗澡、修饰、穿衣、控制大便、控制小便、如厕、床椅转移、平地行走、上下楼梯10个与日常生活有关的评分项目,分值0~100分,评分越高,日常生活能力越好[9]。
1.4 统计学处理
2 结果
2.1 两组住院期间的并发症发生率比较
观察组住院期间的并发症发生率低于对照组,差异有统计学意义(P<0.05),见表1。
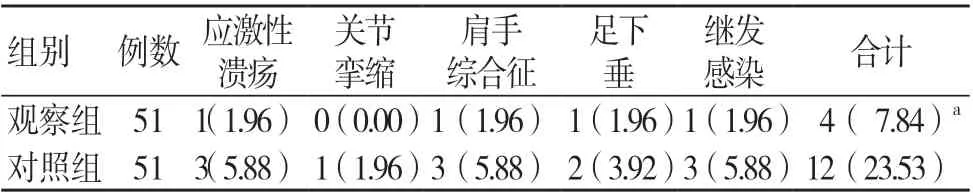
表1 两组住院期间的并发症发生率比较[例(%)]
2.2 两组神经功能缺损情况比较
护理前,两组NIHSS 评分比较,差异无统计学意义(P>0.05);出院当日,两组NIHSS 评分均降低,且观察组低于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组护理前与出院当日的NIHSS 评分比较(分,±s)

表2 两组护理前与出院当日的NIHSS 评分比较(分,±s)
注:NIHSS 为美国国立卫生研究院卒中量表
组别 例数护理前出院当日tP观察组 5116.31±2.685.35±1.1425.875 0.000对照组 5115.94±2.708.66±1.9215.692 0.000 t 0.69510.586 P 0.489 0.000
2.3 两组肢体运动功能比较
护理前,两组FMA 评分比较,差异无统计学意义(P>0.05);出院当日,两组FMA 评分均升高,且观察组高于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组护理前与出院当日的FMA 评分比较(分,±s)

表3 两组护理前与出院当日的FMA 评分比较(分,±s)
注:FMA 为Fugl-Meyer 运动功能评定量表
组别 例数护理前出院当日tP观察组 5137.86±5.1470.45±8.6223.190 0.000对照组 5138.02±5.3361.77±8.5016.905 0.000 t 0.1545.120 P 0.8780.000
2.4 两组日常生活能力比较
护理前,两组BI 评分比较,差异无统计学意义(P>0.05);出院当日,两组BI 评分均升高,且观察组高于对照组,差异有统计学意义(P<0.05),见表4。
表4 两组护理前与出院当日的BI 评分比较(分,±s)

表4 两组护理前与出院当日的BI 评分比较(分,±s)
注:BI 为Barthel 指数
组别 例数护理前出院当日tP观察组 5134.26±9.2766.40± 7.86 18.886 0.000对照组 5135.33±8.7957.91±10.14 12.016 0.000 t 0.5984.726 P 0.5510.000
3 讨论
由于急性卒中患者脑神经细胞缺血缺氧性坏死和损伤,因此经成功救治后多伴有不同程度的功能障碍。现代医学研究发现,卒中患者脑病变组织周围存在一个神经元处于电衰竭状态的缺血半暗带,早期恢复脑组织供血可以挽救该区域失活的脑组织与神经细胞,是改善神经功能缺损、促进肢体功能恢复的关键[10-11]。
以往临床常予以急性卒中患者常规护理,过程中的相关功能锻炼缺乏系统性与规范性,导致患者易出现关节挛缩、肩手综合征、足下垂等并发症[12]。为了解决这一问题,我们在常规护理基础上加用早期康复护理,基于患者耐受与循序渐进原则,予以患者系统的康复训练,可反作用于脑组织,刺激、加速侧支循环建立,改善局部血运及肢体功能,且可预防肌肉挛缩、关节僵硬以及不当训练所引起的拉伸、疼痛等症状[13]。有研究指出,早期进行康复训练可激活脑细胞代偿与重组机制,帮助脑神经细胞重塑,从而实现受损脑区域细胞的再生与组织重构[14];同时,可改善血液循环,帮助患者维持理想的肌张力与关节功能[15];此外,利于改善患者整体身体状况,对预防全身性并发症具有积极作用[16]。本研究结果显示,观察组住院期间的并发症发生率低于对照组,与以往研究结果相似[17],证实了早期康复护理减少患者并发症发生的积极作用;出院当日,观察组NIHSS 评分、FMA 评分及BI 评分均优于对照组,与以往研究[18]结果相似,进一步证实了早期康复护理改善急性卒中患者预后的效果及优势。
综上所述,早期康复护理在急性卒中患者中的应用效果明显,可减少并发症的发生,改善患者神经功能缺损情况,提高肢体运动功能及日常生活能力。本研究的不足之处在于未对不同类型急性卒中患者接受早期康复护理的效果进行对比评价,有待扩展病例深入探讨。

